Chaque année, 7 000 à 9 000 personnes aux États-Unis meurent à cause d’erreurs de médicaments. La plupart des erreurs se produisent au stade de la commande ou de la prescription, suite à l’inscription par un prestataire de soins de santé du mauvais médicament, de la mauvaise voie d’administration ou de la mauvaise dose, ou encore de la mauvaise fréquence. Ces erreurs représentent près de 50 % des erreurs de médication.
Des produits d’apparence similaire provenant de différents fabricants peuvent provoquer des confusions de médicaments. (Photo : ISMP)
Bien qu’il s’agisse d’un problème omniprésent, c’est un problème qui peut souvent être évité. À cette fin, l’Institute for Safe Medication Practices (ISMP) – une organisation à but non lucratif entièrement consacrée à la prévention des erreurs de médication – a publié une liste » top dix » des erreurs de médication et des problèmes de sécurité les plus persistants, ainsi que quelques recommandations pour aider à les minimiser ou à les éviter.
« La liste n’est pas basée uniquement sur les problèmes les plus fréquemment déclarés ou ceux qui ont causé les conséquences les plus graves pour les patients, bien que ces facteurs aient été pris en compte », selon un communiqué de l’ISMP.
10. Surdoses de zinc
En 2019, un enfant de 2 ans a failli recevoir une surdose mortelle de zinc qui était 1 000 fois plus forte que la dose appropriée. Le modèle électronique de nutrition parentérale (PN) pédiatrique proposait par défaut des unités de dosage en « mg » au lieu de « mcg ». Le médecin a donc prescrit par inadvertance 700 mg de zinc au lieu de 700 mcg. Même si le médecin avait remarqué l’erreur, il n’aurait pas pu la corriger en « mcg », car l’unité de dosage en mg était codée en dur dans le modèle. Pour aggraver les choses, le système de saisie des ordonnances n’a pas déclenché d’alerte pour l’erreur de dosage de 1 000 fois.
Heureusement, le pharmacien de la pharmacie de préparation a remarqué la grande dose et a contacté le pharmacien de l’hôpital pour remettre en question l’ordonnance. L’erreur a été identifiée et le problème a été corrigé avant que l’enfant ne subisse un quelconque préjudice.
« Les avertissements de dose critique ne sont pas disponibles pour le zinc IV et d’autres oligo-éléments utilisés comme additifs de nutrition parentérale, ce qui rend les erreurs plus probables, notamment en ce qui concerne les patients pédiatriques. Même des surdoses de 1 000 fois peuvent se produire », a averti l’ISMP.
« Nous conseillons à tous les prestataires de soins de santé de construire, de tester et de tenir compte des avertissements de dose maximale dans les systèmes de saisie des commandes de PN, avec un arrêt brutal pour les surdoses critiques de zinc (par exemple, au-dessus de 250 mcg/kg pour la PN pédiatrique) », a recommandé l’institut. « L’ISMP encourage également les fournisseurs de bases de données d’information sur les médicaments à créer les avertissements de dose critique nécessaires pour le zinc IV et d’autres oligo-éléments, s’ils n’existent pas actuellement. »
9. Utilisation de seringues pour les alcaloïdes de la pervenche
Malgré un fort plaidoyer pour toujours diluer les alcaloïdes de la pervenche dans les minis sacs, environ 15 à 20% des hôpitaux américains utilisent encore des seringues pour administrer ces médicaments, principalement pour les patients pédiatriques, a déclaré l’ISMP.
Parce que les alcaloïdes de la pervenche continuent d’être administrés par erreur par voie intrathécale, l’ISMP a demandé à la FDA de supprimer « l’administration par seringue » des informations de prescription en faveur de l’administration par minisacs uniquement.
« L’administration par seringue a été à l’origine de toutes les erreurs déclarées associées aux vinca-alcaloïdes administrés par inadvertance par voie intrathécale ; ainsi, le moyen le plus efficace de prévenir les préjudices aux patients est de fournir tous les vinca-alcaloïdes dans des minis sacs, en évitant le risque de confusion avec les seringues », a déclaré l’institut.
8. Étiquetage dangereux des seringues préremplies et des perfusions par les préparateurs
L’ISMP a reçu un nombre croissant de rapports d’erreur liés à l’absence d’étiquetage standardisé, examiné par la FDA, des seringues préremplies et des perfusions IV prémélangées préparées par les pharmacies de préparation 503b. La FDA n’exige pas des pharmacies de préparation les mêmes normes d’étiquetage que les fabricants commerciaux. Par conséquent, ces variations d’étiquettes peuvent prêter à confusion.
Par exemple, certains préparateurs inscrivent la force sur les étiquettes par mL plutôt que par volume total (comme l’exigent toutes les étiquettes approuvées par la FDA).
« Des erreurs se sont produites lorsque la force par mL, plus proéminente, est confondue avec la quantité totale de médicament dans le récipient », a rapporté l’ISMP.
7. Erreurs de voie d’administration avec l’acide tranexamique
De multiples cas d’injection intraspinale accidentelle d’acide tranexamique ont récemment été déclarés – une erreur avec un taux de mortalité de 50%. L’acide tranexamique peut être confondu avec la bupivacaïne ou la ropivacaïne, car ces trois produits sont présentés dans des flacons à bouchon bleu. De plus, ils sont souvent stockés verticalement les uns à côté des autres avec seulement les bouchons (pas les étiquettes) visibles.
L’ISMP encourage les praticiens à obtenir ces médicaments auprès de différents fabricants pour aider à différencier l’apparence des flacons. De plus, assurez-vous que les étiquettes sur les flacons sont toujours visibles. Si possible, stockez les flacons d’acide tranexamique loin des sosies, et ajoutez une étiquette supplémentaire sur les flacons indiquant la voie d’administration.
6. utilisation non sécuritaire des médicaments par poussée IV
Plus de travail doit être fait pour augmenter l’administration sécuritaire des injections par poussée IV. Selon une analyse de l’ISMP, trois pratiques non sécuritaires nécessitent une amélioration substantielle :
-
Seulement 22% des participants ont distribué tous les médicaments IV push pour adultes sous une forme prête à être administrée
-
Seulement 23% avaient établi et validé des évaluations des compétences pour la préparation et l’administration des médicaments IV push
-
Seulement 31% étaient confiants que les médicaments IV push n’étaient pas dilués ou reconstitués en aspirant le contenu dans une seringue de rinçage préremplie de 0.9% de chlorure de sodium.
L’institut encourage les prestataires à suivre ses directives de pratique sécuritaire pour les médicaments à pousser par voie intraveineuse.
5. Remplacements non sécuritaires avec les cabinets de distribution automatisés
Les pratiques non sécuritaires et les pièges qui se produisent avec les cabinets de distribution automatisés (ADC) continuent de mettre les patients en danger, a rapporté l’ISMP.
« L’un des plus grands défis à l’utilisation sécuritaire des CDA est la facilité avec laquelle les médicaments peuvent être retirés sur commande, souvent inutilement et sans risque perçu », a noté l’institut.
Étant donné l’utilisation actuellement répandue des CDA, les organisations de soins de santé devraient revoir leur utilisation sécuritaire et identifier leurs vulnérabilités. L’ISMP propose des lignes directrices pour utiliser les CDA en toute sécurité.
4. Demandes et communications mal entendues
Même à l’ère de la prescription électronique, les commandes verbales ou téléphoniques sont encore nécessaires dans certains cas, comme la prescription d’un médicament lors d’une procédure d’urgence ou la fourniture d’une recommandation lors d’une consultation téléphonique. Ces communications orales peuvent être mal comprises et entraîner des erreurs si elles ne sont pas vérifiées.
« Par exemple, une commande verbale d’antithrombine pendant une intervention chirurgicale a été confondue avec de la thrombine au moment où elle a été communiquée par téléphone à la pharmacie, et une recommandation de pralidoxime a été confondue avec de la pyridoxine lors d’une consultation téléphonique avec un expert du contrôle des poisons », a noté l’ISMP.
Lorsque les commandes verbales sont nécessaires, l’institut recommande de prendre des mesures supplémentaires pour éviter toute confusion :
-
Répéter le schéma thérapeutique (médicament, dose, voie d’administration et fréquence)
-
Epeler le nom du médicament
-
Indiquer la dose en chiffres simples (par exemple, « un-cinq » pour 15)
3. Étiquetage de produits similaires
Une autre raison de confusion : Un étiquetage et des couleurs de bouchon similaires peuvent faire en sorte que des produits différents se ressemblent, surtout s’ils ont des noms et des dosages similaires, s’ils sont utilisés dans le même but ou s’ils sont stockés à proximité les uns des autres. De plus, les graphiques stylisés et les noms et logos d’entreprise bien en vue peuvent masquer les informations essentielles sur les médicaments d’un produit.
« Pour compliquer la situation, les humains ont tendance à voir ce qu’ils veulent voir, plutôt que ce qui est réellement présent (biais de confirmation) », a noté l’ISMP.
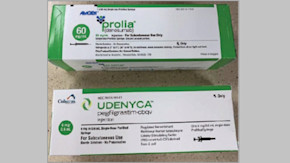
L’institut cite des exemples de produits d’apparence similaire provenant du même fabricant (par exemple, les flacons d’Alvogen étiquetés en jaune d’acide tranexamique, de midazolam, de labétalol et de vancomycine injectable), ainsi que des produits d’apparence similaire provenant de fabricants différents (par exemple, les conceptions de boîtes vertes et blanches pour Udenyca et Prolia ).
2. Méthotrexate oral quotidien au lieu d’hebdomadaire pour les conditions non oncologiques
Jusqu’à 4 patients sur 1 000 prennent par erreur du méthotrexate quotidiennement au lieu d’une semaine pour des conditions non oncologiques, selon une analyse de la FDA. Parmi ces erreurs de fréquence, environ la moitié sont commises par des prestataires de soins de santé qui, par inadvertance, prescrivent, étiquettent et/ou délivrent du méthotrexate quotidiennement alors qu’il s’agit d’une dose hebdomadaire ; l’autre moitié des erreurs est commise par des patients plus âgés qui se méprennent sur la fréquence, selon un rapport de l’ISMP sur les erreurs d’administration du méthotrexate.
« Nous encourageons chaque prestataire de soins de santé à : 1) opter par défaut pour un schéma posologique hebdomadaire lors de la saisie d’ordonnances électroniques ou de prescriptions de méthotrexate oral, 2) exiger une indication oncologique appropriée pour toutes les ordonnances de méthotrexate quotidiennes, et 3) éduquer le patient et sa famille sur l’importance de l’administration hebdomadaire « , a conseillé l’ISMP.
1. Sélectionner le mauvais médicament après avoir saisi les premières lettres du nom du médicament
Saisir uniquement les premières lettres d’un nom de médicament, ou une combinaison des premières lettres et de la concentration du produit, et des noms de médicaments d’apparence similaire peuvent apparaître à l’écran. Cela peut entraîner des erreurs de sélection par des travailleurs de la santé occupés ou pressés.
« Par exemple, la saisie de « met » a souvent entraîné une confusion entre le méthylphénidate, la méthadone, la métolazone, le méthotrexate, la metformine et le métronidazole ; et la saisie de « meth10″ a entraîné une confusion entre la méthadone 10 mg et le méthylphénidate 10 mg », a noté l’ISMP.
Avec l’utilisation croissante de la technologie, ce problème a augmenté en fréquence. En fait, les erreurs de sélection peuvent maintenant rivaliser ou dépasser celles faites avec des ordonnances manuscrites, a spéculé l’ISMP.