Elk jaar sterven er in de Verenigde Staten 7000 tot 9000 mensen als gevolg van medicatiefouten. De meeste fouten treden op bij het bestellen of voorschrijven, doordat een zorgverlener de verkeerde medicatie, de verkeerde toedieningsweg of -dosis, of de verkeerde frequentie voorschrijft. Deze fouten zijn verantwoordelijk voor bijna 50% van de medicatiefouten.
Gelijk uitziende producten van verschillende fabrikanten kunnen leiden tot verwisseling van medicatie. (Foto: ISMP)
Hoewel het een wijdverbreid probleem is, is het er een dat vaak te voorkomen is. Daarom heeft het Institute for Safe Medication Practices (ISMP) – een non-profitorganisatie die zich volledig toelegt op het voorkomen van medicatiefouten – een “top tien”-lijst gepubliceerd van de meest hardnekkige medicatiefouten en veiligheidsproblemen, samen met een paar aanbevelingen om ze te helpen minimaliseren of vermijden.
“De lijst is niet alleen gebaseerd op de meest gemelde problemen of die welke de ernstigste gevolgen voor patiënten hebben veroorzaakt, hoewel deze factoren werden overwogen,” volgens een verklaring van ISMP.
10. Overdoses zink
In 2019 kreeg een 2-jarig kind bijna een fatale overdosis zink die 1.000 keer sterker was dan de juiste dosis. Het elektronische sjabloon voor pediatrische parenterale voeding (PN) ging standaard uit van “mg” doseringseenheden in plaats van “mcg”. De arts schreef dus per ongeluk 700 mg zink voor in plaats van 700 mcg. Zelfs als de arts de fout had opgemerkt, had hij deze niet kunnen corrigeren naar “mcg”, omdat de mg doseringseenheid hard gecodeerd was in het sjabloon. Tot overmaat van ramp gaf het orderinvoersysteem geen waarschuwing voor de 1.000-voudige doseringsfout.
Gelukkig merkte de apotheker van de bereidingsapotheek de grote dosis op en nam contact op met de ziekenhuisapotheker om de bestelling in twijfel te trekken. De fout werd ontdekt, en het probleem werd gecorrigeerd voordat het kind schade werd berokkend.
“Waarschuwingen voor kritische doses zijn niet beschikbaar voor IV-zink en andere sporenelementen die als additief voor parenterale voeding worden gebruikt, waardoor fouten waarschijnlijker worden, vooral bij pediatrische patiënten. Zelfs 1000-voudige overdoses kunnen voorkomen,” waarschuwde het ISMP.
“We adviseren alle zorgverleners om waarschuwingen voor maximale doses in PN-bestelsystemen in te bouwen, te testen en op te volgen, met een harde stop voor kritieke zinkoverdoses (bijvoorbeeld meer dan 250 mcg/kg voor pediatrische PN)”, aldus de aanbeveling van het instituut. “ISMP moedigt ook leveranciers van databases met geneesmiddelinformatie aan om noodzakelijke waarschuwingen voor kritische doses voor IV-zink en andere sporenelementen te creëren, als deze momenteel nog niet bestaan.”
9. Spuiten gebruiken voor vinca-alkaloïden
Ondanks sterke pleidooien om vinca-alkaloïden altijd in minibags te verdunnen, gebruikt ongeveer 15% tot 20% van de ziekenhuizen in de VS nog steeds spuiten om deze geneesmiddelen toe te dienen, voornamelijk voor pediatrische patiënten, meldde ISMP.
Omdat vinca-alkaloïden nog steeds ten onrechte worden toegediend via de intrathecale route, riep de ISMP de FDA op om “toediening per injectiespuit” uit de voorschrijfinformatie te verwijderen ten gunste van alleen toediening met minibags.
“Toediening met een injectiespuit is de oorzaak geweest van alle gerapporteerde fouten in verband met vinca-alkaloïden die per ongeluk via de intrathecale route zijn toegediend; daarom is de meest effectieve manier om schade aan patiënten te voorkomen het leveren van alle vinca-alkaloïden in minibags, waardoor het risico van verwarring met injectiespuiten wordt vermeden,” verklaarde het instituut.
8. Onveilige etikettering van voorgevulde spuiten en infusies door samenstellers
ISMP heeft een toenemend aantal foutrapporten ontvangen die verband houden met het ontbreken van gestandaardiseerde, door de FDA getoetste etikettering van voorgevulde spuiten en voorgemengde IV-infusies die worden bereid door 503b-apotheken van samenstellende apotheken. De FDA houdt bereidingsapotheken niet aan dezelfde etiketteringsnormen als commerciële fabrikanten. Als gevolg hiervan kunnen deze etiketvarianten tot verwarring leiden.
Zo vermelden sommige samenstellers de sterkte op etiketten als per ml in plaats van per totaal volume (zoals vereist op alle door de FDA goedgekeurde etiketten).
“Fouten zijn voorgekomen wanneer de meer prominente sterkte per ml werd verward met de totale hoeveelheid geneesmiddel in de verpakking,” meldde ISMP.
7. Fouten bij verkeerde route met tranexaminezuur
Verschillende gevallen van accidentele intraspinale injectie van tranexaminezuur zijn onlangs gemeld – een fout met een sterftecijfer van 50%. Tranexaminezuur kan verward worden met bupivacaïne of ropivacaïne omdat ze alle drie in flacons met blauwe dop zitten. Ook worden ze vaak rechtop naast elkaar bewaard met alleen de doppen (niet de etiketten) zichtbaar.
ISMP moedigt artsen aan om deze geneesmiddelen van verschillende fabrikanten te verkrijgen om het uiterlijk van de flacons te helpen onderscheiden. Zorg er ook voor dat de etiketten op de flacons altijd zichtbaar zijn. Bewaar tranexaminezuur-flacons indien mogelijk uit de buurt van lookalikes en voeg een extra etiket toe aan de flacons waarop de toedieningsweg staat vermeld.
6. Onveilig gebruik van IV push-medicijnen
Er moet meer worden gedaan om de veilige toediening van IV push-injecties te vergroten. Volgens een analyse van ISMP behoeven drie onveilige praktijken aanzienlijke verbetering:
-
Nauwelijks 22% van de deelnemers diende alle IV push-medicijnen voor volwassenen kant-en-klaar toe
-
Nauwelijks 23% had competentiebeoordelingen opgesteld en gevalideerd voor het bereiden en toedienen van IV push-medicijnen
-
Nauwelijks 31% was er zeker van dat IV push-medicijnen niet werden verdund of gereconstitueerd door de inhoud op te zuigen in een voorgevulde spoelspuit met 0.9% natriumchloride.
Het instituut moedigt zorgverleners aan om de richtlijnen voor veilige praktijken voor intraveneuze push-medicatie te volgen.
5. Onveilige overbruggingen met automatische distributiekasten
Onveilige praktijken en valkuilen die zich voordoen met automatische distributiekasten (ADC’s) blijven patiënten in gevaar brengen, meldt ISMP.
“Een van de grootste uitdagingen voor het veilige gebruik van ADC’s is het gemak waarmee medicijnen kunnen worden verwijderd bij override, vaak onnodig en zonder een waargenomen risico,” merkte het instituut op.
Gezien het huidige wijdverbreide gebruik van ADC’s moeten organisaties in de gezondheidszorg het veilige gebruik ervan opnieuw bekijken en de kwetsbare punten in kaart brengen. ISMP biedt richtlijnen voor een veilig gebruik van ADC’s.
4. Verkeerd begrepen verzoeken en mededelingen
Zelfs in een tijdperk van elektronisch voorschrijven, zijn mondelinge of telefonische bevelen nog steeds nodig voor bepaalde gevallen, zoals het voorschrijven van een geneesmiddel tijdens een spoedprocedure of het geven van een aanbeveling in een telefonisch consult. Deze mondelinge mededelingen kunnen verkeerd worden begrepen en tot fouten leiden indien zij niet worden geverifieerd.
“Bijvoorbeeld, een mondelinge bestelling voor antitrombine tijdens een operatie werd verward met trombine tegen de tijd dat het telefonisch werd doorgegeven aan de apotheek, en een aanbeveling voor pralidoxime werd verward met pyridoxine tijdens telefonisch overleg met een vergiftigingsexpert,” merkte ISMP op.
Wanneer mondelinge bestellingen noodzakelijk zijn, beveelt het instituut aan om extra stappen te nemen om verwarring te voorkomen:
-
Herhaal het medicijnregime (geneesmiddel, dosis, route en frequentie)
-
Spelling van de naam van het geneesmiddel
-
Dosis in één cijfer vermelden (bijvoorbeeld “één-vijf” voor 15)
3. Etikettering van producten die op elkaar lijken
Een andere reden voor verwisselingen: Gelijksoortige etiketten en dopkleuren kunnen verschillende producten op elkaar doen lijken, vooral als ze vergelijkbare namen en doseringen hebben, voor hetzelfde doel worden gebruikt, of in elkaars buurt worden bewaard. Bovendien kunnen gestileerde afbeeldingen en prominente bedrijfsnamen en logo’s de essentiële medicijninformatie van een product verdoezelen.
“Wat de situatie nog ingewikkelder maakt, is dat mensen de neiging hebben om te zien wat ze willen zien, in plaats van wat er werkelijk op staat (confirmation bias),” merkte ISMP op.
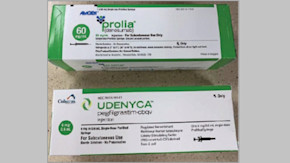
Het instituut wijst op voorbeelden van producten van dezelfde fabrikant die er hetzelfde uitzien (bijvoorbeeld de geel geëtiketteerde flacons tranexaminezuur, midazolam, labetalol en vancomycine-injectie van Alvogen), maar ook van producten van verschillende fabrikanten die er hetzelfde uitzien (bijvoorbeeld de groene en witte doosontwerpen voor zowel Udenyca als Prolia).
2. Dagelijks in plaats van wekelijks oraal methotrexaat voor niet-oncologische aandoeningen
Tot 4 op de 1.000 patiënten nemen ten onrechte dagelijks methotrexaat in plaats van wekelijks voor niet-oncologische aandoeningen, volgens een FDA-analyse. Van deze frequentiefouten wordt ongeveer de helft gemaakt door zorgverleners die per ongeluk methotrexaat dagelijks voorschrijven, etiketteren en/of uitdelen terwijl wekelijks de bedoeling is; de andere helft van de fouten wordt gemaakt door oudere patiënten die in de war raken over de frequentie, volgens een ISMP-rapport over toedieningsfouten methotrexaat.
“We moedigen elke zorgverlener aan om: 1) standaard een wekelijks doseringsschema in te stellen bij het invoeren van elektronische orders of recepten voor oraal methotrexaat, 2) een passende oncologische indicatie te eisen voor alle dagelijkse methotrexaatorders, en 3) voorlichting te geven aan patiënt en familie over het belang van wekelijkse toediening,” adviseerde ISMP.
1. De verkeerde medicatie selecteren na het invoeren van de eerste paar letters van de medicijnnaam
Als u alleen de eerste paar letters van een medicijnnaam invoert, of een combinatie van de eerste paar letters en de productsterkte, kunnen er op het scherm gelijkende medicijnnamen verschijnen. Dit kan leiden tot selectiefouten door drukke of gehaaste gezondheidswerkers.
“Bijvoorbeeld, het invoeren van ‘met’ heeft vaak geleid tot verwarring tussen methylfenidaat, methadon, metolazon, methotrexaat, metformine en metronidazol; en het invoeren van ‘meth10’ heeft geleid tot verwarring tussen methadon 10 mg en methylfenidaat 10 mg,” merkte ISMP op.
Met het toenemende gebruik van technologie, is dit probleem in frequentie toegenomen. In feite kunnen selectiefouten nu wedijveren met of groter zijn dan die gemaakt met handgeschreven orders, speculeerde ISMP.