
Un bărbat alb în vârstă de 81 de ani s-a prezentat cu diplopie acută, pe care a observat-o la trezire. El a raportat-o ca fiind constantă, orizontală și mai gravă atunci când privește spre dreapta. Anamneza medicală pertinentă a inclus hipertensiune arterială și aritmie. Medicamentele includeau Toprol (Astra Zeneca), Lasix (Sanofi Aventis), potasiu și aspirină 81 mg. De asemenea, avea un stimulator cardiac.
Cele mai bune acuitati vizuale corectate au fost 20/25 și 20/30 OD, OS. Pupilele erau rotunde, egale și reactive la lumină. Presiunea intraoculară era normală la 15mm Hg la fiecare ochi. Testarea motilității extraoculare a evidențiat un deficit de adducție la ochiul stâng, cu nistagmus de abducție contralateral când pacientul privea spre dreapta. Examinările segmentului anterior și posterior au fost neremarcabile. Nu s-a observat edem discal la niciunul dintre ochi.
Am diagnosticat pacientul nostru cu o oftalmoplegie internucleară stângă acută (INO). Având în vedere vârsta sa și debutul acut, etiologia cea mai probabilă a fost ischemia. Pacientul a fost transportat la camera de urgență în urma recomandării noastre pentru neuroimagistică. RMN-ul a fost contraindicat din cauza stimulatorului său cardiac. A fost comandată o tomografie computerizată, dar nu a arătat nicio ischemie acută a trunchiului cerebral. A fost comandată și o ATC a capului și a gâtului, care nu a arătat nicio stenoză semnificativă.
![]()
![]()
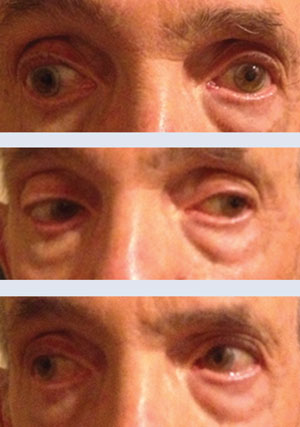
În partea de sus și în centru, acest pacient a prezentat INO când privea spre dreapta, motilitate normală când privea spre stânga. În fotografia de jos, pacientul a prezentat o ameliorare de 80% șapte zile mai târziu la urmărire.
Pacientul a fost internat sub observație timp de 48 de ore și a fost externat. A revenit la clinica noastră o săptămână mai târziu, în urma evaluării de către medicul internist și cardiolog, care au crescut aspirina pacientului la 325 mg și au început administrarea de atorvastatină. Pacientul a raportat că diplopia sa s-a ameliorat semnificativ. Deficitul de adducție s-a îmbunătățit cu aproximativ 80% după examinarea noastră inițială. Deși suspiciunea noastră pentru miastenie era scăzută, neuroimagistica sa normală și eșecul de a arăta vreo ischemie sau stenoză ne-au determinat să comandăm analize de miastenie doar pentru a exclude un sindrom de mascare – rezultatele au fost normale. Pacientul nostru a fost urmărit o lună mai târziu cu rezolvarea completă a INO și se simțea foarte bine la ultima sa vizită.
Discuție
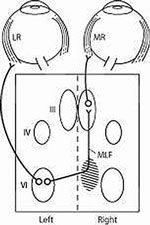
Oftalmoplegia internucleară este o tulburare neuro-oftalmică localizantă cauzată de o întrerupere a fasciculului longitudinal medial (MLF). Nucleul abducens conține două grupuri de neuroni: (1) motoneuronii care inervează mușchiul drept lateral (LR) ipsilateral și (2) neuronii internucleari care inervează neuronii motori ai mușchiului drept medial (MR) contralateral prin intermediul FML.1 Leziunile care perturbă FML vor da naștere unui deficit de adducție ipsilateral. Deficitul poate varia de la o scădere a vitezei de adducție până la o pierdere completă. În plus față de un deficit de adducție ipsilateral, se observă adesea un nistagmus de abducție contralateral. O explicație pentru nistagmus este un răspuns adaptativ pentru a depăși slăbiciunea mușchiului drept medial.2
O variație particulară a INO denumită „sindromul unu și jumătate” apare atunci când o leziune întrerupe nucleul abducens sau formațiunea reticulară pontină paramediană, precum și MLF.1,3 Acest lucru are ca rezultat o paralizie ipsilaterală a privirii și o INO.
În mod istoric, pacienții cu INO se vor prezenta notând diplopia orizontală. O deviație înclinată poate fi prezentă uneori cu INO, astfel încât poate exista și o componentă verticală.1,3 Convergența este cruțată în oftalmoplegia internucleară, cu excepția cazului în care leziunea este, de asemenea, aproape de nucleul celui de-al treilea nerv.3 Principalele cauze ale INO sunt demielinizarea (de obicei INO bilaterală și observată la pacienții mai tineri) și ischemia (de obicei unilaterală și observată la persoanele mai în vârstă).1,4,5 Printre cauzele mai puțin frecvente ale INO se numără traumatismele, herniația tentorială, infecția, tumorile, hemoragia și vasculita.4
Datorită vârstei pacientului nostru și așteptării noastre de a avea o etiologie ischemică acută, neuroimagistica de urgență a fost justificată. Modalitatea imagistică preferată este IRM, cu excepția cazului în care este contraindicată, ceea ce a fost cazul acestui pacient. Deși imagistica CT a fost negativă, acest lucru nu a exclus diagnosticul de INO. Într-un studiu, 11 pacienți cu INO au fost supuși unui RMN, care a arătat zone focale sau nodulare de intensitate mare a semnalului pe imaginile ponderate T2 în regiunea MLF la 10 din 11 pacienți.6 Nouă dintre acești 11 pacienți au fost supuși și unei tomografii computerizate, care nu a arătat leziuni la niciun pacient.6
Managementul oftalmoplegiei internucleare include trimiteri adecvate, în funcție de etiologia de bază. În cazurile de oftalmoplegie internucleară ischemică, pacienții sunt de obicei urmăriți lunar până la rezolvarea paraliziei.
1. Miller, Neil R., et al. Neuro-oftalmologie clinică: The Essentials, ediția a 2-a. Lippincott Williams & Wilkins; 1999.
2. Zee, DS. Oftalmoplegia internucleară: fiziopatologie și diagnostic. Bailliéres Clin Neurol. 1992 Aug;1(2):455-70.
3. Liu, GT, et al. Neuro-Ophthalmology Diagnosis and Management. W.B. Saunders Company; 2001.
4. Keane, JR. Oftalmoplegia internucleară: cazuri neobișnuite în 114 din 410 pacienți. Arch Neurol. 2005;62:714-17.
5. Rizzo, JL. Oftalmoplegie internucleară pediatrică. J Neuro-Ophthalmol. 2014;33:134.
6. Atlas SW. Oftalmoplegia internucleară: Corelație RM-anatomică. AJNR Am J Neuroradiol. 1987 Mar-Apr;8(2):243.