Abstract
Background
I disturbi dell’articolazione temporomandibolare (ATM) sono sottodiagnosticati nei pazienti pediatrici e la lussazione infantile dell’ATM è una condizione molto rara. La lussazione nei primi anni di vita può causare problemi skletofaciali, come la retrognazia, se non viene trattata per un lungo periodo. È noto che una grave retrognazia è una delle cause più comuni di respirazione disturbata dal sonno (SDB).
Presentazione clinica
Gli autori riportano un caso di lussazione infantile dell’ATM con retrognazia secondaria associata a SDB, in cui l’osteotomia intraorale del ramus vertico-sagittale (IVSRO) è stata scelta rispetto all’osteotomia intraorale del ramus verticale e all’osteotomia sagittale del ramus diviso per la correzione chirurgica.
Conclusione
L’IVSRO è una tecnica di osteotomia efficace per la correzione delle deformità scheletriche facciali, soprattutto nei casi associati a disturbi dell’ATM.
Parole chiave
Disturbi dell’articolazione temporomandibolare, Retrognazia, Russamento, Osteotomia intraorale del ramo verticosagitale, Oscillometria
Introduzione
I disturbi dell’articolazione temporomandibolare (ATM) sono sottodiagnosticati nei pazienti pediatrici e la lussazione infantile dell’ATM è una condizione molto rara. La lussazione nei primi anni di vita può causare problemi scheletrici e può provocare una grave retrognazia se viene lasciata non trattata per lungo tempo.
La correzione della retrognazia è sempre tecnicamente più difficile della correzione delle deformità prognattiche perché c’è un materiale osseo minimo con cui eseguire l’osteotomia, e può non esserci una quantità adeguata di tessuto molle per coprire la mascella allungata chirurgicamente, soprattutto nei casi di micrognazia. Nel 1992, Choung ha introdotto un metodo alternativo per la chirurgia ortognatica, l’osteotomia intraorale del ramo vertico-sagittale (IVSRO). Questo metodo include le caratteristiche benefiche sia dell’osteotomia sagittale del ramo (SSRO) che dell’osteotomia intraorale del ramo verticale (IVRO); tuttavia, pochi casi hanno descritto il trattamento dell’avanzamento mandibolare con IVSRO in pazienti con grave malocclusione di classe II.
È noto che la retrognazia grave è una caratteristica craniofacciale comune della respirazione disturbata dal sonno (SDB), come il russare pesante e abituale e l’apnea ostruttiva del sonno o l’ipopnea, e questo articolo presenta un caso in cui IVSRO è stato scelto sopra IVRO e SSRO per correggere la retrognazia mandibolare con SDB secondaria alla lussazione infantile bilaterale delle ATM.
Presentazione del caso
Un maschio di 12 anni si è presentato al nostro ambulatorio con un reclamo di russare pesante e abituale, e aveva una storia di episodi apneici notturni. Era anche preoccupato di avere una mandibola piccola. Non aveva una storia di traumi o sintomi o segni di infiammazione dell’ATM. Gli esami clinici e radiografici hanno mostrato una malocclusione di classe II con TMD in quanto c’è click e crepitazione, e dolore nell’ATM e nel muscolo masticatorio durante l’apertura della bocca. Le radiografie panoramiche e la tomografia computerizzata (TC) dell’ATM hanno portato ad un sospetto di lussazione bilaterale dell’ATM. Fu presa la decisione di aspettare fino a quando il paziente avesse 18 anni e la sua mandibola fosse completamente matura. Quando aveva 18 anni, gli esami clinici e radiografici hanno mostrato una retrognazia mandibolare con un overjet anteriore di circa 10 mm, e una mandibola retrusa (SNB di 65°) e una lussazione bilaterale dell’ATM erano evidenti sulle radiografie panoramiche e sulla TAC dell’ATM (Figura 1 e Figura 2). Prima dell’intervento, gli autori hanno valutato il calibro delle vie aeree del paziente mediante radiografia cefalometrica e hanno valutato la sua resistenza delle vie aeree mediante oscillometria a impulsi (IOS). La saturazione di ossigeno arterioso (SpO2) è stata monitorata continuamente con un pulsossimetro durante la notte (Tabella 1).
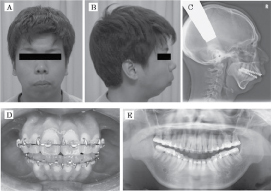 Figura 1: Viste frontali (A) e laterali iniziali (B) radiografia cefalometrica laterale iniziale (C), occlusione iniziale (D), e radiografia panoramica iniziale (E). View Figure 1
Figura 1: Viste frontali (A) e laterali iniziali (B) radiografia cefalometrica laterale iniziale (C), occlusione iniziale (D), e radiografia panoramica iniziale (E). View Figure 1
 Figura 2: Radiografia CT che mostra la sublussazione dell’ATM. Vedi Figura 2
Figura 2: Radiografia CT che mostra la sublussazione dell’ATM. Vedi Figura 2
Tabella 1: Dati demografici, studio del sonno, IOS e calibro delle vie aeree faringee prima e dopo l’intervento. Vedi Tabella 1
La procedura chirurgica pianificata era di far avanzare la mandibola di 6 mm sul lato destro e di 8 mm sul lato sinistro combinata con un avanzamento mediano del punto mandibolare di circa 7 mm. Gli autori decisero che l’IVSRO era la tecnica più appropriata per evitare che la forza di compressione fosse applicata all’ATM. Fu eseguita la IVSRO, seguita dalla fissazione scheletrica maxillomandibolare per 2 settimane. Dopo di che, è stata iniziata la terapia elastica, e gli elastici di allenamento sono stati tenuti in posizione per 2 mesi. La procedura ha ottenuto buoni risultati; cioè, ha abrogato il russamento e la SDB del paziente senza causare complicazioni neurologiche. Una radiografia cefalometrica postoperatoria ha mostrato l’allargamento delle vie aeree faringee e la riduzione della resistenza delle vie aeree sulla IOS e il grado di desaturazione notturna dell’ossigeno a 2 mesi dall’intervento (Figura 3 e Tabella 1). Il paziente è stato seguito per 2 anni e la procedura sembra essere stata un successo.
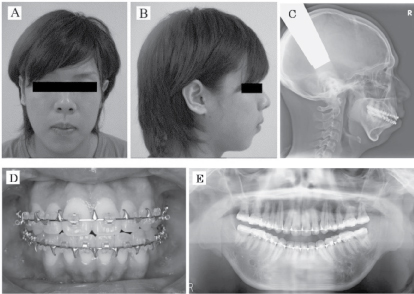 Figura 3: Vista frontale (A) e laterale finale (B), radiografia cefalometrica laterale finale (C), occlusione finale (D), e radiografia panoramica finale (E). View Figure 3
Figura 3: Vista frontale (A) e laterale finale (B), radiografia cefalometrica laterale finale (C), occlusione finale (D), e radiografia panoramica finale (E). View Figure 3
Discussione
La vicinanza dell’ATM ad altre strutture anatomiche rende la diagnosi di TMD difficile, in quanto è difficile individuare l’origine dei disturbi. La lussazione è solitamente definita come una dislocazione parziale auto-riduttiva di un’articolazione dovuta ad una sovraestensione traumatica. Quando ci si riferisce all’ATM, questa definizione implica che il condilo passa anteriormente all’eminenza articolare durante l’apertura della mascella. La lussazione dell’ATM, che è un complesso asintomatico piuttosto che una malattia, deriva da legamenti anormalmente allentati. Nello scheletro facciale in crescita, si propone che la lussazione infantile bilaterale, sia congenita che acquisita (per esempio un trauma significativo prima dei 5 anni, che è all’inizio della vita e che la maggior parte delle persone non ricorda) ritardi o arresti la crescita condilare, il che si traduce in dimensioni verticali più corte nei segmenti mandibolari prossimali e infine in un deficit mandibolare dovuto alla degenerazione bilaterale dell’ATM. È stato riscontrato che la degenerazione dell’ATM si verifica già a partire dai 7 anni di età, portando all’arresto o alla regressione dei segmenti mandibolari prossimali, e i pazienti che soffrono di questa condizione sviluppano un progressivo morso aperto anteriore e problemi scheletrici, come la retrognazia o l’asimmetria mandibolare.
SDB è associato a una varietà di condizioni che causano un restringimento delle vie aeree superiori, ed è stato ipotizzato che il restringimento delle vie aeree superiori può verificarsi in pazienti in cui la retrognazia si sviluppa dopo la distruzione dell’ATM. Poiché il paziente in questo caso si lamentava di SDB, gli autori hanno deciso di valutare la pervietà delle sue vie aeree faringee utilizzando la radiografia cefalometrica e hanno anche valutato la sua resistenza delle vie aeree in modo funzionale utilizzando IOS. La IOS impiega un’oscillazione della pressione a bassa ampiezza sovrapposta alla respirazione tranquilla per misurare l’impedenza del sistema respiratorio, e negli ultimi anni ha cominciato a essere usata per valutare l’ostruzione delle vie aeree nei pazienti con SDB. Nella IOS, le resistenze respiratorie osservate a 5 e 20 Hz (R5 e R20) sono utilizzate come indici della resistenza totale e centrale delle vie aeree, rispettivamente, e un’aumentata resistenza delle vie aeree superiori misurata dalla IOS è associata a una maggiore suscettibilità al restringimento e al collasso delle vie aeree. È ben supportato a livello teorico e ha il vantaggio di essere conveniente, non invasivo e di richiedere una cooperazione minima da parte del paziente. In questo caso, la IOS è stata eseguita in sicurezza poco dopo l’intervento chirurgico, che ha rivelato che la resistenza delle vie aeree del paziente era significativamente diminuita. Questo cambiamento si è verificato in associazione con un ampliamento delle vie aeree faringee e la scomparsa del russamento.
SSRO e IVRO sono le principali tecniche utilizzate per trattare le deformità mandibolari. La IVRO ha una serie di vantaggi rispetto alla SSRO, ad esempio, è associata a una minore incidenza di danni al nervo alveolare inferiore e un tempo di operazione più breve, e produce un rapporto favorevole tra il condilo e il disco articolare. La caratteristica più vantaggiosa di IVRO è il suo effetto di condilectomia, per cui il riposizionamento anteriore-inferiore del condilo provoca un aumento del volume dello spazio articolare, un miglioramento del rapporto disco articolare-condilo e un carico ridotto sulla fossa glenoidea. Questi effetti possono alleviare i sintomi dell’ATM. Pertanto, l’IVRO è una tecnica eccellente per il trattamento dei sintomi dell’ATM in pazienti con prognatismo mandibolare. Tuttavia, è difficile da applicare all’avanzamento mandibolare, probabilmente a causa della piccola area di contatto tra le superfici dei segmenti prossimali e distali. Nel 1992, Choung ha introdotto un metodo alternativo per la chirurgia ortognatica, IVSRO, che include le caratteristiche benefiche sia della SSRO che della IVRO; tuttavia, pochi case report hanno descritto il trattamento dell’avanzamento mandibolare con IVSRO in pazienti con grave malocclusione di classe II. Recentemente, gli autori hanno ottenuto risultati soddisfacenti utilizzando IVSRO. Fujimura, et al. hanno concluso che IVSRO è potenzialmente utile quanto IVRO per il trattamento dei pazienti con deformità mascellari con TMD, e IVSRO può essere utilizzato selettivamente nei casi in cui IVRO è controindicato, come quelli che coinvolgono l’avanzamento mandibolare, il setback di > 10 mm, o la rotazione orizzontale e/o verticale (rotazione antioraria) del segmento distale. Gli autori hanno scelto di eseguire l’avanzamento con IVSRO nel caso in questione, in quanto la considerano la tecnica ideale per il trattamento di pazienti con carenze mandibolari associate a TMD, poiché comporta un’osteotomia che non richiede una fissazione rigida del condilo. L’IVSRO è stata eseguita secondo il metodo di Fujimura, et al. Simile alla IVRO, l’aspetto laterale è stato esposto dalla tacca sigmoidea alla tacca antegoniale. I divaricatori Bauer sono stati posizionati nella tacca sigmoidea e antegoniale. Il tendine temporale era per lo più staccato dal processo coronoideo. L’aspetto laterale del processo subcoronoideo è stato ridotto fino alla tacca sigmoidea potrebbe essere identificato (Figura 4A, freccia), quando l’aspetto laterale del processo coronoideo è stato svasato o allargato. Per evitare lesioni al nervo alveolare inferiore e all’arteria mascellare, l’aspetto mediale del ramus è stato esposto con attenzione dalla regione della tacca sigmoidea alla lingula e al bordo posteriore del ramus simile al processo per SSRO, e un divaricatore è stato inserito tra i tessuti molli e l’aspetto mediale del ramus. Una linea di corticotomia è stata stabilita dalla tacca sigmoidea media o leggermente anteriore ad essa che si estende fino alla tacca antegoniale. Il taglio a tutto spessore della tacca sigmoidea è stato eseguito con una fresa o una sega oscillante lungo la linea di corticotomia inferiormente fino a quando il midollo osseo è stato esposto (Figura 4B). L’operatore ha confermato che la punta della fresa o della sega ha tagliato l’osso corticale mediale guardando dall’aspetto mediale del ramus. La decorticazione a forma di cuneo dell’aspetto laterale del ramus dalla tacca sigmoidea alla tacca antegoniale è stata eseguita utilizzando una barra piatta per fessure (di forma cilindrica) parallelamente al piano sagittale originale, fino a quando il midollo osseo è stato esposto (Figura 4C e Figura 4D). L’osteotomia verticale è stata eseguita lungo il piano sagittale originale fino al bordo posteriore mediale del ramus con un osteotomo (una lama sottile di tipo diritto con una larghezza del bordo di circa 8 mm) (Figura 4E). L’osso cancelloso è stato accuratamente spaccato a livello del forame. Nei pazienti con TMD, il muscolo pterigoideo mediale e parte della tuberosità masseterica dovrebbero essere staccati il più possibile dal segmento prossimale, ma nei casi senza TMD, lo stripping della tuberosità masseterica dovrebbe essere mantenuto al minimo. Dopo l’osteotomia del ramus bilaterale, gli attacchi del muscolo pterigoideo mediale sono stati separati dai segmenti prossimale e distale. Il segmento distale poteva essere mosso liberamente, e l’aspetto interno del segmento prossimale si sovrapponeva al segmento distale decorticato (Figura 4F). La fissazione rigida del frammento non è stata condotta in questo caso. Invece, la fissazione maxillomandibolare (MMF) è stata applicata con fili prima della sutura, e i fili sono stati tenuti in posizione per 15 giorni postoperatorio. Il periodo di MMF è stato simile a quelli riportati negli studi pubblicati in precedenza, ma la maggiore area di contatto tra i segmenti dell’osteotomia ha permesso una migliore guarigione ossea. In questo caso è stato utilizzato un bite interocclusale, poiché nell’istituzione degli autori si ritiene che i bite interocclusali forniscano un’occlusione più equilibrata e quindi migliorino il risultato finale. Fujimura, et al. hanno descritto l’uso di stecche in tutti i loro pazienti, mentre Júnior, et al. hanno riferito che nel loro istituto le stecche interocclusali sono utilizzate solo nei casi in cui non è possibile prevenire il contatto prematuro prima dell’intervento o nei casi che comportano una chirurgia mascellare segmentale.
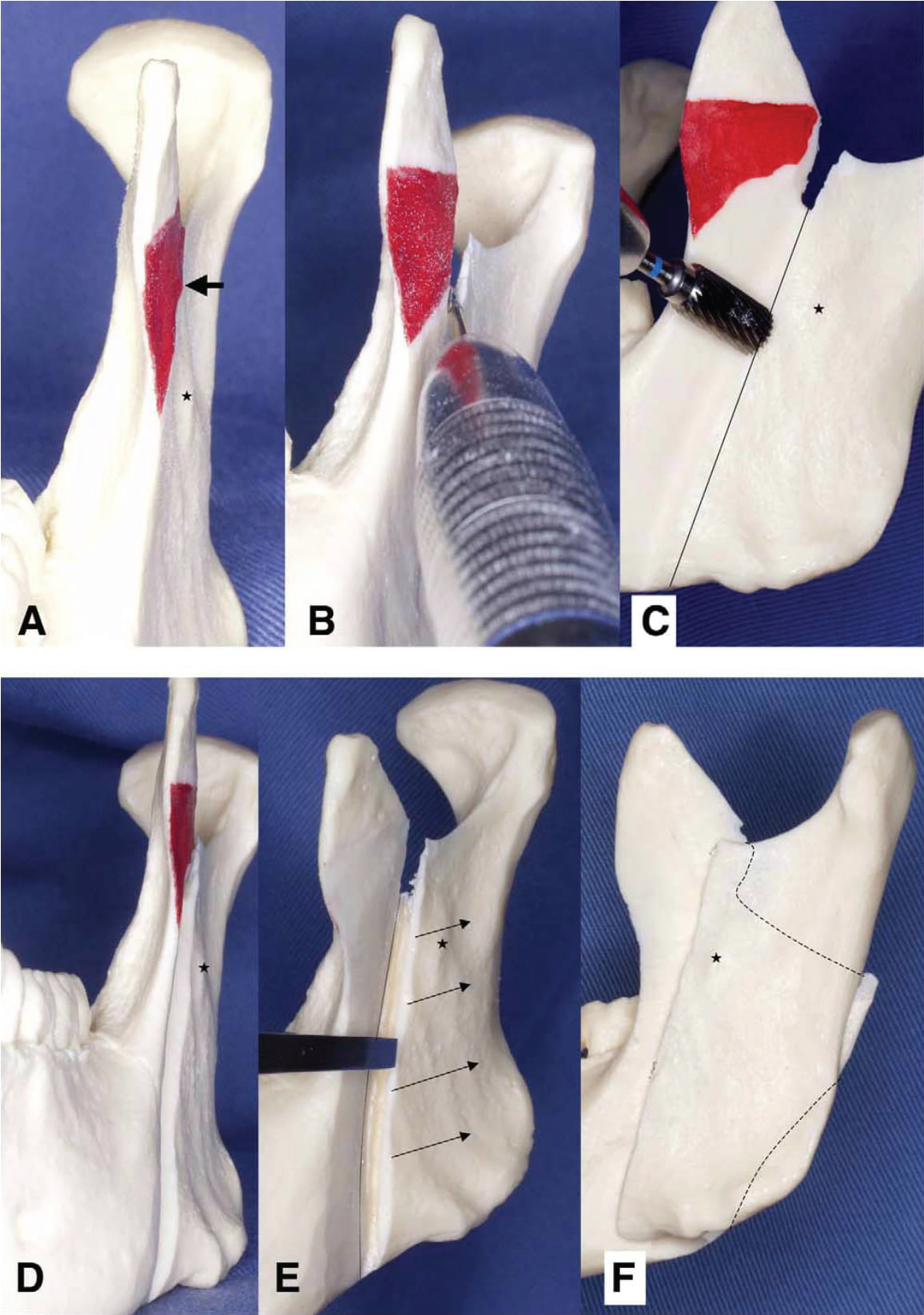 Figura 4: Procedura chirurgica di osteotomia intraorale del ramus verticosagittale utilizzando un modello mandibolare.
Figura 4: Procedura chirurgica di osteotomia intraorale del ramus verticosagittale utilizzando un modello mandibolare.
(A) L’aspetto laterale del processo subcoronoideo è stato ridotto fino a quando la tacca sigmoidea potrebbe essere identificata (freccia); (B) Il taglio a tutto spessore della tacca sigmoidea è stato eseguito con una fresa o una sega oscillante lungo la linea decorticale inferiormente fino a quando il midollo osseo è stato esposto (circa 10 mm); (C, D) La decorticazione a forma di cuneo dell’aspetto laterale del ramus dalla tacca sigmoidea alla tacca antegoniale utilizzando una barra piatta per fessure (di forma cilindrica) è stata eseguita parallelamente al piano sagittale originale, fino a quando il midollo osseo è stato esposto; (E) L’osteotomia verticale è stata eseguita con un osteotomo al bordo posteriore mediale del ramus; (F) Dopo l’osteotomia del ramus bilaterale, il segmento distale poteva essere spostato liberamente ed era sovrapposto al segmento prossimale. Gli asterischi indicano la prominenza antilaterale. Fujimura, et al. IVSRO in pazienti con deformità scheletrica con TMD. J Oral Maxillofac Surg 2004. Vedi Figura 4
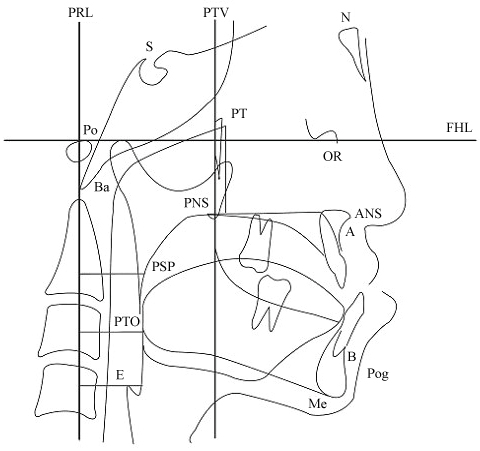 Figura 5: Punti di riferimento e linee di riferimento usate nella cefalometria.
Figura 5: Punti di riferimento e linee di riferimento usate nella cefalometria.
Misurazioni della morfologia faringea: 1. Distanza PRL-PSP; 2. Distanza PRL-PTO; e 3. PRL-E (la distanza orizzontale tra PRL e la parete frontale delle vie aeree faringee passando per E). Punti di riferimento cefalometrici: N: Nasion; S: Sella; OR: Orbitale; Po: Porion; ANS: Spina nasale anteriore; PNS: Spina nasale posteriore; Pog: Pogonion; Ba: Basion; Me: Menton; A: Punto A (il punto anteriore più profondo nella concavità del mascellare anteriore); B: Punto B (il punto anteriore più profondo nella concavità della mandibola anteriore); PSP: Il punto più posteriore del palato molle; PTO: Il punto che attraversa il bordo mandibolare inferiore nella zona posteriore della lingua; E: Il punto più superiore dell’epiglottide; FHL: Linea orizzontale di Frankfort (la linea tra il porion e l’orbitale); PTV: La linea perpendicolare alla linea orizzontale di Frankfort che passa attraverso lo pterigoide; e PRL: La linea perpendicolare alla linea orizzontale di Frankfort che passa attraverso il porion. Vedi Figura 5
Hashami, et al. hanno riferito che il tasso complessivo di complicazioni di IVSRO è dell’11%, con lesioni al nervo alveolare inferiore (IAN) che si verificano nel 3,8% dei casi. Hashami, et al. hanno riscontrato complicazioni simili a quelle riportate da Júnior, et al. , tra cui brutte fratture ed emorragie; tuttavia, non hanno riportato alcuna lesione allo IAN. Non ci sono state complicazioni nel presente caso.
Conclusione
IOS è uno strumento utile, non invasivo e semplice che può essere utilizzato per stimare sensibilmente la resistenza delle vie aeree prima e dopo la chirurgia ortognatica. Inoltre, IVSRO presenta un basso tasso di morbilità ed è una tecnica di osteotomia versatile ed efficiente con un basso tasso di complicazioni. Questa tecnica di osteotomia dovrebbe essere considerata quando si trattano le deformità skletofacial, compreso l’avanzamento e l’arretramento mandibolare, specialmente nei casi che coinvolgono TMD.
Dichiarazione di divulgazione
Gli autori dichiarano che non ci sono conflitti di interesse riguardanti la pubblicazione di questo articolo. Gli autori sono i soli responsabili del contenuto e della scrittura dell’articolo. Inoltre, gli autori non hanno interessi finanziari relativi all’argomento o ai materiali discussi in questo manoscritto.
Finanziamento
Questo studio non è stato supportato da finanziamenti di alcuna organizzazione.
- Kaneyama K, Segami N, Hatta T (2008) Deformità congenite e anomalie di sviluppo del condilo mandibolare dell’articolazione temporo-mandibolare. Congenit Anom 48: 118-125.
- Pedersen TK, Norholt SE (2011) Trattamento ortopedico precoce e crescita mandibolare dei bambini con anomalie dell’articolazione temporo-mandibolare. Seminars in Orthodontics 17: 235-245.
- Caldwell J, Hayward J, Lister R (1968) Correzione della retrognazia mandibolare mediante osteotomia L verticale: Una nuova tecnica. J Oral Surg 26: 259-264.
- Farrell CD, Kent JN (1997) Valutazione della stabilità chirurgica di 20 casi di osteotomie a L e C invertite. J Oral Surg 35: 239-245.
- Choung PH (1992) Una nuova osteotomia per la correzione del prognatismo mandibolare: Tecniche e razionale dell’osteotomia intraorale del ramo vertico-sagittale. J Craniomaxillofac Surg 20: 153-162.
- Paesani D, Salas E, Martinez A, Isberg A (1999) Prevalenza dello spostamento del disco dell’articolazione temporomandibolare nei neonati e nei bambini piccoli. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 87: 15-19.
- Howard JA (2013) I disturbi dell’articolazione temporomandibolare nei bambini. Dent Clin North Am 57: 99-127.
- Yamaguchi M, Niimi A, Ueda T, Takemura M, Matsuoka, et al. (2009) Effetto dei corticosteroidi inalati sulle piccole vie aeree nell’asma: Indagine utilizzando l’oscillometria a impulsi. Pulm Pharmacol Ther 22: 326-332.
- Cao J, Que C, Wang G, He B (2009) Effetto della postura sulla resistenza delle vie aeree nella sindrome di apnea ostruttiva del sonno-ipopnea per mezzo di oscillazione degli impulsi. Respiration 77: 38-43.
- Bell WH, Yamaguchi Y, Poor MR (1990) Trattamento della disfunzione dell’articolazione temporomandibolare mediante osteotomia intraorale del ramo verticale. Int J Adult Orthodon Orthognath Surg 5: 9-27.
- Fujimura K, Segami N, Sato J, Kanayama K, Nishimura M, et al. (2004) Vantaggi dell’osteotomia intraorale del ramo verticosagittale in pazienti con deformità scheletriche e disturbi dell’articolazione temporomandibolare. J Oral Maxillofac Surg 62: 1246-1252.
- Hashemi HM (2008) Valutazione dell’osteotomia intraorale del ramo verticosagittale per la correzione del prognatismo mandibolare: Uno studio di 10 anni. J Oral Maxillofac Surg 66: 509-512.
- Júnior SML, Granato R, Marin C, de Souza Maliska MC, Gil JN (2009) Analisi di 40 casi di osteotomie intraorali del ramo verticosagittale per trattare deformità dentofacciali. J Oral Maxillofac Surg 67: 1840-1843.
- Fujimura K, Segami N, Sato J, Kaneyama K, Nishimura M (2005) Confronto dei risultati clinici dei pazienti che hanno suoni nell’articolazione temporo-mandibolare con deformità scheletriche mandibolari trattati con osteotomia del ramo vertico-sagittale o osteotomia del ramo verticale. Oral Sur Oral Med Oral Pathol Oral Radiol Endod 99: 24-29.
Citazione
Dahy KG, Takahashi K, Kiso H, Aihara K, Chin K, et al. (2018) Treatment of Acquired Retrognathia Secondary to Infantile Temporomandibular Joint Luxation with Intraoral Vertico-Sagittal Ramus Osteotomy. Int Arch Oral Maxillofac Surg 2:011. doi.org/10.23937/iaoms-2017/1710011