Abstract
Contexte
Les troubles de l’articulation temporomandibulaire (ATM) sont sous-diagnostiqués chez les patients pédiatriques, et la luxation infantile de l’ATM est une condition très rare. Une luxation précoce peut provoquer des problèmes skletofaciaux, tels que la rétrognathie, si elle n’est pas traitée pendant une longue période. Il est bien connu que la rétrognathie sévère est l’une des causes les plus fréquentes de troubles respiratoires du sommeil (SDB).
Présentation clinique
Les auteurs rapportent un cas de luxation de l’ATM infantile avec rétrognathie secondaire associée à SDB, dans lequel l’ostéotomie vertico-sagittale intra-orale de la rampe (IVSRO) a été choisie par rapport à l’ostéotomie verticale intra-orale de la rampe et l’ostéotomie sagittale de la rampe fendue pour la correction chirurgicale.
Conclusion
L’IVSRO est une technique d’ostéotomie efficace pour corriger les déformations squeletto-faciales, notamment dans les cas associés aux troubles de l’ATM.
Keywords
Troubles de l’articulation temporomandibulaire, Rétrognathie, Ronflement, Ostéotomie intraorale du ramus verticosagital, Oscillométrie
Introduction
Les troubles de l’articulation temporomandibulaire (ATM) sont sous-diagnostiqués chez les patients pédiatriques, et la luxation infantile de l’ATM est une condition très rare . La luxation au début de la vie peut causer des problèmes squeletto-faciaux, et elle peut entraîner une rétrognathie grave si elle n’est pas traitée pendant longtemps.
La correction de la rétrognathie est toujours plus difficile techniquement que la correction des déformations prognathiques parce qu’il y a un matériau osseux minimal avec lequel effectuer l’ostéotomie, et il peut ne pas y avoir une quantité adéquate de tissus mous pour couvrir la mâchoire allongée chirurgicalement, en particulier dans les cas de micrognathie . En 1992, Choung a introduit une méthode alternative pour la chirurgie orthognathique, l’ostéotomie intra-orale du rameau vertico-sagittal (IVSRO). Cette méthode comprend les caractéristiques bénéfiques à la fois de l’ostéotomie de ramus divisé sagittal (SSRO) et de l’ostéotomie de ramus vertical intraoral (IVRO) ; cependant, peu de rapports de cas ont décrit le traitement de l’avancement mandibulaire avec IVSRO chez des patients présentant une malocclusion sévère de classe II.
Il est bien connu que la rétrognathie sévère est une caractéristique craniofaciale commune des troubles respiratoires du sommeil (SDB), tels que le ronflement lourd et habituel et l’apnée ou l’hypopnée obstructive du sommeil, et cet article présente un cas dans lequel l’IVSRO a été choisi plutôt que l’IVRO et la SSRO pour corriger la rétrognathie mandibulaire avec SDB secondaire à une luxation bilatérale de l’ATM infantile.
Présentation du cas
Un garçon de 12 ans s’est présenté à notre clinique externe avec une plainte de ronflement lourd et habituel, et il avait des antécédents d’épisodes apnéiques nocturnes. Il était également préoccupé par le fait qu’il avait une petite mandibule. Il n’avait pas d’antécédents de traumatisme ni de symptômes ou de signes d’inflammation de l’ATM. Les examens cliniques et radiographiques ont montré une malocclusion de classe II avec des TMD car il y a des claquements et des craquements, ainsi que des douleurs dans l’ATM et le muscle masticateur pendant l’ouverture de la bouche. Des radiographies panoramiques et une tomographie par ordinateur (CT) de l’ATM ont permis de suspecter une luxation bilatérale de l’ATM. Il a été décidé d’attendre que le patient ait 18 ans et que sa mandibule soit complètement mature. À 18 ans, les examens cliniques et radiographiques ont montré une rétrognathie mandibulaire avec un surjet antérieur d’environ 10 mm, et une mandibule rétractée (SNB de 65°) et une luxation bilatérale de l’ATM étaient apparentes sur les radiographies panoramiques et le CT de l’ATM (Figure 1 et Figure 2). Avant l’intervention, les auteurs ont évalué le calibre des voies aériennes du patient à l’aide d’une radiographie céphalométrique et ont évalué la résistance des voies aériennes à l’aide d’une oscillométrie à impulsions (IOS). La saturation artérielle en oxygène (SpO2) a été surveillée en continu avec un oxymètre de pouls pendant la nuit (tableau 1).
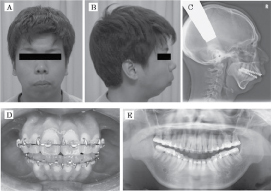 Figure 1 : Radiographie céphalométrique latérale initiale (A) et vues latérales (B), occlusion initiale (D) et radiographie panoramique initiale (E). View Figure 1
Figure 1 : Radiographie céphalométrique latérale initiale (A) et vues latérales (B), occlusion initiale (D) et radiographie panoramique initiale (E). View Figure 1
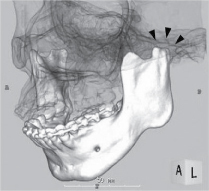 Figure 2 : Radiographie CT montrant une subluxation de l’ATM. Voir la figure 2
Figure 2 : Radiographie CT montrant une subluxation de l’ATM. Voir la figure 2
Tableau 1 : Données démographiques, étude du sommeil, IOS, et calibre des voies aériennes pharyngées avant et après la chirurgie. Voir tableau 1
La procédure chirurgicale prévue consistait à avancer la mandibule de 6 mm du côté droit et de 8 mm du côté gauche, combinée à un avancement médian du point mandibulaire d’environ 7 mm. Les auteurs ont décidé que l’IVSRO était la technique la plus appropriée afin d’éviter l’application d’une force de compression sur l’ATM. Une IVSRO a été réalisée, suivie d’une fixation squelettique maxillomandibulaire pendant 2 semaines. Après cela, la thérapie élastique a commencé, et les élastiques d’entraînement ont été maintenus en place pendant 2 mois. L’intervention a donné de bons résultats, c’est-à-dire qu’elle a supprimé les ronflements et les troubles du sommeil du patient sans entraîner de complications neurologiques. Une radiographie céphalométrique postopératoire a montré un élargissement des voies aériennes pharyngées et une réduction de la résistance des voies aériennes à l’IOS et du degré de désaturation nocturne en oxygène 2 mois après l’intervention (figure 3 et tableau 1). Le patient a été suivi pendant 2 ans et l’intervention semble avoir été un succès.
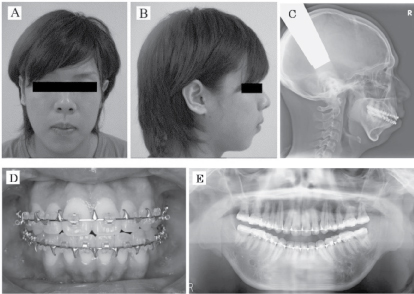 Figure 3 : Vues frontales (A) et latérales (B) finales, radiographie céphalométrique latérale finale (C), occlusion finale (D) et radiographie panoramique finale (E). View Figure 3
Figure 3 : Vues frontales (A) et latérales (B) finales, radiographie céphalométrique latérale finale (C), occlusion finale (D) et radiographie panoramique finale (E). View Figure 3
Discussion
La proximité de l’ATM avec d’autres structures anatomiques rend le diagnostic des TMD difficile, car il est difficile de localiser l’origine des plaintes. La luxation est généralement définie comme une dislocation partielle et auto-réductrice d’une articulation due à une surextension traumatique. Lorsqu’elle se réfère à l’ATM, cette définition implique que le condyle passe en avant de l’éminence articulaire pendant l’ouverture de la mâchoire. La luxation de l’ATM, qui est un complexe asymptomatique plutôt qu’une maladie, résulte d’un relâchement anormal des ligaments. Dans le squelette facial en croissance, il est proposé que la luxation infantile bilatérale, qu’elle soit congénitale ou acquise (par exemple, un traumatisme important avant l’âge de 5 ans, c’est-à-dire à un âge précoce dont la plupart des gens ne se souviennent pas), retarde ou arrête la croissance condylienne, ce qui entraîne des dimensions verticales plus courtes dans les segments proximaux de la mandibule et, finalement, une déficience mandibulaire due à une dégénérescence bilatérale de l’ATM. On a constaté que la dégénérescence de l’ATM se produit dès l’âge de 7 ans, entraînant l’arrêt ou la régression des segments proximaux de la mandibule, et les patients souffrant de cette condition développent une occlusion antérieure ouverte progressive et des problèmes squelettiques, tels que la rétrognathie ou l’asymétrie mandibulaire .
La DBS est associée à une variété de conditions qui provoquent un rétrécissement des voies aériennes supérieures, et on a émis l’hypothèse que le rétrécissement des voies aériennes supérieures peut se produire chez les patients chez qui la rétrognathie se développe après la destruction de l’ATM. Comme le patient dans le cas présent se plaignait d’un SDB, les auteurs ont décidé d’évaluer la perméabilité de ses voies aériennes pharyngées en utilisant la radiographie céphalométrique et ont également évalué la résistance de ses voies aériennes de manière fonctionnelle en utilisant l’IOS . L’IOS utilise une oscillation de pression de faible amplitude superposée à une respiration calme pour mesurer l’impédance du système respiratoire, et il a commencé à être utilisé pour évaluer l’obstruction des voies respiratoires chez les patients atteints de SDB ces dernières années. Dans l’IOS, les résistances respiratoires observées à 5 et 20 Hz (R5 et R20) sont utilisées comme indices de la résistance totale et centrale des voies aériennes, respectivement, et une résistance accrue des voies aériennes supérieures mesurée par l’IOS est associée à une plus grande susceptibilité au rétrécissement et au collapsus des voies aériennes. Cette méthode est bien étayée sur le plan théorique et présente l’avantage d’être pratique, non invasive et de nécessiter une coopération minimale de la part du patient. Dans ce cas, l’IOS a été réalisée en toute sécurité peu de temps après la chirurgie, ce qui a révélé que la résistance des voies respiratoires du patient était considérablement réduite. Ce changement s’est produit en association avec un élargissement des voies aériennes pharyngées et la disparition du ronflement.
La SSRO et l’IVRO sont les principales techniques utilisées pour traiter les déformations mandibulaires. L’IVRO présente un certain nombre d’avantages par rapport à la SSRO, par exemple, elle est associée à une plus faible incidence de lésions du nerf alvéolaire inférieur et à une durée d’opération plus courte, et elle produit une relation favorable entre le condyle et le disque articulaire . La caractéristique la plus avantageuse de l’IVRO est son effet de condylectomie, par lequel le repositionnement antéro-inférieur du condyle entraîne une augmentation du volume de l’espace articulaire, une amélioration de la relation disque articulaire-condyle et une réduction de la charge sur la fosse glénoïde. Ces effets peuvent atténuer les symptômes de l’ATM. Ainsi, l’IVRO est une excellente technique pour traiter les symptômes de l’ATM chez les patients atteints de prognathisme mandibulaire. Cependant, elle est difficile à appliquer à l’avancement mandibulaire, probablement en raison de la faible surface de contact entre les surfaces des segments proximal et distal. En 1992, Choung a introduit une méthode alternative pour la chirurgie orthognathique, l’IVSRO, qui comprend les caractéristiques bénéfiques de la SSRO et de l’IVRO ; cependant, peu de rapports de cas ont décrit le traitement de l’avancement mandibulaire avec l’IVSRO chez des patients présentant une malocclusion sévère de classe II . Récemment, les auteurs ont obtenu des résultats satisfaisants en utilisant l’IVSRO. Fujimura, et al. ont conclu que l’IVSRO est potentiellement aussi utile que l’IVRO pour le traitement des patients souffrant de déformation de la mâchoire avec TMD, et que l’IVSRO peut être utilisé de manière sélective dans les cas où l’IVRO est contre-indiqué, comme ceux impliquant un avancement mandibulaire, un recul de > 10 mm, ou une rotation horizontale et/ou verticale (rotation antihoraire) du segment distal. Les auteurs ont choisi de réaliser l’avancement en utilisant l’IVSRO dans le cas présent, car ils considéraient qu’il s’agissait de la technique idéale pour traiter les patients présentant des déficiences mandibulaires associées à des TMD, car elle implique une ostéotomie qui ne nécessite pas de fixation rigide du condyle. L’IVSRO a été réalisée selon la méthode de Fujimura, et al. . Comme pour l’IVRO, la face latérale a été exposée de l’échancrure sigmoïde à l’échancrure antégoniale. Des écarteurs de Bauer ont été positionnés dans les encoches sigmoïde et antégoniale. Le tendon temporal était en grande partie détaché de l’apophyse coronoïde. La face latérale de l’apophyse sous-coronoïde a été réduite jusqu’à ce que l’encoche sigmoïde puisse être identifiée (figure 4A, flèche), lorsque la face latérale de l’apophyse coronoïde a été évasée ou élargie. Pour éviter de blesser le nerf alvéolaire inférieur et l’artère maxillaire, la face médiale du ramus a également été exposée avec précaution depuis la région de l’échancrure sigmoïde jusqu’à la lingula et le bord postérieur du ramus, comme pour la SSRO, et un écarteur a été inséré entre les tissus mous et la face médiale du ramus. Une ligne de corticotomie a été établie à partir de l’encoche sigmoïdienne moyenne ou légèrement en avant d’elle, s’étendant jusqu’à l’encoche antégoniale. Une coupe en pleine épaisseur de l’encoche sigmoïde a été effectuée avec une fraise à fissure ou une scie oscillante le long de la ligne de corticotomie vers le bas jusqu’à l’endroit où la moelle osseuse était exposée (figure 4B). L’opérateur a confirmé que la pointe de la fraise ou de la scie a coupé l’os cortical médian en regardant depuis la face médiale du ramus. Une décortication en forme de coin de la face latérale du ramus, de l’encoche sigmoïde à l’encoche antégoniale, a été réalisée à l’aide d’une barre de fissure plate (de forme cylindrique) parallèlement au plan sagittal d’origine, jusqu’à ce que la moelle osseuse soit exposée (Figure 4C et Figure 4D). Une ostéotomie verticale a été réalisée le long du plan sagittal d’origine jusqu’au bord postérieur médial du ramus à l’aide d’un ostéotome (lame fine et droite d’une largeur d’environ 8 mm) (Figure 4E). L’os spongieux a été soigneusement fendu au niveau du foramen. Chez les patients atteints de TMD, le muscle ptérygoïdien médial et une partie de la tubérosité masséterique doivent être détachés autant que possible du segment proximal, mais dans les cas sans TMD, le décollement de la tubérosité masséterique doit être réduit au minimum. Après ostéotomie du ramus bilatéral, les attaches du muscle ptérygoïdien médial ont été séparées des segments proximal et distal. Le segment distal pouvait être déplacé librement, et la face interne du segment proximal chevauchait le segment distal décortiqué (figure 4F). Une fixation rigide du fragment n’a pas été effectuée dans ce cas. Au lieu de cela, une fixation maxillomandibulaire (MMF) a été appliquée avec des fils avant la suture, et les fils ont été maintenus en place pendant 15 jours après l’opération. La période de fixation maxillomandibulaire était similaire à celle rapportée dans les études publiées précédemment, mais l’augmentation de la surface de contact entre les segments de l’ostéotomie a permis une meilleure guérison osseuse. Une attelle interocclusale a été utilisée dans ce cas, car dans l’institution des auteurs, on considère que les attelles interocclusales fournissent une occlusion plus équilibrée et améliorent ainsi le résultat final. Fujimura, et al. ont décrit l’utilisation d’attelles chez tous leurs patients, tandis que Júnior, et al. ont rapporté que dans leur institution, les attelles interocclusales ne sont utilisées que dans les cas où le contact prématuré ne peut pas être empêché avant la chirurgie ou dans les cas impliquant une chirurgie maxillaire segmentaire.
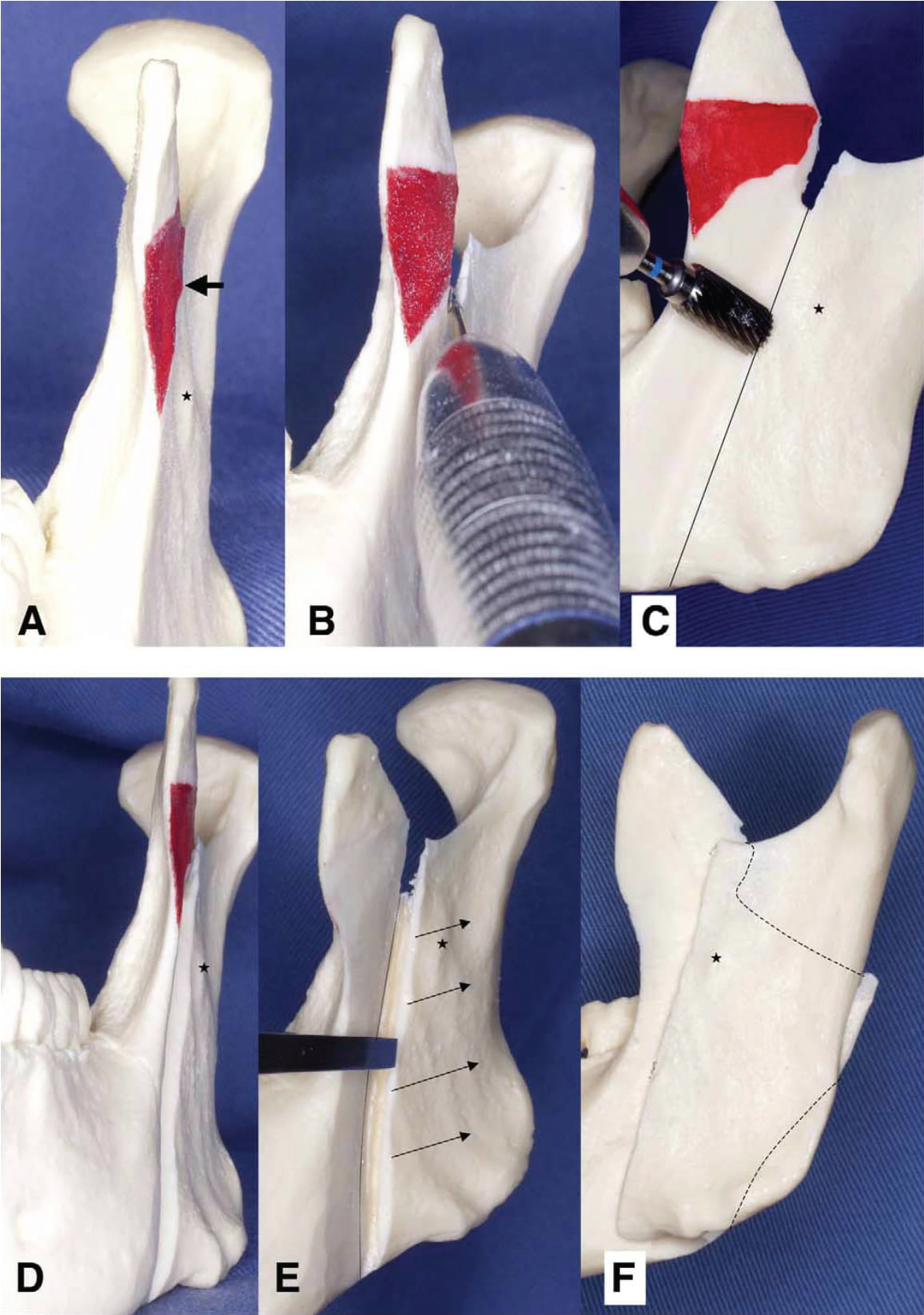 Figure 4 : Procédure chirurgicale de l’ostéotomie intraorale du ramus verticosagittal en utilisant un modèle mandibulaire.
Figure 4 : Procédure chirurgicale de l’ostéotomie intraorale du ramus verticosagittal en utilisant un modèle mandibulaire.
(A) La face latérale de l’apophyse sous-coronoïde a été réduite jusqu’à ce que l’encoche sigmoïde puisse être identifiée (flèche) ; (B) Une coupe en pleine épaisseur de l’encoche sigmoïde a été effectuée avec une fraise à fissure ou une scie oscillante le long de la ligne décortique inférieurement jusqu’à l’endroit où la moelle osseuse a été exposée (environ 10 mm) ; (C, D) Une décortication en forme de coin de la face latérale du ramus, de l’échancrure sigmoïde à l’échancrure antégoniale, a été réalisée à l’aide d’une fraise plate (de forme cylindrique) parallèlement au plan sagittal d’origine, jusqu’à ce que la moelle osseuse soit exposée ; (E) Une ostéotomie verticale a été réalisée à l’aide d’un ostéotome jusqu’au bord postérieur médial du ramus ; (F) Après l’ostéotomie du ramus bilatéral, le segment distal pouvait être déplacé librement et était recouvert par le segment proximal. Les astérisques indiquent la proéminence antilinguale. Fujimura, et al. IVSRO chez les patients souffrant de déformation du squelette et atteints de TMD. J Oral Maxillofac Surg 2004. View Figure 4
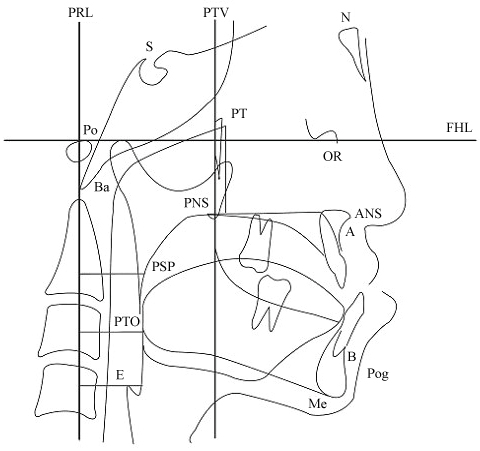 Figure 5 : Repères et lignes de référence utilisés dans la céphalométrie.
Figure 5 : Repères et lignes de référence utilisés dans la céphalométrie.
Mesures de la morphologie pharyngée : 1. distance PRL-PSP ; 2. distance PRL-PTO ; et 3. PRL-E (la distance horizontale entre PRL et la paroi frontale de la voie aérienne pharyngée passant par E). Repères céphalométriques : N : Nasion ; S : Sella ; OR : Orbitale ; Po : Porion ; ANS : Épine nasale antérieure ; PNS : Épine nasale postérieure ; Pog : Pog : Pogonion ; Ba : Basion ; Me : Menton ; A : Point A (le point antérieur le plus profond de la concavité du maxillaire antérieur) ; B : Point B (le point antérieur le plus profond de la concavité de la mandibule antérieure) ; PSP : Le point le plus postérieur du palais mou ; PTO : Le point croisant le bord inférieur de la mandibule dans la zone postérieure de la langue ; E : Le point le plus supérieur de l’épiglotte ; FHL : Ligne horizontale de Frankfort (la ligne entre le porion et l’orbitale) ; PTV : La ligne perpendiculaire à la ligne horizontale de Frankfort passant par le ptérygoïde ; et PRL : La ligne perpendiculaire à la ligne horizontale de Frankfort passant par le porion. View Figure 5
Hashami, et al. ont rapporté que le taux global de complications de l’IVSRO est de 11%, avec des blessures du nerf alvéolaire inférieur (IAN) survenant dans 3,8% des cas. Hashami et ses collaborateurs ont rencontré des complications similaires à celles rapportées par Júnior et ses collaborateurs, notamment de mauvaises fentes et des saignements, mais ils n’ont pas signalé de lésions du nerf alvéolaire inférieur. Il n’y a pas eu de complications dans le cas présent.
Conclusion
L’IVSRO est un outil utile, non invasif et simple qui peut être utilisé pour estimer de manière sensible la résistance des voies aériennes avant et après une chirurgie orthognathique. En outre, l’IVSRO présente un faible taux de morbidité et constitue une technique d’ostéotomie polyvalente et efficace avec un faible taux de complications. Cette technique d’ostéotomie devrait être envisagée lors du traitement des déformations skletofaciales, y compris l’avancement et le recul mandibulaire, en particulier dans les cas impliquant un TMD.
Disclosure Statement
Les auteurs déclarent qu’il n’y a aucun conflit d’intérêts concernant la publication de cet article. Les auteurs sont seuls responsables du contenu et de la rédaction de l’article. En outre, les auteurs n’ont aucun intérêt financier lié au sujet ou aux matériaux discutés dans ce manuscrit.
Funding
Cette étude n’a pas été soutenue par le financement d’une organisation.
- Kaneyama K, Segami N, Hatta T (2008) Déformations congénitales et anomalies de développement du condyle mandibulaire dans l’articulation temporomandibulaire. Congenit Anom 48 : 118-125.
- Pedersen TK, Norholt SE (2011) Traitement orthopédique précoce et croissance mandibulaire des enfants présentant des anomalies de l’articulation temporomandibulaire. Seminars in Orthodontics 17 : 235-245.
- Caldwell J, Hayward J, Lister R (1968) Correction de la rétrognathie mandibulaire par ostéotomie en L vertical : A new technic. J Oral Surg 26 : 259-264.
- Farrell CD, Kent JN (1997) Evaluation de la stabilité chirurgicale de 20 cas d’ostéotomies en L et C inversés. J Oral Surg 35 : 239-245.
- Choung PH (1992) Une nouvelle ostéotomie pour la correction du prognathisme mandibulaire : Techniques et justification de l’ostéotomie intra-orale du ramus vertico-sagittal. J Craniomaxillofac Surg 20 : 153-162.
- Paesani D, Salas E, Martinez A, Isberg A (1999) Prévalence du déplacement du disque de l’articulation temporomandibulaire chez les nourrissons et les jeunes enfants. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 87 : 15-19.
- Howard JA (2013) Troubles de l’articulation temporomandibulaire chez les enfants. Dent Clin North Am 57 : 99-127.
- Yamaguchi M, Niimi A, Ueda T, Takemura M, Matsuoka, et al. (2009) Effet des corticostéroïdes inhalés sur les petites voies aériennes dans l’asthme : Investigation using impulse oscillometry. Pulm Pharmacol Ther 22 : 326-332.
- Cao J, Que C, Wang G, He B (2009) Effect of posture on airway resistance in obstructive sleep apnea-hypopnea syndrome by means of impulse oscillation. Respiration 77 : 38-43.
- Bell WH, Yamaguchi Y, Poor MR (1990) Treatment of temporomandibular joint dysfunction by intraoral vertical ramus osteotomy. Int J Adult Orthodon Orthognath Surg 5 : 9-27.
- Fujimura K, Segami N, Sato J, Kanayama K, Nishimura M, et al. (2004) Advantages of intraoral verticosagittal ramus osteotomy in skeletofacial deformity patients with temporomandibular joint disorders. J Oral Maxillofac Surg 62 : 1246-1252.
- Hashemi HM (2008) Evaluation de l’ostéotomie intra-orale de la branche verticale pour la correction du prognathisme mandibulaire : A 10-year study. J Oral Maxillofac Surg 66 : 509-512.
- Júnior SML, Granato R, Marin C, de Souza Maliska MC, Gil JN (2009) Analyse de 40 cas d’ostéotomies intraorales du ramus verticosagittal pour traiter des déformations dentofaciales. J Oral Maxillofac Surg 67 : 1840-1843.
- Fujimura K, Segami N, Sato J, Kaneyama K, Nishimura M (2005) Comparaison des résultats cliniques de patients présentant des bruits dans l’articulation temporomandibulaire avec des déformations mandibulaires squelettiques traitées par ostéotomie vertico-sagittale du ramus ou ostéotomie verticale du ramus. Oral Sur Oral Med Oral Pathol Oral Radiol Endod 99 : 24-29.
Citation
Dahy KG, Takahashi K, Kiso H, Aihara K, Chin K, et al. (2018) Traitement d’une rétrognathie acquise secondaire à une luxation infantile de l’articulation temporomandibulaire avec une ostéotomie intraorale du ramus vertico-sagittal. Int Arch Oral Maxillofac Surg 2:011. doi.org/10.23937/iaoms-2017/1710011