
Un homme blanc de 81 ans a présenté une diplopie aiguë, constatée au réveil. Il l’a rapportée comme constante, horizontale et pire en regardant vers la droite. Les antécédents médicaux pertinents comprenaient l’hypertension et l’arythmie. Il prenait notamment du Toprol (Astra Zeneca), du Lasix (Sanofi Aventis), du potassium et de l’aspirine 81 mg. Il avait également un stimulateur cardiaque.
Les meilleures acuités visuelles corrigées étaient de 20/25 et 20/30 OD, OS. Les pupilles étaient rondes, égales et réactives à la lumière. Les pressions intraoculaires étaient normales à 15mm Hg dans chaque œil. Les tests de motilité extra-oculaire ont révélé un déficit d’adduction dans l’œil gauche, avec un nystagmus d’abduction controlatéral lorsque le patient regardait vers sa droite. Les examens des segments antérieur et postérieur étaient sans particularité. Aucun œdème discal n’a été noté dans les deux yeux.
Nous avons diagnostiqué chez notre patient une ophtalmoplégie internucléaire (INO) aiguë gauche. Compte tenu de son âge et de son apparition aiguë, l’étiologie la plus probable était l’ischémie. Le patient a été transporté aux urgences en suivant notre recommandation pour une neuro-imagerie. L’IRM était contre-indiquée à cause de son pacemaker. Un scanner a été demandé, mais n’a pas montré d’ischémie aiguë du tronc cérébral. Un CTA de la tête et du cou a également été demandé, qui n’a pas montré de sténose significative.
![]()
![]()
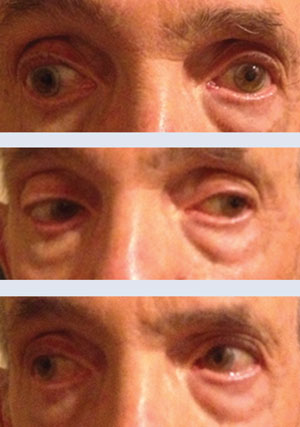
En haut et au centre, ce patient présentait une INO en regardant vers la droite, une motilité normale en regardant vers la gauche. Sur la photo du bas, le patient a montré une amélioration de 80 % sept jours plus tard lors du suivi.
Le patient a été admis en observation pendant 48 heures et est sorti. Il est revenu à notre clinique une semaine plus tard, suite à une évaluation par son interniste et son cardiologue, qui ont augmenté l’aspirine du patient à 325mg et ont commencé l’atorvastatine. Le patient a signalé que sa diplopie s’était considérablement améliorée. Le déficit d’adduction s’est amélioré d’environ 80 % après notre examen initial. Bien que notre suspicion de myasthénie soit faible, son neuro-imagerie normale et l’absence d’ischémie ou de sténose nous ont incités à demander des analyses de myasthénie juste pour exclure un syndrome masqué – les résultats étaient normaux. Notre patient a été suivi un mois plus tard avec une résolution complète de l’INO et se portait très bien lors de sa dernière visite.
Discussion
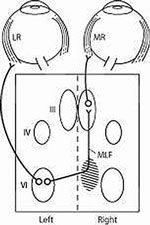
L’ophtalmoplégie internucléaire est un trouble neuro-ophtalmique localisé causé par une perturbation du fascicule longitudinal médian (FML). Le noyau abducens contient deux groupes de neurones : (1) des motoneurones qui innervent le muscle droit latéral ipsilatéral et (2) des neurones internucléaires qui innervent les motoneurones du muscle droit médial controlatéral par l’intermédiaire du FML.1 Les lésions qui perturbent le FML entraînent un déficit d’adduction ipsilatéral. Les lésions qui perturbent le MLF entraînent un déficit d’adduction ipsilatéral. Ce déficit peut aller d’une diminution de la vitesse d’adduction à une perte totale. En plus d’un déficit d’adduction ipsilatéral, on note souvent un nystagmus d’abduction controlatéral. Une explication de ce nystagmus est une réponse adaptative pour surmonter la faiblesse du muscle droit médian.2
Une variante particulière de l’INO appelée « syndrome un et demi » se produit lorsqu’une lésion perturbe le noyau abducens ou la formation réticulaire pontine paramédiane ainsi que la FML.1,3 Il en résulte une paralysie du regard ipsilatéral et une INO.
Historiquement, les patients atteints d’INO présentent une diplopie horizontale notée. Une déviation oblique peut parfois être présente avec l’INO, il peut donc y avoir une composante verticale également.1,3 La convergence est épargnée dans l’ophtalmoplégie internucléaire, à moins que la lésion ne soit également proche du troisième noyau nerveux3. Les principales causes de l’INO sont la démyélinisation (typiquement l’INO bilatérale et observée chez les jeunes patients) et l’ischémie (typiquement unilatérale et observée chez les individus plus âgés).1,4,5 Les causes moins fréquentes de l’INO sont le traumatisme, l’hernie tentorielle, l’infection, la tumeur, l’hémorragie et la vascularite4.
Compte tenu de l’âge de notre patient et de notre attente d’une étiologie ischémique aiguë, une neuro-imagerie émergente était justifiée. La modalité d’imagerie privilégiée est l’IRM, sauf contre-indication, ce qui était le cas pour ce patient. Bien que l’imagerie CT ait été négative, cela n’excluait pas le diagnostic d’INO. Dans une étude, 11 patients atteints d’OIN ont subi une IRM, qui a montré des zones focales ou nodulaires d’intensité de signal élevée sur les images pondérées en T2 dans la région de la FML chez 10 des 11 patients.6 Neuf de ces 11 patients ont également subi une tomodensitométrie, qui n’a montré de lésions chez aucun d’entre eux.6
La prise en charge de l’ophtalmoplégie internucléaire comprend des orientations appropriées, selon l’étiologie sous-jacente. Dans les cas d’ophtalmoplégie internucléaire ischémique, les patients sont généralement suivis mensuellement jusqu’à la résolution de la paralysie.
1. Miller, Neil R, et al. Clinical Neuro-Ophthalmology : The Essentials, 2e édition. Lippincott Williams & Wilkins ; 1999.
2. Zee, DS. Ophtalmoplégie internucléaire : physiopathologie et diagnostic. Bailliéres Clin Neurol. 1992 Aug;1(2):455-70.
3. Liu, GT, et al. Neuro-Ophtalmology Diagnosis and Management. W.B. Saunders Company ; 2001.
4. Keane, JR. Ophtalmoplégie internucléaire : cas inhabituels chez 114 des 410 patients. Arch Neurol. 2005;62:714-17.
5. Rizzo, JL. Ophtalmoplégie internucléaire pédiatrique. J Neuro-Ophtalmol. 2014;33:134.
6. Atlas SW. Ophtalmoplégie internucléaire : Corrélation MR-anatomique. AJNR Am J Neuroradiol. 1987 Mar-Apr;8(2):243.