- Key Points
- Introduktion
- Metoder
- Resultat
- Sampel och deltagarnas erfarenhet
- Genomsnittlig total skada
- Skillnad mellan bedömare från akutsjukhus och rehabiliteringssjukhus?
- För jämförelse med den senaste europeiska analysen
- Plausibilitetskontroll och känslighetstest
- Diskussion
- Slutsats
- Data Availability Statement
- Ethics Statement
- Författarbidrag
- Intressekonflikter
- Acknowledgments
- Supplementary Material
Key Points
Illicit drugs such as methamphetamine, heroin, and cocaine, and also alcohol were judged particularly harmful.
Förskrivna läkemedel inklusive opioider (till skillnad från USA, Kanada och Australien) och icke-opioida smärtstillande medel inklusive gabapentinoider bedömdes som mindre skadliga.
De nuvarande lagarna är i viss mån oförenliga med dessa skadebedömningar.
Introduktion
Missbruk av beroendeframkallande psykoaktiva substanser kännetecknas av negativa hälsomässiga och sociala konsekvenser, inte bara för användaren utan även för icke-användare i samhället eller samhället (1, 2). DSM-5 har definierat olika specifika substansrelaterade beroende- och missbrukstillstånd (3), och ICD-10-kodningen återspeglar distinkta mentala och beteendemässiga störningar relaterade till alkohol, tobak, opiater, kokain, stimulantia, hallucinogener, lugnande medel och hypnotika, cannabis och cannabinoider samt flyktiga lösningsmedel (4).
Under de senaste 15 åren har den relativa hälsorelaterade och sociala skadepotentialen hos olika beroendeframkallande ämnen fastställts i England (5), Nederländerna (6), Skottland (7), Frankrike (8) och senast i Australien (9) av medicinska och icke-medicinska beroendespecialister. Den genomsnittliga totala skadan av olika substanser rapporteras vanligen i relativa rangordningar, baserade på analyser med flera beslut (5, 9) eller på ”ad hoc”-bedömningar (6-8) med hjälp av validerade hälsodimensioner och sociala dimensioner (5). Dessa rangordningar överensstämmer inte nödvändigtvis med prioriteringar i lagstiftning och brottsbekämpning när det gäller relativ reglering och kontroll av ämnen, och alkohol är ett utmärkt exempel på dissonans mellan övergripande skador och kontrollinsatser (5-9). Nutt et al. var först med att påvisa denna inkongruens (5).
2014 kom en grupp med 40 medicinska och icke-medicinska missbruksexperter från 21 EU-länder till samma slutsats (10). Denna undersökning omfattade 20 substanser (10). Under tiden har det, liksom i andra västländer, skett förskjutningar av missbrukstrender samt politiska ramvillkor i Tyskland, särskilt
– Ökat missbruk av metamfetamin främst i regioner som gränsar till Tjeckien (11-13).
– Ökad förekomst av nya psykoaktiva substanser (NPS), särskilt en uppsjö av syntetiska cannabinoider och stimulantia (främst katinoner) (12-14).
– Ökande dödliga överdoser med heroin/morfin, opioidinnehållande och icke-opioidanalgetika, syntetiska opioider, narkotika, amfetamin, amfetaminderivat, metamfetamin och NPS, tillsammans med en minskning av dödsfall i överdoser genom behandlingsläkemedel för opioidberoende, såsom metadon och buprenorfin (11, 15).
– Ökad tillgång till mycket potenta cannabisprodukter med ökad risk för psykos och beroende (11, 13, 16, 17).
– Legalisering av medicinsk marijuana och cannabinoider för medicinsk förskrivning (18).
Med tanke på denna utveckling har vi försökt uppdatera bedömningen av hälsoskadorna och de sociala skadorna från substanser som vanligen missbrukas i Tyskland och på andra håll, och även av substanser som missbrukas mer sällan i vårt land, men som redan är framträdande (11, 12). I detta sammanhang inkluderades syntetiska cannabinoider (14) för första gången i skadornas rangordning. Vi inkluderade också indexundersökningar av skaderankningar för propofol, ett intravenöst anestetikum (19), och vissa icke-opioida analgetika (NOA), dvs. gabapentinoider, icke-steroida antiinflammatoriska läkemedel (NSAID), flupirtin och triptaner (20-24). Vi beslutade att inkludera NOA tillsammans med opioidanalgetika i våra bedömningar eftersom gabapentin och pregabalin (gabapentinoider) nyligen har hamnat i fokus inom beroendemedicinen. Under det senaste decenniet har flera farmakovigilansdatabaser, befolkningsbaserade studier och fallrapporter varnat för deras potentiella missbruksansvar och förmodade bidrag till dödliga överdoser, särskilt i kombination med opioider (22, 23). Även om NSAID vanligen anses vara icke beroendeframkallande finns det nyligen fallrapporter (25, 26), epidemiologiska (27, 28) och kliniska uppgifter (24) som ger upphov till vissa säkerhetsproblem när det gäller denna traditionella uppfattning. Andra NOA har också visat sig ha potential för missbruk och beroende, t.ex. flurpirtin (21) eller triptaner (20). Därför ansåg vi att det var klokt att för första gången även inkludera de ovannämnda NOA:erna i en studie av detta slag. Denna studie är den första i sitt slag som omfattar jämförande skaderankningar av flera nya missbrukssubstanser, både lagliga/förskrivna och olagliga.
Metoder
Denna tvärsnittsstudie med frågeformulär omfattade två på varandra följande steg (enkät 1 och enkät 2, se nedan), där kvantitativa frågeformulär delades ut i skriftlig form bland tyska experter på beroendemedicin. Dessa experter rekryterades vid tyska missbrukskongresser och konferenser. Dessutom skickades frågeformulären via e-post till 40 chefer för tyska behandlingscenter för narkotikamissbruk, som ombads att dela ut dem inom sitt inflytandeområde bland andra experter på missbruksmedicin. Endast de frågeformulär som hade fyllts i av läkare som i) var specialister, dvs. hade extra sakkunskap inom minst en medicinsk specialitet och ii) hade arbetat längre än fem år på tertiärvårdssjukhus inom området behandling av substansbruksstörningar (SUD) ingick i analysen. Experternas identitet hölls anonym med undantag för information om ålder, kön, specialiteter, antal år av yrkeserfarenhet, antal år av arbete inom tertiärvård av SUD och huvudsaklig inriktning på yrkesarbete (akutvårdssjukhus eller rehabiliteringssjukhus) (tabell 1).
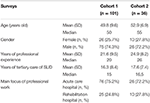
Tabell 1. Deltagarnas egenskaper.
Den första undersökningen genomfördes från mars 2016 till september 2017 och bedömde den genomsnittliga skadan av 33 substanser i i 5 dimensioner (fysisk skada för användare, psykologisk skada för användare, social skada för användare, fysisk och psykologisk skada för andra och social skada för andra). Som framgår av kompletterande figur 1 definierades dessa dimensioner av 16 kriterier som har validerats i flera studier av denna typ (5, 9, 10) (se avsnittet Kompletterande material – metoder). Den totala skadan för användarna och den totala skadan för andra omfattade 3 (fysisk, psykologisk, social) dimensioner respektive 2 (fysisk & psykologisk, social) dimensioner (för detaljer se kompletterande figur 1). Bedömningarna gjordes med hjälp av 5-punktsskalor (från ”inte skadligt” till ”extremt skadligt”).
Förfrågningsformuläret returnerades av 122 läkare och av dessa utvärderades 101 eftersom 21 experter inte uppfyllde inklusionskriterierna. Läkarna fick själva bestämma om de skulle betygsätta en substans eller inte, och de uppmanades att uppskatta sin yrkeserfarenhet (”ingen/liten” eller ”måttlig” eller ”mycket”) med varje substans som de hade betygsatt. Denna information behövdes för att bedöma betygens giltighet och för att verifiera definierade uteslutningskriterier, dvs. en substans med <60 % betyg eller mer än 60 % ”ingen/liten erfarenhet”-betyg uteslöts från vidare analys. Följaktligen måste ämnena ayahuasca, khat och kratom uteslutas från skadebedömningen (kompletterande figurer 2 och 3).
Den andra undersökningen (viktning av dimensionerna för att bestämma den totala skadan i figur 1) genomfördes från september 2017 till maj 2018 av kohort 2, som rekryterades enbart från e-postmeddelanden till de ovannämnda 40 cheferna för tyska behandlingscenter för narkotikamissbruk. Denna uppföljningsundersökning administrerades senare eftersom den första undersökningen var ganska omfattande, och att kombinera de två undersökningarna ansågs sannolikt överbelasta respondenterna i kohort 1, vilket minskade returkvoten. I den andra undersökningen ombads deltagarna att uppskatta den relativa vikten (som en andel mellan 0 och 1) av var och en av de fem dimensioner som användes i den första undersökningen för att fastställa den totala skadan av psykotropa ämnen. Alla 36 returnerade frågeformulär togs med. Vi använde den genomsnittliga relativa vikt som de 36 experterna gav varje dimension för att beräkna den totala skadan av varje substans (figur 1). Ytterligare detaljer om beräkningen av den totala skadan för de återstående 30 substanserna och relaterade dataanalyser inklusive jämförelsen med den tidigare EU-rankningen (figur 3) presenteras i det kompletterande materialet.
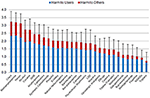
Figur 1. Genomsnittlig total skada av 30 substanser (medelvärden och standardavvikelser) enligt bedömning av kohort 1 på en skala från 0 (”inte skadligt”) till 4 (”extremt skadligt”), redovisat som skadligt för användare och skadligt för andra. Det relativa bidraget från de fem dimensionerna (kompletterande figur 1, kompletterande tabell 1) hade viktats av kohort 2.
Validering av rangordningarna utfördes först genom att utvärdera storleken på variabiliteten mellan den totala skadebedömningen och någon av de fem komponentdimensionerna. En skillnad mellan den övergripande skadebedömningen och någon av de fem separata bedömningarna i dimensionerna ≥8 rankningar ansågs vara signifikant och kräver en rimlighetsförklaring (tabell 2). Ett ytterligare validerings-/känslighetstest utfördes genom att ersätta våra av undersökningen härledda medelvikter med de konsensusbaserade vikterna från den tidigare EU-studien (kompletterande tabell 1) och genom att jämföra de resulterande substansrankningarna i kompletterande figur 9 med dem i figur 1 (kompletterande tabell 2).
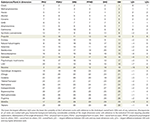
Tabell 2. Plausibilitetskontroll av de övergripande skaderankarna.
Resultat
Sampel och deltagarnas erfarenhet
Specialläkarna hade arbetat i median 15 år (kohort 1) och 16,5 år (kohort 2) med tertiärvård av patienter med SUD. Ungefär tre av fyra deltagare arbetade på sjukhus för akutvård, medan resten arbetade på rehabiliteringskliniker (tabell 1).
Genomsnittlig total skada
Experternas bedömningar i de fem separata dimensionerna visas i (kompletterande figurer 4-8). När det gäller den totala skadan rankades traditionella missbruksdroger, dvs. kokain (inklusive ”crack”), metamfetamin, heroin och alkohol som mest skadliga. NPS, dvs. katinoner och syntetiska cannabinoider, hade underordnade positioner i den högsta skadegrupperingen. Ketamin, bensodiazepiner, cannabis, psykotropa svampar, LSD, nikotin och opioidanalgetika låg i mitten. Metadon och buprenorfin (båda föredragna i Tyskland för underhållsbehandling av opioidberoende) hamnade i de lägre intervallerna, medan metylfenidat (i Tyskland det föredragna läkemedlet för ADHD-behandling) och NOA:er låg i de lägsta intervallerna i skaderankningen. Bland NOA:erna ansågs gabapentin och pregabalin (gabapentinoider) vara mer skadliga än flupirtin, NSAID och triptaner (figur 1).
Skillnad mellan bedömare från akutsjukhus och rehabiliteringssjukhus?
Bedömningarna av specialisterna från akutsjukhus och rehabiliteringssjukhus var mycket likartade, vilket visas i figur 2.
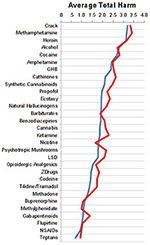
Figur 2. Jämförelse av bedömningar mellan specialister på akutsjukhus (n = 76, blå kurva) respektive rehabiliteringssjukhus (n = 25, röd kurva).
För jämförelse med den senaste europeiska analysen
Denna uppdaterade tyska undersökning bedömde metadon, nikotin, cannabis och alkohol som mindre skadliga än vad EU-bedömarna gjorde 2014 (10), medan psykotropa svampar, katinoner, ecstasy, GHB, metamfetamin och crack bedömdes som mer skadliga – se figur 3.
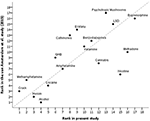
Figur 3. Korrelation mellan den aktuella bedömningen och den senaste EU-bedömningen (10) av missbruksdrogers totala skadeverkningar (rs = 0,73). För bättre orientering visar bisektran perfekt korrelation (rs = 1).
Plausibilitetskontroll och känslighetstest
De lägsta skillnaderna mellan den genomsnittliga totala skaderankningen och de fem rankningarna för hälsodimensionen och den sociala dimensionen konstaterades för de traditionella illegala drogerna crack (och annat kokain), heroin och metamfetamin, och även för alkohol, som också rankades på toppositionerna när det gäller skadorna. Detsamma gällde GHB och NPS som rankades nära toppen, ketamin i mitten, opioider på lägre nivåer och de flesta NOAs (gabapentinoider, flupirtin, triptaner) på de lägsta nivåerna. Påfallande diskrepanser sågs för propofol, cannabis, nikotin och NSAID (tabell 2). När det gäller nikotin och NSAID är det troligen oproportionerligt stora fysiska skador (t.ex. cancer, stroke, kranskärlssjukdom, KOL för det förstnämnda ämnet och gastrointestinala blödningar, njur- och kardiovaskulära sjukdomar för det sistnämnda) som förklarar den största delen av diskrepansen för dessa substanser. När det gäller cannabis återspeglar den tyska litteraturen för närvarande en allmän uppfattning om relativt låga fysiska skador och omvänt en uppfattning om förhöjda psykosociala skador för användarna, vilket är en dikotomi som bekräftar diskrepansen här (29-31). Diskrepansen för nikotin (och kanske även för propofol i viss utsträckning) kan delvis bero på en oväntat låg rangordning av de psykologiska skadorna för användarna, vilket avviker från empiriska bevis. Denna potentiella underskattning kan därför hota giltigheten av den övergripande skadeklassificeringen av dessa specifika substanser.
När vi alternativt använde de konsensusbaserade vikterna från EU:s klassificeringsstudie (10) som ett jämförande känslighetstest, fann vi att den resulterande klassificeringen av övergripande skador (kompletterande figur 9) var mycket lik vår enkätbaserade viktade klassificering som visas i figur 1 (se kompletterande tabell 2 för en jämförelse). Detta tyder på att de avvikande/skilda viktningarna av enskilda dimensioner (kompletterande tabell 1) inte kritiskt påverkar den resulterande övergripande skaderankningen i vår undersökning.
Diskussion
Våra uppgifter bekräftar situationen i många andra länder (5-10) med diskrepans mellan experternas skaderankning av populära missbruksdroger och deras reglering genom narkotikalagstiftningen, vilket framgår mest slående av bedömningen av alkohol – som bedöms vara en av de skadligaste substanserna som missbrukas i vårt land. Den relativt höga prevalensen av användning/missbruk av alkohol (jämfört med användningen av mindre ofta missbrukade men kanske farligare substanser) bidrar sannolikt till dess dimensionsspecifika bedömningar, t.ex. skada på andra, samt till dess övergripande ställning. På samma sätt kan den minskade förekomsten av nikotinanvändning i Tyskland (eftersom tobaksrökning har förbjudits på många offentliga platser, t.ex. sjukhus, utbildningsinstitutioner, kollektivtrafik, restauranger, pubar och diskotek under de senaste tio åren eller så) bidra till en lägre än förväntad rangordning av skador. Dessutom bör det nämnas att nikotinanvändning, trots dess förmåga att skapa ett betydande beteendeberoende, knappast är förknippad med dramatiska psykiatriska effekter, t.ex. i motsats till användning av alkohol eller hallucinogener. Denna studie var den första som jämförde skadorna av olika NOA med skadorna av välkaraktäriserade missbrukssubstanser, och som väntat identifieras skadorna av NOA som betydligt lägre än skadorna av de traditionella missbrukssubstanserna. Den aktuella studien var också den första som inkluderade syntetiska cannabinoider och propofol i ett schema för rangordning av de övergripande skadorna, vilket kan vara fördelaktigt för psykoedukation av användare, för lagstiftningsöverväganden eller för att definiera områden för politiska åtgärder för hälsofrämjande.
NPS (katinoner och syntetiska cannabinoider) har tilldelats den översta skadenivånsgruppen här. Beslutsfattare och kliniker skulle ha nytta av ytterligare uppgifter om NPS-fenomenet, t.ex. associerad sjuklighet (32, 33) och dödlighet som ökar (33).
Jämfört med EU-klassificeringen från 2014 (10) bedömdes cannabis, metadon och nikotin som mindre skadliga, medan crack, metamfetamin, GHB, katinoner, ecstasy och psykotropa svampar bedömdes som mer skadliga (figur 3). Cannabis och hallucinogener (dvs. ketamin, psykotropa svampar och LSD) ansågs ligga på samma skadenivå som bensodiazepiner eller barbiturater. Det bör nämnas att psilocybin (i figur 1 listat som psykotropa svampar) och LSD båda har åtnjutit återkommande terapeutisk potential vid psykiatriska sjukdomar och tycks uppvisa låg missbrukspotential i det sammanhanget (34).
Det är intressant att notera att opioidanalgetika inte fanns med i toppskiktet av skadliga droger. Detta kan kanske ha att göra med att en ”opioidepidemi” (som den i USA, Kanada och Australien) ännu inte är uppenbar i Tyskland eller Västeuropa (35-38). Den relativt låga skaderankningen av receptbelagda opioider i vår studie står i stark kontrast till den höga stigmatiseringen av olagliga opioider. Dessa resultat är kongruenta med den multibeslutsanalys av nio experter (8 från Storbritannien och 1 från Nederländerna) som tyder på att de totala skadorna av icke-medicinskt använda receptbelagda opioider är mindre än hälften så stora som de av injicerat gatuheroin (39).
Metadon bedömdes som mindre skadligt än vanliga opioidanalgetika, vilket synsätt kan vara snedvridet av missbruksmedicinska läkares uppfattning om metadon i första hand som en vanlig underhållsbehandling för opioidberoende, som i detta sammanhang upprepade gånger har visat sig minska morbiditet och mortalitet (15). När det gäller olaglig användning och missbruk är metadons skadeverkningar (t.ex. dödsfall i apné och torsades-de-pointe, beroende och avledning) uppenbarligen betydligt högre än för flera andra droger som rangordnas ovanför metadonet. Detta avslöjar en stor begränsning i studier om rangordning av drogers skadeverkningar som bygger på subjektiva bedömningar, eftersom de kanske inte gör det möjligt att göra en tydlig åtskillnad mellan skadeverkningarna av ett läkemedel med terapeutisk indikation i ett medicinskt sammanhang och olaglig användning/missbruk utanför det sammanhanget. Dessa diskrepanser i rankningen av analgetika bland andra medel tyder på att betygsättarnas erfarenhet av smärtmedicin kanske också borde ha undersökts.
Det kan inte uteslutas att våra bedömningar kan vara snedvridna i riktning mot storstadsregionernas snarare än landsbygdens uppfattning om skadeverkningar av substansanvändning; för att klargöra detta skulle det krävas ytterligare studier i större urval. Inte heller ett eventuellt könsinflytande på uppfattningar om drogskador undersöktes uttryckligen här (40, 41). Eftersom vi hade skickat ut frågeformulären utan att spåra alla mottagare, med begäran om vidarebefordran till andra tyska experter på beroendemedicin, kan vi inte ge information om det exakta antalet experter som slutligen fick våra frågeformulär. Ett sådant tillvägagångssätt är dock inte ovanligt för studier av detta slag (5). Andra begränsningar, i likhet med tidigare studier (5-10), inkluderar det faktum att detta arbete inte kan göra anspråk på att uppfylla strikta krav på representativitet. Vi strävade efter att minska subjektivitetsbias genom att rekrytera en stor och homogen undersökningsgrupp (alla läkare som specialiserat sig på beroendemedicin). Det finns dock ingen officiell statistik över hur många specialister med mer än fem års erfarenhet av tertiärvård av SUD som arbetade i Tyskland vid tiden för studien. Vi uppskattar att antalet ligger någonstans mellan 250 och 500 läkare, vilket innebär att vårt urval kan ge en minoritetsuppfattning. I Tyskland är experter på beroendemedicin vanligtvis psykiatriker eller allmänläkare. Till skillnad från de engelska (5), europeiska (10) och australiensiska (9) studierna använde vi oss inte av konsensusfeedback. Även om detta ytterligare steg kan ha ökat sannolikheten för att undersökningsdeltagarna skulle komma överens (42), valde vi att avstå från denna väg, eftersom konsensusbaserade beslut i sig inte eliminerar subjektivitet (43) och det inte finns någon ”one-size-fits-all-metod” för bedömning av nytta-risk (44). Dessutom har tidigare konsensusbaserade studier utnyttjat mindre urval bestående av missbruksexperter från olika yrken (5, 9, 10), vars heterogena erfarenheter av behandling av SUD mer sannolikt krävde en konsensusbaserad beslutsstrategi än vad vår homogena grupp gjorde. I likhet med de nederländska (6), skotska (7) och franska forskargrupperna (8) utförde vi en ”ad hoc”-bedömning med hjälp av validerade hälsodimensioner och sociala dimensioner som har använts i tidigare (5, 10) och nyligen genomförda (9) empiriska studier. Detta beslut att använda ett ”ad hoc”-format maximerade återlämnandet av ifyllda frågeformulär.
Bortsett från det nya inkluderandet av NOA, syntetiska cannabinoider och propofol finns det några styrkor i den aktuella studien: (i) utnyttjandet av ett av de största urvalen i denna typ av studie, (ii) deltagarnas betydande multidimensionella erfarenhet av missbruksmedicin, inklusive erfarenhet av specialister på rehabiliteringskliniker (figur 2), som i Tyskland fokuserar starkt på psykosociala dimensioner och resultat, (iii) jämförelsen med den tidigare EU-klassificeringen (figur 3), och (iv) tillägget till den aktuella litteraturen av jämförelser av rankningar av olagliga och lagliga droger.
Resultaten av denna tvärsnittsstudie med frågeformulär uppdaterar den genomsnittliga totala skadan (med komponentskador från olika hälsodimensioner och sociala dimensioner) som uppstår till följd av användning/missbruk av olika psykoaktiva substanser (inklusive receptbelagda smärtstillande medel) ur de tyska specialistläkarnas perspektiv på beroendemedicin. Det bör dock betonas att dessa relativa övergripande rankningar gäller risker på befolkningsnivå, och beroende på det individuella och situationella sammanhanget samt intensiteten i det individuella missbruket kan nästan alla psykoaktiva substanser användas på ett mycket farligt och skadligt sätt.
Slutsats
Denna studie ger en uppdaterad ranking från tyska experter på beroendemedicin av de genomsnittliga övergripande skadorna samt skadorna i specifika hälsodimensioner och sociala dimensioner av olika psykoaktiva substanser, inklusive smärtstillande medel. Alkohol bedömdes vara bland de mest skadliga beroendeframkallande ämnena, tillsammans med heroin, kokain, metamfetamin, GHB och NPS (dvs. syntetiska cannabinoider, katinoner). De förhöjda riskerna med alkohol är i viss mån oförenliga med den tyska narkotikalagen, i likhet med de flesta länder. Cannabis och ketamin rankades i mitten på samma nivå som bensodiazepiner. Terapeutiskt använda droger som icke-opioida analgetika, metylfenidat och opioider bedömdes på det hela taget vara de minst skadliga för närvarande. En sådan relativ säkerhetsuppfattning är dock säkerligen föremål för förändring om missbruk och missbruksmönster förändras med tiden (45).
Data Availability Statement
Rådata som stödjer slutsatserna i denna artikel kommer att göras tillgängliga av författarna, utan onödiga reservationer.
Ethics Statement
Studierna som involverar mänskliga deltagare granskades och godkändes av Ethik-Kommission der Medizinischen Fakultät der Universität Duisburg-Essen. Skriftligt informerat samtycke för deltagande krävdes inte för denna studie i enlighet med den nationella lagstiftningen och de institutionella kraven.
Författarbidrag
UB: utformning och design. MSp: analys av data. UB och MSp: insamling och tolkning av data. UB: utarbetande av artikeln. Alla författare: Kritisk granskning för viktigt intellektuellt innehåll.
Intressekonflikter
NS har fått arvoden för flera aktiviteter (t.ex. medlemskap i rådgivande organ, föreläsningar, manuskript) från AbbVie, Camurus, Hexal, Janssen-Cilag, MSD, Medice, Mundipharma, Reckitt-Benckiser/Indivior och Sanofi-Aventis. Under de senaste tre åren har han deltagit i kliniska prövningar som finansierats av läkemedelsindustrin. TA har fått arvoden (t.ex. medlemskap i rådgivande organ) och/eller utbildningsbidrag från Janssen-Cilag, Medice och Otsuka-Lundbeck NW har fått arvoden för (ej produktrelaterade) föreläsningar (Janssen-Cilag, mundipharma och Reckitt-Benckiser/Indivior), Under de senaste 3 åren har han deltagit i kliniska prövningar som finansierats av läkemedelsindustrin och fått offentlig finansiering (BayStMGP) för utvärderingen av Take-Home Naloxone. TH har fått arvoden för flera aktiviteter (t.ex. medlemskap i rådgivande organ, föreläsningar) från Janssen-Cilag, Amomed, Shire, Takeda, Servier MSo har arbetat som konsult eller har fått talararvoden från Ammomed, Indivior, Camurus under de senaste tre åren. JR har fått arvoden för deltagande i rådgivande organ, konsultverksamhet och föreläsningar från AbbVie, Camurus, Gilead, Hexal, Indivior och Sanofi-Aventis. JK har fått arvoden från Bayer, Janssen, Lundbeck, Neuraxpharm, Otsuka Pharma, Schwabe och Servier för föreläsningar vid konferenser och ekonomiskt stöd för resor. Han har fått finansiellt stöd för prövningsinitierade studier från Medtronic GmbH. HM är också knuten till en privat praktik (Northern Anesthesia; Pain Medicine, LLC, Eagle River, AK, USA), som inte har någon betydelse för den här studien.
Resten av författarna förklarar att forskningen har utförts i avsaknad av kommersiella eller ekonomiska relationer som skulle kunna tolkas som en potentiell intressekonflikt.
Acknowledgments
Vi tackar hjärtligt Jennifer Haverkemper, MSc (psykologi), för hennes hjälp med att utveckla frågeformuläret för kohort 1, och Ann-Christin Kanti, MD, för inmatning och underhåll av data. Vi tackar också Gabriele Lührmann, chefssekreterare vid avdelningen för psykiatri, psykoterapi och psykosomatik vid EVK Castrop-Rauxel för att ha organiserat korrespondens med kollegor. Vi tackar också de många läkare som vänligen tog sig tid att delta i detta projekt.
Supplementary Material
Supplementary Material for this article can be found online at: https://www.frontiersin.org/articles/10.3389/fpsyt.2020.592199/full#supplementary-material
1. Korpi ER, den Hollander B, Farooq U, Vashchinkina E, Rajkumar R, Nutt DJ, et al. Mechanisms of action and persistent neuroplasticity by drugs of abuse. Pharmacol Rev. (2015) 67:872-1004. doi: 10.1124/pr.115.010967
CrossRef Full Text | Google Scholar
2. Morgen K. Counseling and Professional Identity in the 21st Century. Substance use Disorders and Addictions. Thousand Oaks, CA: Sage Publications, Inc (2017).
Google Scholar
3. APA American Psychiatric Association. Diagnostic and Statistical Manual of Mental Disorders. 5th ed. Washington, DC: APA (2013).
Google Scholar
4. Dilling H, Freyberger H. Taschenführer zur ICD-10-Klassifikation psychischer Störungen. Bern: Huber Verlag (2006).
Google Scholar
5. Nutt DJ, King LA, Phillips LD. Oberoende vetenskapliga kommittén för narkotika. Drug harms in the UK: a multicriteria decision analysis. Lancet. (2010) 376:1558-65. doi: 10.1016/S0140-6736(10)61462-6
CrossRef Full Text | Google Scholar
6. van Amsterdam J, Opperhuizen A, Koeter M, van den Brink W. Ranking the harm of alcohol, tobacco and illicit drugs for the individual and the population. Eur Addict Res. (2010) 16:202-7. doi: 10.1159/000317249
CrossRef Full Text | Google Scholar
7. Taylor M, Mackay K, Murphy J, McIntosh A, McIntosh C, Anderson S, et al. Quantifying the RR of harm to self and others from substance misuse: results from a survey of clinical experts across Scotland. BMJ Open. (2012) 2:e000774. doi: 10.1136/bmjopen-2011-000774
CrossRef Full Text | Google Scholar
8. Bourgain C, Falissard B, Blecha L, Benyamina A, Karila L, Reynaud M. A damage/benefit evaluation of addictive product use. Addiction. (2012) 107:441-50. doi: 10.1111/j.1360-0443.2011.03675.x
CrossRef Full Text | Google Scholar
9. Bonomo Y, Norman A, Biondo S, Bruno R, Daglish M, Dawe S, et al. The Australian drug harms ranking study. J Psychopharmacol. (2019) 33:759-68. doi: 10.1177/0269881119841569
CrossRef Full Text | Google Scholar
10. van Amsterdam J, Nutt D, Phillips L, van den Brink W. European rating of drug harms. J Psychopharmacol. (2015) 29:655-60. doi: 10.1177/0269881115581980
CrossRef Full Text | Google Scholar
11. DSB (Drogen und Suchtbericht 2018). Die Drogenbeauftragte der Bundesregierung. (2018). Tillgänglig online på: https://www.drogenbeauftragte.de/fileadmin/dateien-dba/Drogenbeauftragte/Drogen_und_Suchtbericht/pdf/DSB-2018.pdf (tillgänglig den 6 januari 2020).
Google Scholar
12. Atzendorf J, Rauschert C, Seitz N, Lochbühler K, Kraus L. Användning av alkohol, tobak, illegala droger och läkemedel. En uppskattning av konsumtion och substansrelaterade störningar i Tyskland. Dtsch Arztebl Int. (2019) 116:577-84. doi: 10.3238/arztebl.2019.0577
CrossRef Full Text | Google Scholar
13. Seitz NN, Lochbühler K, Atzendorf J, Rauschert C, Pfeiffer-Gerschel T, Kraus L. Trends in substance use and related disorders-analysis of the epidemiological survey of substance abuse 1995 to 2018. Dtsch Arztebl Int. (2019) 116:585-91. doi: 10.3238/arztebl.2019.0585
CrossRef Full Text | Google Scholar
14. Scherbaum N, Schifano F, Bonnet U. Nya psykoaktiva ämnen (NPS) – en utmaning för missbruksvården. Farmakopsykiatri. (2017) 50:116-22. doi: 10.1055/s-0043-102059
CrossRef Full Text | Google Scholar
15. Dematteis M, Auriacombe M, D’Agnone O, Somaini L, Szerman N, Littlewood R, et al. Recommendations for buprenorphine and methadone therapy in opioid use disorder: a European consensus. Expert Opin Pharmacother. (2017) 18:1987-99. doi: 10.1080/14656566.2017.1409722
CrossRef Full Text | Google Scholar
16. Chandra S, Radwan MM, Majumdar CG, Church JC, Freeman TP, ElSohly MA. Nya trender i cannabisstyrkan i USA och Europa under det senaste decenniet (2008-2017). Eur Arch Psychiatry Clin Neurosci. (2019) 269:5-15. doi: 10.1007/s00406-019-00983-5
CrossRef Full Text | Google Scholar
17. Di Forti M, Quattrone D, Freeman TP, Tripoli G, Gayer-Anderson C, Quigley H, et al. The contribution of cannabis use to variation in the incidence of psychotic disorder across Europe (EU-GEI): a multicentre case-control study. Lancet Psychiatry. (2019) 6:427-36. doi: 10.1016/S2215-0366(19)30048-3
CrossRef Full Text | Google Scholar
18. ECNND Europeiskt centrum för övervakning av narkotika och narkotikamissbruk. 2018 Medicinsk användning av cannabis och cannabinoider: Frågor och svar för beslutsfattande. Luxemburg: Europeiska unionens publikationsbyrå (2018). Tillgänglig online på: http://www.emcdda.europa.eu/system/files/publications/10171/20185584_TD0618186ENN_PDF.pdf (tillgänglig den 6 januari 2020).
Google Scholar
19. Bonnet U. Bedömning av beroendeproblemet med propofol. Fortschr Neurol Psychiatry. (2011) 79:442-52. doi: 10.1055/s-0031-1273411
CrossRef Full Text | Google Scholar
20. Beau-Salinas F, Jonville-Béra AP, Cissoko H, Bensouda-Grimaldi L, Autret-Leca E. Narkotikaberoende i samband med triptaner och ergotderivat: en fall/icke-fallstudie. Eur J Clin Pharmacol. (2010) 66:413-7. doi: 10.1007/s00228-009-0769-6
CrossRef Full Text | Google Scholar
21. Gahr M, Freudenmann RW, Connemann BJ, Hiemke C, Schönfeldt-Lecuona C. Abuse liability of flupirtine revisited: implications of spontaneous reports of adverse drug reactions. J Clin Pharmacol. (2013) 53:1328-33. doi: 10.1002/jcph.164
CrossRef Full Text | Google Scholar
22. Evoy KE, Morrison MD, Saklad SR. Missbruk och felanvändning av pregabalin och gabapentin. Droger. (2017) 77:403-26. doi: 10.1007/s40265-017-0700-x
CrossRef Full Text | Google Scholar
23. Bonnet U, Scherbaum N. Hur beroendeframkallande är gabapentin och pregabalin? En systematisk översikt. Eur Neuropsychopharmacol. (2017) 27:1185-2015. doi: 10.1016/j.euroneuro.2017.08.430
CrossRef Full Text | Google Scholar
24. Bonnet U, Strasser JC, Scherbaum N. Screening för fysiskt och beteendemässigt beroende av icke-opioida analgetika i en tysk äldre sjukhuspopulation. Addict Behav. (2019) 90:265-71. doi: 10.1016/j.addbeh.2018.11.009
CrossRef Full Text | Google Scholar
25. Etcheverrigaray F, Grall-Bronnec M, Blanchet M, Jolliet P, Victorri-Vigneau C. Ibuprofenberoende: en fallrapport. Farmakopsykiatri. (2014) 47:115-7. doi: 10.1055/s-0034-1371868
CrossRef Full Text | Google Scholar
26. Godersky ME, Vercammen LK, Ventura AS, Walley AY, Saitz R. Identifiering av användningsstörning av icke-steroida antiinflammatoriska läkemedel: en fallrapport. Addict Behav. (2017) 70:61-4. doi: 10.1016/j.addbeh.2017.02.008
PubMed Abstract | CrossRef Full Text | Google Scholar
27. Cryer B, Barnett MA, Wagner J, Wilcox CM. Överanvändning och felaktiga uppfattningar om icke-steroida antiinflammatoriska läkemedel i USA. Am J Med Sci. (2016) 352:472-80. doi: 10.1016/j.amjms.2016.08.028
CrossRef Full Text | Google Scholar
28. Wójta-Kempa M, Krzyzanowski DM. Korrelationer till missbruk och missbruk av receptfria smärtlindringsmedel bland den vuxna befolkningen i Wrocław (Polen). Adv Clin Exp Med. (2016) 25:349-60. doi: 10.17219/acem/58887
CrossRef Full Text | Google Scholar
29. Hölscher F, Bonnet U, Scherbaum N. Användning av ett öppenvårdsbehandlingscenter för cannabismissbruk. Nervenarzt. (2008) 79:571-6. doi: 10.1007/s00115-008-2412-7
CrossRef Full Text | Google Scholar
30. Bonnet U, Specka M, Scherbaum N. Frekvent icke-medicinsk cannabisanvändning: hälsoeffekter och effektivitet av avgiftningsbehandling. Dtsch Med Wochenschr. (2016) 141:126-31. doi: 10.1055/s-0041-106313
CrossRef Full Text | Google Scholar
31. Schneider D. Konsumfolgen und Behandlungsbedarf von Cannabis-Intensivkonsumenten/innen im ambulanten setting. Sucht. (2016) 62:23-30. doi: 10.1024/0939-5911/a000405
CrossRef Full Text | Google Scholar
32. Foti F, Marti M, Ossato A, Bilel S, Sangiorgi E, Botrè F, et al. Fenotypiska effekter av kronisk och akut användning av methiopropamin i en musmodell. Int J Legal Med. (2019) 133:811-20. doi: 10.1007/s00414-018-1891-8
CrossRef Full Text | Google Scholar
33. Corkery JM, Schifano F, Martinotti G. How deaths can help clinicians and policy-makers understand the risks of novel psychoactive substances. Br J Clin Pharmacol. (2020) 86:482-98. doi: 10.1111/bcp.14183
CrossRef Full Text | Google Scholar
34. Chi T, Gold JA. En översyn av den nya terapeutiska potentialen hos psykedeliska droger vid behandling av psykiatriska sjukdomar. J Neurol Sci. (2020) 411:116715. doi: 10.1016/j.jns.2020.116715
CrossRef Full Text | Google Scholar
35. Häuser W, Schug S, Furlan AD. Opioidepidemin och nationella riktlinjer för opioidbehandling av kronisk smärta utan cancer: ett perspektiv från olika kontinenter. Pain Rep. (2017) 2:e599. doi: 10.1097/PR9.0000000000000599
CrossRef Full Text | Google Scholar
36. Kraus L, Seitz NN, Schulte B, Cremer-Schaeffer P, Braun B, Verthein U, et al. Uppskattning av antalet personer med opioidberoende i Tyskland. Dtsch Arztebl Int. (2019) 116:137-43. doi: 10.3238/arztebl.2019.0137
CrossRef Full Text | Google Scholar
37. Rosner B, Neicun J, Yang JC, Roman-Urrestarazu A. Opioid prescription patterns in germany and the global opioid epidemic: systematic review of available evidence. PLoS ONE. (2019) 14: e0221153. doi: 10.1371/journal.pone.022111153
CrossRef Full Text | Google Scholar
38. Meyer A, LeClair C, McDonald JV. Förskrivning av receptbelagda opioider i Västeuropa och USA. R I Med J. (2020) 103:45-8.
Google Scholar
39. van Amsterdam J, Phillips L, Henderson G, Bell J, Bowden-Jones O, Hammersley R, et al. Ranking the harm of non-medically used prescription opioids in the UK. Regul Toxicol Pharmacol. (2015) 73:999-1004. doi: 10.1016/j.yrtph.2015.09.014
CrossRef Full Text | Google Scholar
40. Bodnar RJ, Kest B. Könsskillnader i opioidanalgesi, hyperalgesi, tolerans och abstinens: centrala verkningsmekanismer och roll för gonadala hormoner. Horm Behav. (2010) 58:72-81. doi: 10.1016/j.yhbeh.2009.09.012
CrossRef Full Text | Google Scholar
41. Di Nicola M, Ferri VR, Moccia L, Panaccione I, Strangio AM, Tedeschi D, et al. Könsskillnader och psykopatologiska särdrag i samband med beroendeframkallande beteenden hos ungdomar. Front Psychiatry. (2017) 8:256. doi: 10.3389/fpsyt.2017.00256
PubMed Abstract | CrossRef Full Text | Google Scholar
42. Phillips LD, Banae Costa CA. Transparent prioritering, budgetering och resursfördelning med hjälp av multikriteriell beslutsanalys och beslutskonferens. Ann Operat Res. (2007) 154:51-68. doi: 10.1007/s10479-007-0183-3
CrossRef Full Text | Google Scholar
43. Rolles S, Measham F. Questioning the method and utility of ranking drug harms in drug policy. Int J Drug Policy. (2011) 22:243-6. doi: 10.1016/j.drugpo.2011.04.004
CrossRef Full Text | Google Scholar
44. Mt-Isa S, Hallgreen CE, Wang N, Callréus T, Genov G, Hirsch I, Hobbiger SF, et al. Balancing benefit and risk of medicines: a systematic review and classification of available methodologies. Pharmacoepidemiol Drug Saf . (2014) 23:667-78. doi: 10.1002/pds.3636
PubMed Abstract | CrossRef Full Text | Google Scholar
45. Martinotti G, de Risio L, Vannini C, Schifano F, Pettorruso M, Di Giannantonio M. Substansrelaterad exogen psykos: ett postmodernt syndrom. CNS Spectr. (2020) 1-8. doi: 10.1017/S1092852920001479
CrossRef Full Text | Google Scholar