
An 81-letni biały mężczyzna przedstawił się z ostrą diplopią, którą zauważył po przebudzeniu. Zgłaszał ją jako stałą, poziomą i gorszą przy patrzeniu w prawo. Wywiad lekarski obejmował nadciśnienie tętnicze i arytmię. Leki zawierały Toprol (Astra Zeneca), Lasix (Sanofi Aventis), potas i aspirynę 81mg. Miał również rozrusznik serca.
Najlepsza skorygowana ostrość wzroku wynosiła 20/25 i 20/30 OD, OS. Źrenice były okrągłe, równe i reaktywne na światło. Ciśnienie wewnątrzgałkowe było prawidłowe i wynosiło 15 mm Hg w każdym oku. Badanie ruchów gałek ocznych ujawniło deficyt przywodzenia w lewym oku, z przeciwstawnym oczopląsem odwodzącym, gdy pacjent patrzył w prawo. Badania przedniego i tylnego odcinka oka były bez zmian. Nie było żadnego obrzęku tarczy zauważonego w żadnym oku.
Zdiagnozowaliśmy naszego pacjenta z ostrą lewostronną oftalmoplegią wewnątrzjądrową (INO). Biorąc pod uwagę jego wiek i ostry początek, najbardziej prawdopodobną etiologią było niedokrwienie. Pacjent został przewieziony na izbę przyjęć zgodnie z naszym zaleceniem wykonania badania neuroobrazowego. Rezonans magnetyczny był przeciwwskazany z powodu rozrusznika serca. Zlecono tomografię komputerową, ale nie wykazała ona ostrego niedokrwienia pnia mózgu. Zlecono również CTA głowy i szyi, które nie wykazało istotnych zwężeń.
![]()
![]()
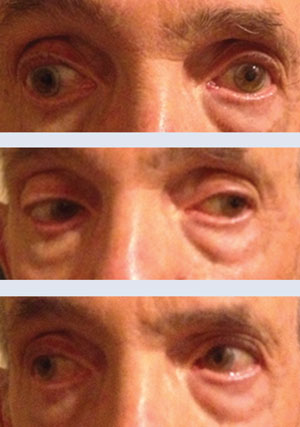
Na górnym i środkowym zdjęciu pacjent wykazywał INO przy patrzeniu w prawo, normalną ruchliwość przy patrzeniu w lewo. Na dolnym zdjęciu pacjent wykazał 80% poprawę siedem dni później w trakcie obserwacji.
Pacjent został przyjęty pod obserwację na 48 godzin i wypisany. Powrócił do naszej kliniki tydzień później, po ocenie przez internistę i kardiologa, którzy zwiększyli dawkę aspiryny do 325 mg i rozpoczęli leczenie atorwastatyną. Pacjent zgłosił, że jego diplopia znacznie się poprawiła. Deficyt przywodzenia poprawił się o około 80% po naszym wstępnym badaniu. Chociaż nasze podejrzenia co do miastenii były niewielkie, prawidłowe wyniki neuroobrazowania i brak niedokrwienia lub zwężenia skłoniły nas do zlecenia badań w kierunku miastenii, aby wykluczyć zespół maskujący – wyniki były prawidłowe. Nasz pacjent zgłosił się miesiąc później z całkowitym ustąpieniem INO i miał się bardzo dobrze podczas ostatniej wizyty.
Dyskusja
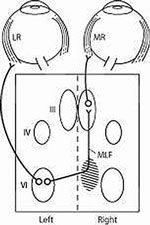
Oftalmoplegia jądrowa jest lokalizującym zaburzeniem neuro-okulistycznym spowodowanym zaburzeniem powięzi podłużnej przyśrodkowej (MLF). Jądro Abducens zawiera dwie grupy neuronów: (1) motoneurony, które unerwiają ipsilateral lateral rectus (LR) i (2) neurony wewnątrzjądrowe, które unerwiają kontralateralne neurony motoryczne medial rectus (MR) poprzez MLF.1 Zmiany, które zaburzają MLF, powodują ipsilateralny deficyt przywodzenia. Deficyt ten może sięgać od zmniejszenia szybkości przywodzenia do całkowitej utraty. Oprócz ipsilateralnego deficytu przywodzenia, często obserwuje się kontralateralny oczopląs abdukcyjny. Jednym z wyjaśnień oczopląsu jest reakcja adaptacyjna mająca na celu przezwyciężenie osłabienia mięśnia prostego przyśrodkowego.2
Szczególna odmiana INO określana mianem „zespołu półtorakończynowego” występuje, gdy uszkodzenie zaburza jądro abducens lub paramedian pontine reticular formation, jak również MLF.1,3 Skutkuje to ipsilateralnym porażeniem wzroku i INO.
Historycznie, pacjenci z INO będą prezentować zauważając poziomą diplopię. Czasami w INO może być obecne odchylenie skośne, więc może występować również składowa pionowa.1,3 Zbieżność jest zachowana w oftalmoplegii wewnątrzjądrowej, chyba że zmiana znajduje się również w pobliżu jądra trzeciego nerwu.3 Głównymi przyczynami INO są demielinizacja (typowo obustronna INO i obserwowana u młodszych pacjentów) i niedokrwienie (typowo jednostronne i obserwowane u starszych osób).1,4,5 Do mniej typowych przyczyn INO należą: uraz, przepuklina oponowa, infekcja, guz, krwotok i zapalenie naczyń.4
Postępowanie w oftalmoplegii wewnątrzjądrowej obejmuje odpowiednie skierowania, w zależności od podstawowej etiologii. W przypadku niedokrwiennej oftalmoplegii wewnątrzjądrowej pacjenci są zwykle obserwowani co miesiąc, aż do ustąpienia porażenia.
1. Miller, Neil R, et al. Clinical Neuro-Ophthalmology: The Essentials, 2nd edition. Lippincott Williams & Wilkins; 1999.
2. Zee, DS. Oftalmoplegia międzyjądrowa: patofizjologia i diagnostyka. Bailliéres Clin Neurol. 1992 Aug;1(2):455-70.
3. Liu, GT, et al. Neuro-Ophthalmology Diagnosis and Management. W.B. Saunders Company; 2001.
4. Keane, JR. Internuclear ophthalmoplegia: niezwykłe przypadki u 114 z 410 pacjentów. Arch Neurol. 2005;62:714-17.
5. Rizzo, JL. Pediatryczna oftalmoplegia wewnątrzjądrowa. J Neuro-Ophthalmol. 2014;33:134.
6. Atlas SW. Internuclear ophthalmoplegia: MR-anatomic correlation. AJNR Am J Neuroradiol. 1987 Mar-Apr;8(2):243.