Abstract
Tausta
Temporomandibulaarisen nivelen häiriöt ovat alidiagnosoituja pediatrisilla potilailla ja lapsuusiän temporomandibulaarisen nivelen luxaatio on hyvin harvinainen tila. Varhaisluksaatio voi aiheuttaa skletofasiaalisia ongelmia, kuten retrognatiaa, jos se jätetään hoitamatta pitkäksi aikaa. On hyvin tiedossa, että vaikea retrognatia on yksi yleisimmistä unihäiriöisen hengityksen (SDB) syistä.
Kliininen esittely
Tekijät raportoivat tapauksesta, jossa todettiin imeväisikäisen TMJ-nivelen sijoiltaanmeno, johon liittyi SDB:hen liittyvä sekundaarinen retrognatia ja jossa intraoraalinen vertikaalisagittaalinen ramusosteotomia (IVSRO, intraoral vertical ramus osteotomy) valittiin intraoraalisen vertikaalisen ramusosteotomian ja sagittaalisen halkaistun ramusosteotomian sijasta kirurgiseen korjaamiseen.
Johtopäätös
IVSRO on tehokas osteotomiatekniikka skeletofasiaalisten epämuodostumien korjaamiseen, erityisesti TMJ-sairauksiin liittyvissä tapauksissa.
Avainsanat
Temporomandibulaaristen nivelten häiriöt, retrognatia, kuorsaus, intraoraalinen vertikosagitaalinen ramusosteotomia, oskillometria
Esittely
Temporomandibulaaristen nivelten (TMJ) häiriöt ovat alidiagnosoituja pediatrisilla potilailla, ja imeväisikäinen TMJ-luuksaatio on hyvin harvinainen tila . Varhaisluksaatio voi aiheuttaa luuston ja kasvojen ongelmia, ja se voi johtaa vakavaan retrognatiaan, jos se jätetään hoitamatta pitkäksi aikaa .
Retrognatian korjaaminen on aina teknisesti vaikeampaa kuin prognataalisten epämuodostumien korjaaminen, koska osteotomian tekemiseen on minimaalinen luumateriaali, eikä pehmytkudosta välttämättä ole riittävästi peittämässä kirurgisesti pidentynyttä leukaa etenkään mikrognatiatapauksissa . Vuonna 1992 Choung esitteli ortognaattisen kirurgian vaihtoehtoisen menetelmän, intraoraalisen vertikaalisagittaalisen ramusosteotomian (IVSRO). Tämä menetelmä sisältää sekä sagittaalisen jaetun ramusosteotomian (SSRO) että intraoraalisen vertikaalisen ramusosteotomian (IVRO) edulliset ominaisuudet; kuitenkin vain muutamissa tapauskertomuksissa on kuvattu alaleuan etenemisen hoitoa IVSRO:lla potilailla, joilla on vakava luokan II malocclusio.
On hyvin tiedossa, että vaikea retrognatia on yleinen kraniofakiaalinen piirre unihäiriöisessä hengityksessä (SDB), kuten raskaassa, tavanomaisessa kuorsauksessa ja obstruktiivisessa uniapneassa tai hypopneassa, ja tässä artikkelissa esitellään tapaus, jossa IVSRO valittiin IVRO:n ja SSRO:n sijasta mandibulaarisen retrognatian korjaamiseksi, johon liittyi molemminpuolisen imeväislapsuusiän TMJ:n sijoiltaanmenon aiheuttama SDB.
Tapauksen esittely
12-vuotias mies esiteltiin poliklinikallamme valittaen voimakasta, tavanomaista kuorsausta, ja hänellä oli aiemmin ollut yöllisiä uniapneakohtauksia. Hän oli myös huolissaan siitä, että hänellä oli pieni alaleuka. Hänellä ei ollut aiemmin ollut traumoja tai oireita tai merkkejä leukanivelen tulehduksesta. Kliiniset ja röntgentutkimukset osoittivat luokan II virheasentoa ja TMD:tä, sillä naksahtelua ja narskuttelua esiintyy sekä kipua TMJ:ssä ja purentalihaksissa suun avaamisen aikana. Panoraamaröntgenkuvissa ja TMJ:n tietokonetomografiassa (CT) epäiltiin TMJ:n molemminpuolista sijoiltaanmenoa. Päätettiin odottaa, kunnes potilas oli 18-vuotias ja hänen alaleukansa oli täysin kypsä. Kun potilas oli 18-vuotias, kliiniset ja röntgentutkimukset osoittivat alaleuan retrognatiaa ja noin 10 mm:n etureunan ylähalkiota, ja panoraamaröntgenkuvissa ja TMJ:n tietokonetomografiassa näkyi retrudoitunut alaleuka (SNB 65°) ja molemminpuolinen TMJ:n sijoiltaanmeno (kuva 1 ja kuva 2). Ennen leikkausta kirjoittajat arvioivat potilaan hengitysteiden kaliberin kefalometrisellä radiografialla ja arvioivat hänen hengitystievastuksensa impulssioskillometrialla (IOS). Arteriaalista happisaturaatiota (SpO2) seurattiin jatkuvasti pulssioksimetrillä yöaikaan (taulukko 1).
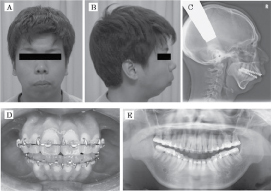 Kuva 1. Alkuperäinen keulakuva (A) ja sivukuva (B), alkuperäinen lateraalinen kefalometrinen röntgenkuva (C), alkuperäinen okkluusio (D) ja alkuperäinen panoraamaröntgenkuva (E). Näytä kuva 1
Kuva 1. Alkuperäinen keulakuva (A) ja sivukuva (B), alkuperäinen lateraalinen kefalometrinen röntgenkuva (C), alkuperäinen okkluusio (D) ja alkuperäinen panoraamaröntgenkuva (E). Näytä kuva 1
 Kuva 2: CT-röntgenkuva, jossa näkyy TMJ-subluksaatio. View Figure 2
Kuva 2: CT-röntgenkuva, jossa näkyy TMJ-subluksaatio. View Figure 2
Table 1: Demografiset, unitutkimus-, IOS- ja nielun hengitystiekaliberitiedot ennen leikkausta ja sen jälkeen. Näytä taulukko 1
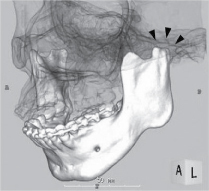
Suunnitellussa kirurgisessa toimenpiteessä alaleukaa oli tarkoitus aikaistaa oikealla puolella 6 mm ja vasemmalla puolella 8 mm yhdistettynä alaleuan mediaanipisteen noin 7 mm:n etenemiseen. Kirjoittajat päättivät, että IVSRO oli sopivin tekniikka, jotta vältettäisiin puristusvoiman kohdistuminen TMJ-niveleen. IVSRO suoritettiin, minkä jälkeen tehtiin luurankofiksaatio maxillomandibulaarisesti 2 viikon ajan. Sen jälkeen aloitettiin elastinen hoito, ja harjoitusjoustimet pidettiin paikoillaan 2 kuukauden ajan. Toimenpiteellä saavutettiin hyviä tuloksia, eli se poisti potilaan kuorsauksen ja SDB:n aiheuttamatta neurologisia komplikaatioita. Leikkauksen jälkeinen kefalometrinen röntgenkuva osoitti nielun hengitysteiden laajenemista ja hengitystievastuksen vähenemistä IOS:ssä sekä yöllisen hapen kyllästymisen astetta 2 kuukauden kuluttua leikkauksesta (kuva 3 ja taulukko 1). Potilasta on seurattu 2 vuoden ajan, ja toimenpide näyttää olleen onnistunut.
 Kuva 3: Lopullinen etu- (A) ja sivukuva (B), lopullinen lateraalinen kefalometrinen röntgenkuva (C), lopullinen okkluusio (D) ja lopullinen panoraamaröntgenkuva (E). Näytä kuva 3
Kuva 3: Lopullinen etu- (A) ja sivukuva (B), lopullinen lateraalinen kefalometrinen röntgenkuva (C), lopullinen okkluusio (D) ja lopullinen panoraamaröntgenkuva (E). Näytä kuva 3
Keskustelu
Kulmahammasnivelen läheisyys muihin anatomisiin rakenteisiin tekee TMD:n diagnosoinnista haastavaa, koska valitusten alkuperää on vaikea paikantaa. Luxaatio määritellään yleensä nivelen itsestään palautuvaksi, osittaiseksi sijoiltaanmenoksi, joka johtuu traumaattisesta yliojennuksesta. TM-niveleen viitattaessa tämä määritelmä merkitsee sitä, että kondyyli kulkee anteriorisesti nivelkärkeen leukaa avattaessa. TMJ:n sijoiltaanmeno, joka on pikemminkin oireeton kompleksi kuin sairaus, johtuu epätavallisen löysistä nivelsiteistä. Kasvavan kasvojen luurangon osalta ehdotetaan, että molemminpuolinen lapsuusiän sijoiltaanmeno, joko synnynnäinen tai hankittu tila (esim. merkittävä trauma ennen 5 vuoden ikää, joka on niin varhaisessa vaiheessa elämää, että useimmat ihmiset eivät muista sitä), hidastaa tai pysäyttää kondylaarisen kasvun, mikä johtaa lyhyempiin vertikaalisiin mittoihin proksimaalisissa mandibulaarisissa segmenteissä ja viime kädessä mandibulaariseen vajavuuteen molemminpuolisen TMJ:n nivelten nivelkierron rappeutumisen vuoksi. TMJ-degeneraation on todettu ilmenevän jo 7 vuoden iässä, mikä johtaa pysähtyneisiin tai taantuneisiin proksimaalisiin mandibulaarisegmentteihin, ja tästä tilasta kärsiville potilaille kehittyy etenevä anteriorinen avopurenta ja luusto-ongelmia, kuten retrognatiaa tai mandibulaarista epäsymmetriaa .
SDB liittyy moniin tiloihin, jotka aiheuttavat ylempien hengitysteiden ahtautumista, ja oletettiin, että ylempien hengitysteiden ahtautumista voi ilmetä niillä potilailla, joille kehittyy temporaalisen mandibulaarisen alueen tuhoutumisen jälkeen retrognatia. Koska tämän tapauksen potilas valitti SDB:tä, kirjoittajat päättivät arvioida hänen nielun hengitystiensä läpäisevyyttä kefalometrisen radiografian avulla ja arvioivat myös hänen hengitystievastustaan toiminnallisesti IOS:n avulla . IOS:ssä käytetään hiljaisen hengityksen päälle asetettua matala-amplitudista paineen värähtelyä hengitysteiden impedanssin mittaamiseksi, ja sitä on viime vuosina alettu käyttää SDB-potilaiden hengitysteiden tukkeutumisen arviointiin. IOS:ssä 5 ja 20 Hz:n taajuudella havaittua hengitysvastusta (R5 ja R20) käytetään hengitysteiden kokonaisvastuksen ja keskushengitysteiden vastuksen indekseinä, ja IOS:llä mitattu lisääntynyt ylempien hengitysteiden vastus liittyy lisääntyneeseen alttiuteen hengitysteiden ahtautumiselle ja romahtamiselle. Se on teoreettisesti hyvin perusteltu, ja sen etuna on, että se on kätevä, ei-invasiivinen ja vaatii potilaalta vain vähän yhteistyötä. Tässä tapauksessa IOS suoritettiin turvallisesti pian leikkauksen jälkeen, mikä osoitti, että potilaan hengitysteiden vastus väheni merkittävästi. Tämä muutos tapahtui yhdessä nielun hengitysteiden laajentumisen ja kuorsauksen häviämisen kanssa.
SSRO ja IVRO ovat tärkeimmät tekniikat, joita käytetään alaleuan epämuodostumien hoitoon. IVRO:lla on useita etuja SSRO:hon verrattuna, esim. siihen liittyy pienempi alveolihermon vaurioitumisen esiintyvyys ja lyhyempi leikkausaika, ja sillä saadaan aikaan suotuisa suhde kondyylin ja nivelkierukan välille . IVRO:n edullisin ominaisuus on sen kondylektomian vaikutus, jolloin kondyylin sijoittaminen anteriorinen-inferiorinen johtaa nivelvälin tilavuuden kasvuun, nivelkierukan ja kondyylin välisen suhteen paranemiseen ja glenoidifossan kuormituksen vähenemiseen. Nämä vaikutukset voivat lievittää TMJ-oireita. IVRO on siis erinomainen tekniikka sellaisten potilaiden TMJ-oireiden hoitoon, joilla on mandibulaarinen prognatismi. Sitä on kuitenkin vaikea soveltaa mandibulaariseen etenemiseen, mikä johtuu todennäköisesti proksimaalisen ja distaalisen segmentin pintojen välisestä pienestä kontaktialueesta. Choung esitteli vuonna 1992 ortognaattisen kirurgian vaihtoehtoisen menetelmän, IVSRO:n, joka sisältää sekä SSRO:n että IVRO:n suotuisat ominaisuudet; kuitenkin vain muutamissa tapausraporteissa on kuvattu mandibulaarisen etenemisen hoitoa IVSRO:lla potilailla, joilla on vakava luokan II malocclusio . Kirjoittajat saivat äskettäin tyydyttäviä tuloksia IVSRO:lla. Fujimura ym. päättelivät, että IVSRO on mahdollisesti yhtä hyödyllinen kuin IVRO TMD:tä sairastavien leuan epämuodostumapotilaiden hoidossa, ja IVSRO:ta voidaan käyttää valikoivasti tapauksissa, joissa IVRO on vasta-aiheinen, kuten tapauksissa, joihin liittyy mandibulaarinen eteneminen, > 10 mm:n takaisinkytkentä tai distaalisen segmentin horisontaalinen ja/tai vertikaalinen rotaatio (vastapäivään tapahtuva kierto). Kirjoittajat valitsivat tässä tapauksessa etenemisen IVSRO:n avulla, koska he pitivät sitä ihanteellisena tekniikkana hoidettaessa potilaita, joilla on TMD:hen liittyviä alaleuan puutoksia, koska siihen liittyy osteotomia, joka ei edellytä kondyylin jäykkää kiinnitystä. IVSRO tehtiin Fujimuran ym. menetelmän mukaisesti. Samoin kuin IVRO:ssa, lateraalinen puoli paljastettiin sigmoidaalisesta lovesta antegoniaaliseen loveen. Bauerin retraktorit asetettiin sigmoidiseen ja antegoniaaliseen loviin. Temporalis-jänne irrotettiin suurimmaksi osaksi koronoidiproteesista. Koronalihaksen lateraalista puolta supistettiin, kunnes sigmoidinen lovi voitiin tunnistaa (kuva 4A, nuoli), jolloin koronalihaksen lateraalinen puoli laajeni tai laajeni. Alveolahermon ja yläleukavaltimon loukkaantumisen välttämiseksi myös ramusin mediaalinen puoli paljastettiin varovasti sigmoidisen loven alueelta lingulaariin ja ramusin takareunaan samalla tavalla kuin SSRO:n yhteydessä, ja pehmytkudoksen ja ramusin mediaalisen puolen väliin asetettiin retraktori. Kortikotomialinja luotiin sigmoidin loven puolivälistä tai hieman sen etupuolelta ulottuen antegoniaaliseen loveen. Sigmoidin loven koko paksuus leikattiin fissuuraimella tai oskilloivalla sahalla kortikotomialinjaa pitkin inferiorisesti, kunnes luuydin paljastui (kuva 4B). Leikkaaja varmisti, että poran tai sahan kärki leikkasi mediaalisen kortikaalisen luun tarkastelemalla sitä ramusin mediaaliselta puolelta. Ramusin lateraalisen puolen kiilamainen dekortikaatio sigmoidaalisesta lovesta antegoniaaliseen loveen suoritettiin käyttämällä litteää (sylinterinmuotoista) halkaisupalkkia alkuperäisen sagittaalisen tason suuntaisesti, kunnes luuydin paljastui (kuva 4C ja kuva 4D). Pystysuora osteotomia tehtiin alkuperäistä sagittaalitasoa pitkin ramusin mediaaliselle posterioriselle rajalle osteotomilla (ohut suora terä, jonka reunan leveys on noin 8 mm) (kuva 4E). Syöpäluu halkaistiin varovasti foramenin tasolta. Potilailla, joilla on TMD, mediaalinen pterygoideuslihas ja osa masseteric tuberositysta olisi irrotettava mahdollisimman paljon proksimaalisesta segmentistä, mutta tapauksissa, joissa ei ole TMD:tä, masseteric tuberosityn irrottaminen olisi pidettävä mahdollisimman vähäisenä. Molemminpuolisen ramusin osteotomian jälkeen mediaalisen pterygoideuslihaksen kiinnikkeet irrotettiin proksimaalisesta ja distaalisesta segmentistä. Distaalista segmenttiä voitiin liikuttaa vapaasti, ja proksimaalisen segmentin sisäpuoli oli päällekkäin dekortikoidun distaalisen segmentin kanssa (kuva 4F). Jäykkää fragmentin kiinnitystä ei suoritettu tässä tapauksessa. Sen sijaan maxillomandibulaarinen kiinnitys (MMF) tehtiin langoilla ennen ompelua, ja langat pidettiin paikoillaan 15 päivän ajan postoperatiivisesti. MMF-jakso oli samanlainen kuin aiemmin julkaistuissa tutkimuksissa , mutta osteotomian segmenttien välisen kosketuspinta-alan lisääntyminen mahdollisti paremman luisen paranemisen. Tässä tapauksessa käytettiin interokklusiivista lastaa, koska kirjoittajien laitoksessa katsotaan, että interokklusiiviset lastat takaavat tasapainoisemman okkluusion ja parantavat siten lopputulosta. Fujimura ym. kuvailivat lastojen käyttöä kaikilla potilailla, kun taas Júnior ym. kertoivat, että heidän laitoksessaan interokklusiivisia lastoja käytetään vain tapauksissa, joissa ennenaikaista kontaktia ei voida estää ennen leikkausta, tai tapauksissa, joihin liittyy segmentaalinen yläleukakirurgia.
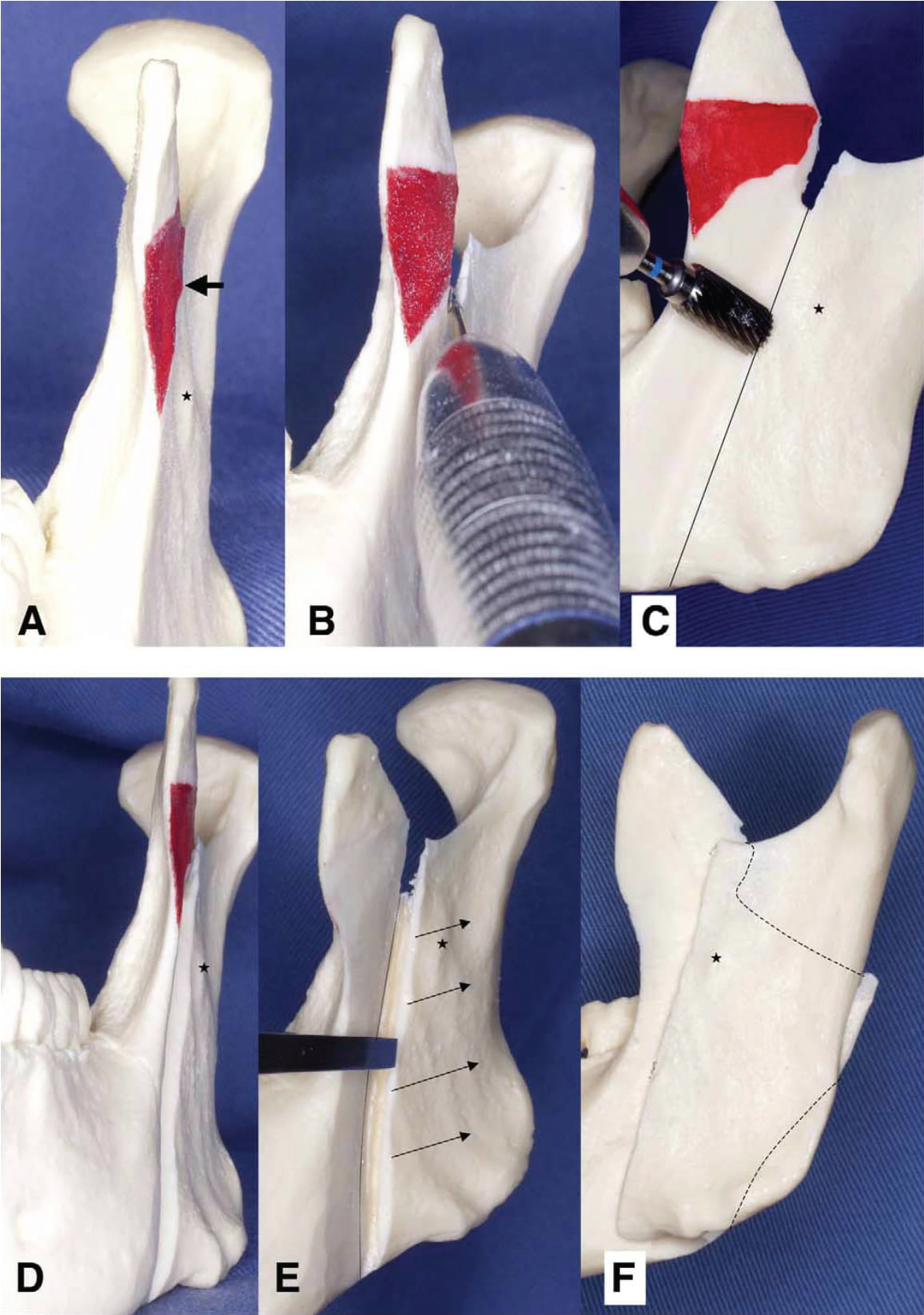 Kuva 4: Intraoraalisen vertikosaagittaalisen ramusosteotomian kirurginen menettely mandibulaarista mallia käyttäen.
Kuva 4: Intraoraalisen vertikosaagittaalisen ramusosteotomian kirurginen menettely mandibulaarista mallia käyttäen.
(A) Subcoronoidisen processuksen lateraalinen aspekti redusoitiin, kunnes sigmoidinen lovi voitiin tunnistaa (nuoli); (B) sigmoidisen loven koko paksuusleikkaus suoritettiin fissuurapuristimella tai oskilloivalla sahalla dekortikaalista linjaa pitkin inferiorisesti, kunnes kohta, jossa luuydin paljastui (noin 10 mm); (C, D) Ramuksen lateraalisen puolen kiilamainen dekortikaatio sigmoidisesta lovesta antegoniaaliseen loveen suoritettiin litteällä (sylinterimäisellä) halkaisupuikolla samansuuntaisesti alkuperäisen sagittaalisen tason kanssa, kunnes luuydin tuli näkyviin; (E) vertikaalinen osteotomia suoritettiin osteotoomilla ramusin mediaaliselle takarajaan; (F) molemminpuoleisen ramusin osteotomian jälkeen distaalinen segmentti pystyi liikkumaan vapaasti, ja se oli päällekkäin proksimaalisen segmentin kanssa. Tähdillä on merkitty antilingvistinen prominenssi. Fujimura, et al. IVSRO luuston epämuodostumapotilailla, joilla on TMD. J Oral Maxillofac Surg 2004. Näytä kuva 4
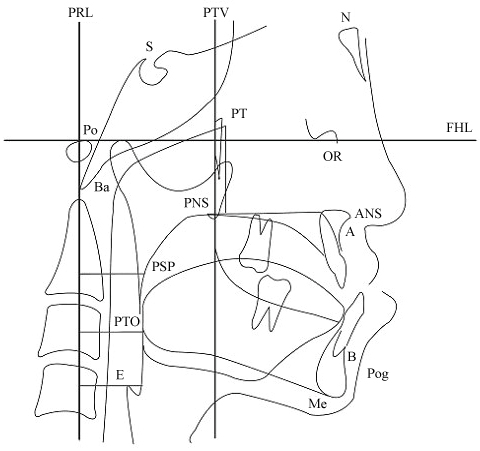 Kuva 5: Kefalometriassa käytetyt kiintopisteet ja vertailulinjat.
Kuva 5: Kefalometriassa käytetyt kiintopisteet ja vertailulinjat.
Nielun morfologian mittaukset: 1. PRL-PSP-etäisyys; 2. PRL-PTO-etäisyys; ja 3. PRL-PTO-etäisyys. PRL-E (vaakasuora etäisyys PRL:n ja nielun hengitysteiden etuseinämän välillä, joka kulkee E:n ohi). Kefalometriset maamerkit: N: Nasion; S: Sella; OR: Orbitale; Po: Porion; ANS: nenän etuosan selkäranka; PNS: nenän takaosan selkäranka; Pog: Pogonion; Ba: Basion; Me: Menton; A: Kohta A (etummaisen yläleuan koveran koveran koveran koveran koveran koveran koveran koveran koveran koveran koveran koveran koveran koveran koveran koveran koveran koveran koveran koveran koveran koveran koveran koveran koveran koveran koveran koveran koveran koveran koveran koveran koveran koveran koveran koveran koveran koveran koveran koveran koveran koveran koveran) Kohta, joka ylittää alaleuan alarajan kielen takaosassa; E: epiglottiksen ylin kohta; FHL: Frankfortin vaakasuora linja (porionin ja orbitalen välinen linja); PTV: Frankfortin vaakasuoraa linjaa vastaan kohtisuorassa oleva linja, joka kulkee pterygoideuksen läpi; ja PRL: Linja, joka on kohtisuorassa Frankfortin horisontaalista linjaa vastaan ja kulkee porionin läpi. Näytä kuva 5
Hashami ym. raportoivat, että IVSRO:n kokonaiskomplikaatioiden osuus on 11 %, ja vammoja inferior alveolaarihermoon (IAN) esiintyy 3,8 %:ssa tapauksista. Hashami ym. havaitsivat samankaltaisia komplikaatioita kuin Júnior ym. raportoivat, mukaan lukien pahat halkeamat ja verenvuoto; he eivät kuitenkaan raportoineet IAN:n vammoista. Tässä tapauksessa komplikaatioita ei esiintynyt.
Johtopäätös
IOS on hyödyllinen, ei-invasiivinen ja yksinkertainen väline, jota voidaan käyttää herkästi arvioimaan hengitystievastusta ennen ortognaattista leikkausta ja sen jälkeen. Lisäksi IVSRO:lla on alhainen sairastuvuus, ja se on monipuolinen ja tehokas osteotomiatekniikka, jolla on alhainen komplikaatioiden määrä. Tätä osteotomiatekniikkaa tulisi harkita hoidettaessa skletofasiaalisia epämuodostumia, mukaan lukien mandibulaarinen eteneminen ja takaisku, erityisesti tapauksissa, joihin liittyy TMD.
Paljastuskirje
Artikkelin kirjoittajat ilmoittavat, että tämän artikkelin julkaisemiseen ei liity eturistiriitoja. Kirjoittajat ovat yksin vastuussa artikkelin sisällöstä ja kirjoittamisesta. Lisäksi kirjoittajilla ei ole taloudellisia intressejä, jotka liittyisivät tässä käsikirjoituksessa käsiteltyyn aiheeseen tai materiaaleihin.
Rahoitus
Tätä tutkimusta ei ole tuettu minkään organisaation rahoituksella.
- Kaneyama K, Segami N, Hatta T (2008) Mandibulaarisen kondylin synnynnäiset epämuodostumat ja kehityspoikkeavuudet temporomandibulaarisen nivelen yhteydessä. Congenit Anom 48: 118-125.
- Pedersen TK, Norholt SE (2011) Early orthopedic treatment and mandibular growth of children with temporomandibular joint abnormalities. Seminars in Orthodontics 17: 235-245.
- Caldwell J, Hayward J, Lister R (1968) Correction of mandibular retrognathia by vertical L osteotomy: A new technic. J Oral Surg 26: 259-264.
- Farrell CD, Kent JN (1997) Evaluation of the surgical stability of 20 cases of inverted-L and C osteotomies. J Oral Surg 35: 239-245.
- Choung PH (1992) Uusi osteotomia mandibulaarisen prognatismin korjaamiseen: Intraoraalisen vertikaalisagittaalisen ramusosteotomian tekniikat ja perustelut. J Craniomaxillofac Surg 20: 153-162.
- Paesani D, Salas E, Martinez A, Isberg A (1999) Prevalence of temporomandibular joint disk displacement in infants and young children. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 87: 15-19.
- Howard JA (2013) Temporomandibular joint disorders in children. Dent Clin North Am 57: 99-127.
- Yamaguchi M, Niimi A, Ueda T, Takemura M, Matsuoka ym. (2009) Inhaloitavien kortikosteroidien vaikutus pieniin hengitysteihin astmassa: Tutkimus käyttäen impulssioskillometriaa. Pulm Pharmacol Ther 22: 326-332.
- Cao J, Que C, Wang G, He B (2009) Asennon vaikutus hengitystievastukseen obstruktiivisessa uniapnea-hypopnea oireyhtymässä impulssioskillaation avulla. Respiration 77: 38-43.
- Bell WH, Yamaguchi Y, Poor MR (1990) Temporomandibulaarisen nivelen toimintahäiriön hoito intraoraalisella vertikaalisella ramusosteotomialla. Int J Adult Orthodon Orthognath Surg 5: 9-27.
- Fujimura K, Segami N, Sato J, Kanayama K, Nishimura M, et al. (2004) Advantages of intraoral verticosagittal ramus osteotomy in skeletofacial deformity patients with temporomandibular joint disorders. J Oral Maxillofac Surg 62: 1246-1252.
- Hashemi HM (2008) Evaluation of intraoral verticosagittal ramus osteotomy for correction of mandibular prognathism: A 10-year study. J Oral Maxillofac Surg 66: 509-512.
- Júnior SML, Granato R, Marin C, de Souza Maliska MC, Gil JN (2009) Analysis of 40 cases of intraoral verticosagittal ramus osteotomies to treat dentofacial deformities. J Oral Maxillofac Surg 67: 1840-1843.
- Fujimura K, Segami N, Sato J, Kaneyama K, Nishimura M (2005) Vertailu kliinisistä tuloksista potilailla, joilla on temporomandibulaarisen nivelen ääniä, joilla on luurankomaisia mandibulaarisia deformiteetteja ja jotka on hoidettu vertikosagittaalisella ramusosteotomialla tai vertikaalisella ramusosteotomialla. Oral Sur Oral Med Oral Pathol Oral Radiol Endod 99: 24-29.
Citation
Dahy KG, Takahashi K, Kiso H, Aihara K, Chin K, et al. (2018) Treatment of Acquired Retrognathia Secondary to Infantile Temporomandibular Joint Luxation with Intraoral Vertico-Sagittal Ramus Osteotomy. Int Arch Oral Maxillofac Surg 2:011. doi.org/10.23937/iaoms-2017/1710011
.