Fundos: A dor nas costas tem muitas causas. Na Alemanha, cerca de 70% dos adultos têm pelo menos um episódio de dor nas costas por ano.
Métodos: Esta revisão é baseada em uma pesquisa seletiva da literatura e na Diretriz Nacional Alemã de Gerenciamento de Doenças para Dor Lombar.
Resultados: O médico que tirar a história de um paciente com dor nas costas deve perguntar sobre a natureza, início, curso, localização e radiação da dor e sua dependência da atividade física e/ou estresse emocional. No diagnóstico diferencial, devem ser descartados déficits neurológicos e qualquer “bandeira vermelha” sugerindo condições perigosas, como fratura da coluna vertebral, infecção bacteriana e tumores. Se nenhuma causa específica da dor puder ser identificada, nenhum estudo de imagem é indicado na apresentação inicial. O tratamento da dor lombar aguda e inespecífica centra-se no alívio da dor e na melhoria funcional. A educação e o aconselhamento adequados do paciente são essenciais. A terapia do exercício não é mais eficaz do que a continuação das actividades diárias normais. A restrição da atividade, incluindo repouso no leito, não é benéfica e apenas prolonga a recuperação e a retomada da atividade normal. Mais testes diagnósticos são indicados se houver qualquer suspeita de fratura, infecção ou tumor.
Conclusão: Após a exclusão de condições perigosas, a dor lombar pode ser pragmaticamente classificada como inespecífica ou específica. Mais pesquisas são necessárias para que a avaliação diagnóstica e o tratamento individualizado da dor lombar aguda possam ser mais refinados.
![]()
![]()
A dor lombar não é uma doença em si mesma, mas sim um sintoma com muitas causas. O termo “dor lombar” refere-se à dor sentida perto da linha média na região lombar ou sacral. A sua causa não precisa de se situar na coluna vertebral, pois também pode ser devida a doença abdominal ou pélvica. Os médicos e os pacientes são confrontados com uma variedade desconcertante de opções de tratamento para dor lombar. Segundo o Sachverständigenrat zur Begutachtung der Entwicklung im Gesundheitswesen (Conselho de Especialistas para a Avaliação do Desenvolvimento dos Cuidados de Saúde) do Ministério da Saúde Alemão, o tratamento das dores lombares na Alemanha caracteriza-se actualmente por excesso, subtratamento e maus tratos (1).
Objetivos de aprendizagem
Os leitores deste artigo devem ser capazes de
- compreender que a dor lombar é um sintoma com muitas causas, e realizar uma avaliação diagnóstica diferencial prática;
- conhecer e aplicar os métodos apropriados de historiografia, avaliação diagnóstica e tratamento;
- reconhecer e evitar fatores de risco precoce para a cronificação da dor lombar.
Epidemiologia
A alta prevalência de dor lombar na Alemanha foi documentada em dados epidemiológicos primários do Federal Health Survey, no Lübeck Back Pain Study, e num estudo multicêntrico da Deutscher Forschungsverbund Rückenschmerz, DFRS, entre outras fontes. Varia de 30% a 70% entre adultos alemães (18-74 anos), dependendo do período em que é determinado (prevalência pontual vs. prevalência de sete dias, três meses e um ano) (e1).
O prognóstico das dores agudas nas costas é incerto. Geralmente presume-se que a dor se resolve dentro de seis semanas em cerca de metade dos casos (2) e que 68-86% das pessoas afetadas retomam o trabalho dentro de um mês (e2), mas também foi relatado que 62% das pessoas afetadas ainda têm dor 12 meses depois, e que 16% não retomam o trabalho dentro de seis meses. A dor lombar recorrente é comum (47-54%) (3), assim como a incapacidade recorrente para o trabalho (33%) (e2). A interpretação dos dados disponíveis é ainda mais complicada pelo fato de apenas um terço dos pacientes dizer ao seu cuidador primário que raramente ou nunca teve dor nas costas antes (4). Em qualquer caso, não se pode assumir claramente que o primeiro episódio de dor nas costas de um paciente será também o último.
Definição e causas
Dores lombares baixos (dor lombar) é definida como dor nas costas desde o nível da costela mais baixa até à prega glútea, com ou sem radiação nas pernas (5). Um episódio de dor lombar é chamado agudo se tiver surgido pela primeira vez na vida de um paciente, ou após um intervalo sem dor de pelo menos seis meses, e não dura mais de seis semanas (6).
Dores lombares baixos devido a uma doença específica e grave é rara. Além disso, as categorias de diagnóstico fisiopatologicamente orientadas para a dor lombar muitas vezes não são reprodutíveis, e geralmente não têm implicações claras para o tratamento. Por isso, na National Disease Management Guideline for Low Back Pain (6) da Alemanha, a dor lombar é pragmaticamente classificada como não específica ou específica. As classificações baseadas no tratamento ou cognitivas funcionais, embora possam parecer promissoras, ainda necessitam de validação por uma base de evidências adequada (7-9). A dor nas costas é chamada de não-específica quando não há uma relação causal clara entre os sintomas, os achados físicos e os achados de imagem. Os médicos devem, portanto, ter cuidado antes de pedir mais testes diagnósticos e tratamentos.
Em dor lombar específica, por definição, pode ser demonstrada uma relação pato-anatômica entre a dor e um ou mais processos patológicos, incluindo compressão das estruturas neurais, inflamação articular e/ou instabilidade de um ou mais segmentos de movimento espinhal. Investigações diagnósticas específicas e tratamentos direcionados por causa devem ser iniciados.
Em todos os pacientes cuja dor lombar teve uma causa específica e clinicamente relevante, 4% foram diagnosticados com hérnia de disco, 3% com estenose espinhal e 2% com espondilolistese. Cerca de 1-4% dos pacientes tiveram fratura do corpo vertebral na investigação primária; 0,7% tiveram tumor (primário ou metastático), 0,2% tiveram espondilite anquilosante e 0,01% tiveram espondilodiscite (10).
Overtudo, 15% de todos os casos de dor lombar mostraram achados patológicos. Segue-se que cerca de 80-90% dos casos de dor lombar são inespecíficos, ou seja, não têm correlação pato-anatômica clara (11).
A dor lombar é freqüentemente causada por distúrbios funcionais não patológicos que são melhor detectados pelo exame físico e não podem ser adequadamente demonstrados por estudos de imagem, especialmente os seguintes:
- disfunção segmentar (por exemplo, “bloqueios” ),
- síndrome da articulação sacroilíaca,
- estática espinhal alterada (ex, hiperlordose ou alisamento da lordose lombar normal),
- disfunção dos músculos (por exemplo, síndromes cruzadas de Janda, músculos encurtados, pontos de gatilho),
- alterações do tecido conectivo (por exemplo, inchaço, hipomobilidade fascial),e
- condições sistémicas (por exemplo incoordenação, estabilização profunda inadequada, ou hipermobilidade constante).
Os métodos actuais de diagnóstico diferencial geralmente não permitem um diagnóstico claro quando a dor lombar é de origem muscular; esta situação é muito comum. A dor deste tipo é percebida de forma diferente de paciente para paciente e está associada a sintomas e sinais variáveis. É necessária mais investigação nesta área (6). Também é difícil classificar as alterações degenerativas da coluna vertebral de vários tipos que são agora reveladas por técnicas avançadas de neuroimagem em 15-45% dos pacientes com dor lombar (10, 13). As alterações degenerativas são parte do envelhecimento normal, mas devem ser consideradas patológicas se envolverem inflamação, por exemplo, espondilartrose activada. A síndrome da face lombar, uma condição clínica familiar, não é uma entidade que possa ser definitivamente diagnosticada, embora exista uma base de evidências para o seu diagnóstico e tratamento satisfatório por infiltração anestésica local (e3). O mesmo vale para a estenose do canal vertebral, condição anatômica comumente revelada pela RM em idosos, que só precisa de tratamento se houver sintomas e sinais típicos de claudicação neurogênica intermitente e se outras entidades importantes no diagnóstico diferencial (doença vascular periférica, polineuropatia) tiverem sido descartadas. eTable 1 contém uma lista de achados físicos sem significado patológico que são comumente vistos em pacientes com dor lombar.
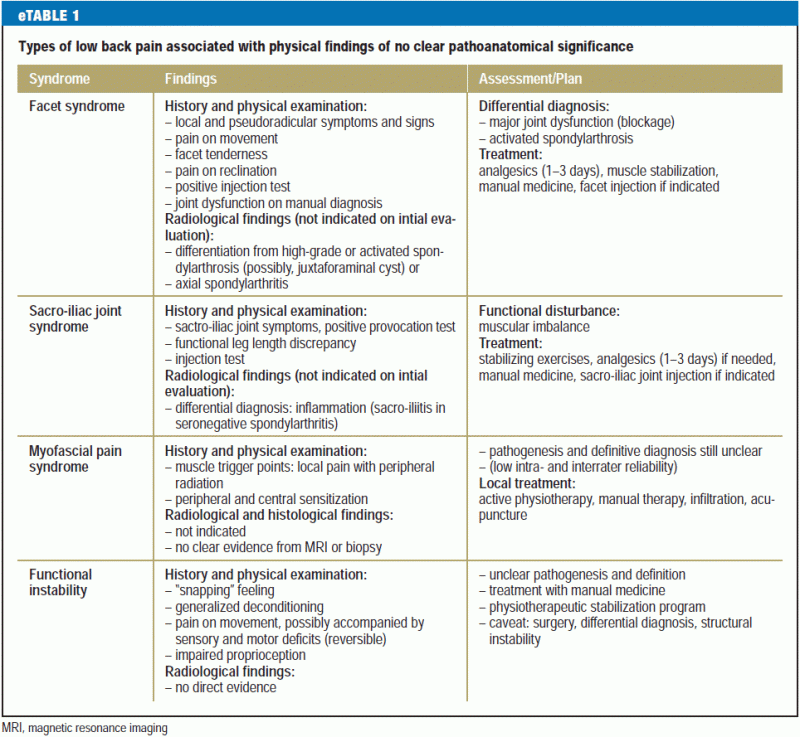
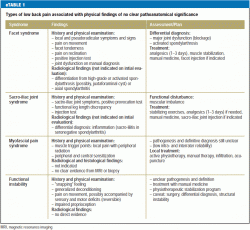 >
>Dores lombares baixos tipicamente tomam um curso de recidiva crônica e remissão, e seu caráter frequentemente varia com o tempo. É tradicionalmente classificada como aguda (dura até 6 semanas), subaguda (6-12 semanas), ou crónica (mais de 12 semanas) (6). Esta classificação puramente temporal, porém, muitas vezes não reflete adequadamente o processo de cronificação altamente importante do prognóstico, ou seja, a transição da dor aguda para crônica. A característica típica da cronificação é a crescente multidimensionalidade da dor, envolvendo perda de mobilidade, restrição da função, percepção e humor anormais, padrões cognitivos desfavoráveis, comportamento relacionado à dor e, a nível social, perturbações da interacção social e dificuldades ocupacionais (14).
A Escala de Classificação Numérica (NRS) ou a Escala Analógica Visual (VAS) é recomendada como meio de classificar a intensidade subjetiva da dor, ao longo de uma escala que varia de “nenhuma” a “insuportável” (6).
História e avaliação diagnóstica
Uma história meticulosamente obtida geralmente produz informações importantes para a avaliação da experiência de dor nas costas. O médico deve perguntar sobre o início e curso da dor, episódios de dor anteriores (se houver), o local e radiação (se presente) da dor, sua qualidade e intensidade e sua dependência do repouso e/ou exercício, bem como sobre distúrbios do sono, deficiência nas atividades da vida diária e quaisquer outros fatores de estresse na vida pessoal ou no trabalho do paciente. O objectivo primordial no tratamento primário da dor lombar é o alívio sintomático, ou seja a redução aguda da dor, com atenção simultânea ao seguinte:
- a exclusão de doenças graves (“bandeiras vermelhas”),
- a detecção de pistas que possam sugerir um diagnóstico específico, e
- a detecção precoce de factores psicossociais que promovam a cronificação (“bandeiras amarelas”) (e3).
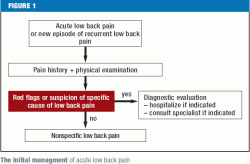
“Bandeiras vermelhas” são as características clínicas atuais e doenças anteriores que alertam para uma possível causa específica que pode levar a problemas graves, a menos que seja tratada imediatamente (6) (Tabela 1).
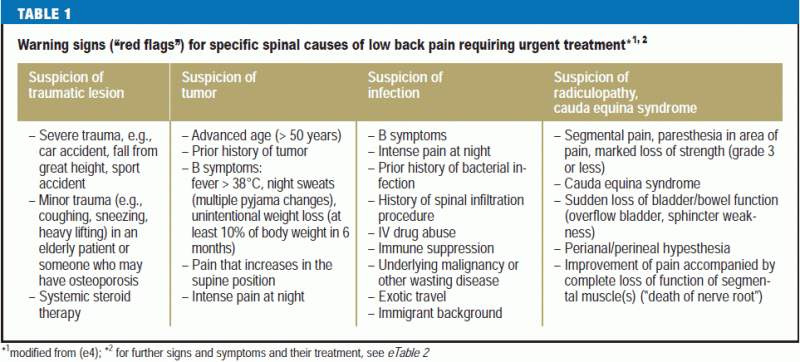
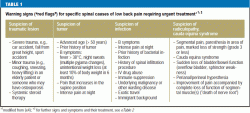
Estudos recentes exigem que o médico que procura por bandeiras vermelhas tenha em mente uma lista restrita e específica de bandeiras vermelhas, uma vez que foi descoberto que cerca de 80% dos pacientes terão pelo menos uma bandeira vermelha que poderá levar a investigações diagnósticas adicionais (15) (eTable 2). As decisões sobre medidas diagnósticas e terapêuticas adicionais devem depender de múltiplas características em combinação, em vez de uma característica isolada, e sempre à luz dos achados físicos (e5).
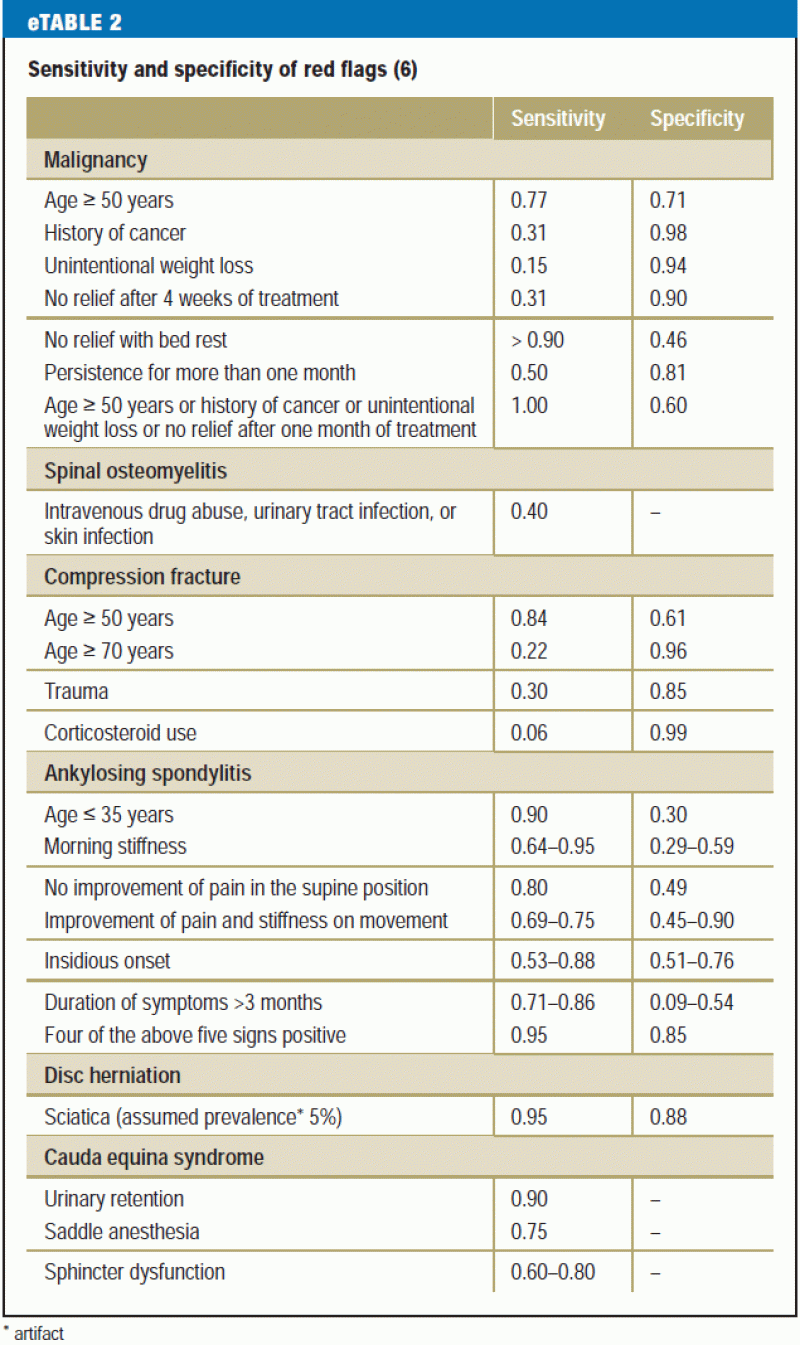
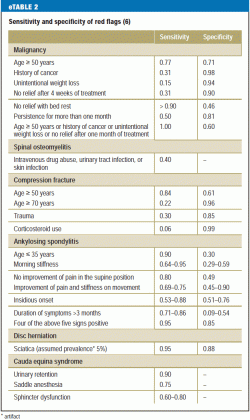
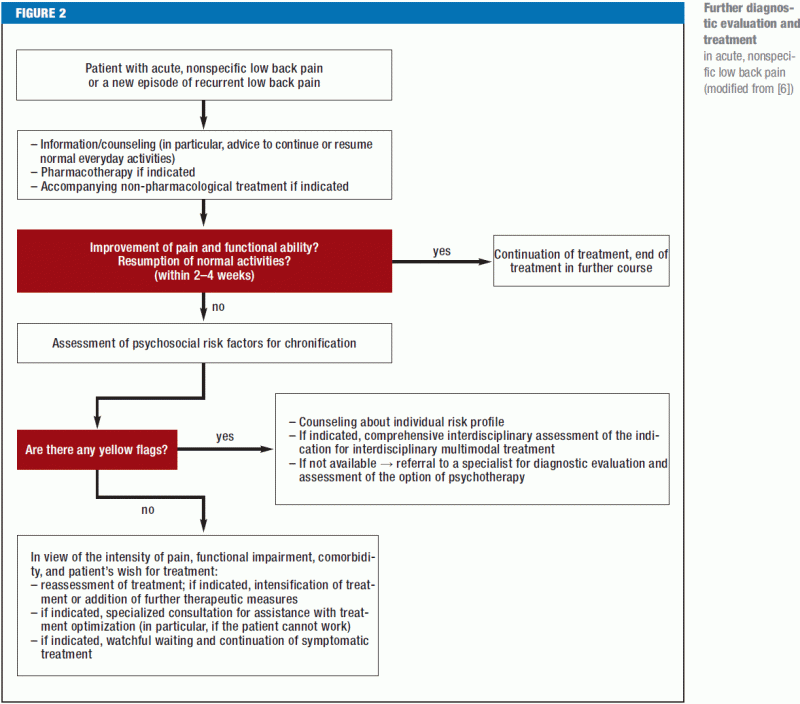
O histórico também deve incluir quaisquer fatores de risco psicossociais para a cronificação da dor lombar (“bandeiras amarelas”) (Tabela 2). Traços cognitivo-psico-emocionais e comportamentais que favoreçam a transição de dor aguda para crônica (16) devem ser reconhecidos o mais cedo possível e abordados no plano de tratamento. Outros elementos importantes da história são:
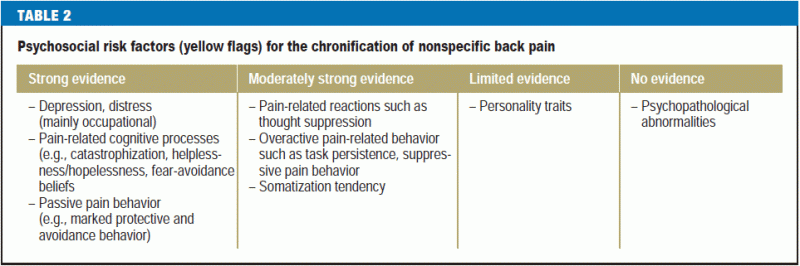
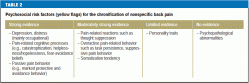
- levantamento e má postura como possíveis causas de dor (17),
- factores iatrogénicos, por exemplo, diagnóstico defeituoso,
- preferência de comportamento passivo e evitador de dor,
- preocupação expressiva com achados somáticos e radiológicos.
>
Instrumentos de triagem evasiva da dor para avaliação do risco de cronificação já estão disponíveis, incluindo o Heidelberger Kurzfragebogen (Short Heidelberg Questionnaire) HKF-R10 (18), o Örebro Musculoskeletal Pain Screening Questionnaire (ÖMPSQ) (19, e7), o Risk-R (20), e o Start Back-Screening Tool (SBST) (e9) (17, e9). Ninguém em particular pode ser recomendado acima dos outros, tanto porque as avaliações dos instrumentos individuais têm produzido resultados variáveis (18, e8, e9) e porque a utilidade da intervenção psicossocial precoce não foi claramente demonstrada (21).
Como apenas alguns pacientes com dor lombar têm bandeiras vermelhas, enquanto muito mais têm distúrbios funcionais (eTable 1), o exame físico também tem um papel importante (especialmente testes de função muscular e articular) (6) (Quadro 1).


A utilidade do exame físico é limitada pela incapacidade de testar todas as estruturas relevantes e pela fraca capacidade discriminatória de muitos dos testes. Avaliações estatísticas sistemáticas do exame físico têm mostrado que mesmo testes comuns como o teste de elevação linear, embora possam ser altamente sensíveis (87-95%), muitas vezes não são muito específicos (22-35%); os números dependem do método de referência utilizado para fins estatísticos (por exemplo, achados de ressonância magnética, cirurgia) (22). Os testes provocativos, por exemplo, testes de compressão e mobilização da articulação sacro-ilíaca, são mais fiáveis do que os testes de mobilidade (e10). As combinações de testes são mais informativas do que os únicos (6, e8, e11, e12).
As consequências terapêuticas da dor lombar aguda não específica
O tratamento do paciente com dor lombar não específica começa com uma informação e aconselhamento completos do paciente (Caixa 2) (e13).


O tratamento deve ser dado com parcimónia e orientado para a dor do paciente e para o seu estado funcional actual.
No que respeita aos tratamentos não farmacológicos para a dor lombar aguda, a terapia de exercício não é mais eficaz do que a continuação da actividade normal (e14). Pelo contrário, a redução da actividade e o repouso no leito demonstraram não ter qualquer efeito ou levar ao agravamento da dor e ao atraso no reinício das actividades diárias (6). Pacientes que sofrem de dor subaguda (> 6 semanas) e não específica na região lombar, com fatores de risco psicossociais para cronificação, devem receber terapia cognitiva comportamental (TCC) adaptada ao seu perfil de risco individual (6). É melhor que a CBT e o relaxamento muscular progressivo sejam introduzidos após o paciente ter sido avaliado em um programa de tratamento interdisciplinar e multimodal. Exercícios preventivos das costas, técnicas de medicina manual e técnicas de relaxamento podem ser utilizados (recomendação grau B) se os tratamentos de primeira linha mencionados acima forem ineficazes.
O objetivo da farmacoterapia para dor lombar é permitir ao paciente continuar ou reiniciar suas atividades diárias normais (Tabela 3).
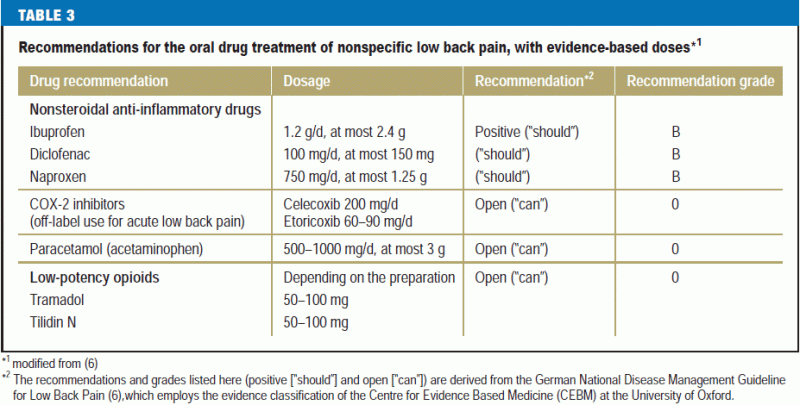
O paracetamol (acetaminofeno) é considerado um fármaco opcional em virtude de sua eficácia questionável e efeitos colaterais insuficientemente reconhecidos (e15, e16, 23). Ao contrário, os anti-inflamatórios não esteróides tradicionais (AINEs) são recomendados, com aderência às doses recomendadas e monitoramento dos efeitos colaterais (Tabela 3). Em geral, qualquer medicamento analgésico para dor lombar deve ser administrado na dose eficaz mais baixa durante o menor tempo possível (6). A administração parenteral de AINEs ou inibidores de COX-2 não é recomendada devido aos seus efeitos adversos e eficácia não comprovada (6). O metamizol é considerado um analgésico de reserva à luz dos dados actuais, particularmente no que diz respeito aos efeitos secundários (6). Os inibidores da COX-2 podem ser usados para tratar dores agudas, não específicas das costas (desde que as advertências relevantes sejam atendidas) se os AINE tradicionais forem contra-indicados ou mal tolerados (6). O flupirtine tem propriedades de relaxamento muscular adicionais, mas, à luz das actuais evidências, particularmente no que diz respeito aos efeitos secundários, só deve ser administrado para tratar dores agudas durante um máximo de duas semanas, com verificação semanal da função hepática (e17). Não há evidência suficiente para julgar outros relaxantes musculares, por exemplo, metocarbamol, para o tratamento sistêmico da tensão muscular dolorosa (6). Se os analgésicos recomendados (e os AINEs em particular) forem ineficazes ou mal tolerados, os pacientes com dor lombar não-específica podem receber opióides de baixa potência como o tramadol ou a tilidina, com acompanhamento clínico rigoroso (6). Tratamentos invasivos e cirurgia não são recomendados (6).
Dores lombares agudos e específicos
Patientes com achados neurológicos como fraqueza muscular, sensação diminuída nos membros inferiores e distúrbios na bexiga ou intestino devem ser submetidos a um exame neurológico, incluindo testes de sensação, força muscular (na escala de 5 pontos da CRM), reflexos musculares intrínsecos e testes de alongamento nervoso.
Testes eletrofisiológicos são indicados se a dor do paciente for pouco clara ou difícil de classificar ou se for aparentemente de origem periférica. A eletromiografia (EMG) é desnecessária se os achados clínicos e radiológicos forem totalmente concordantes.
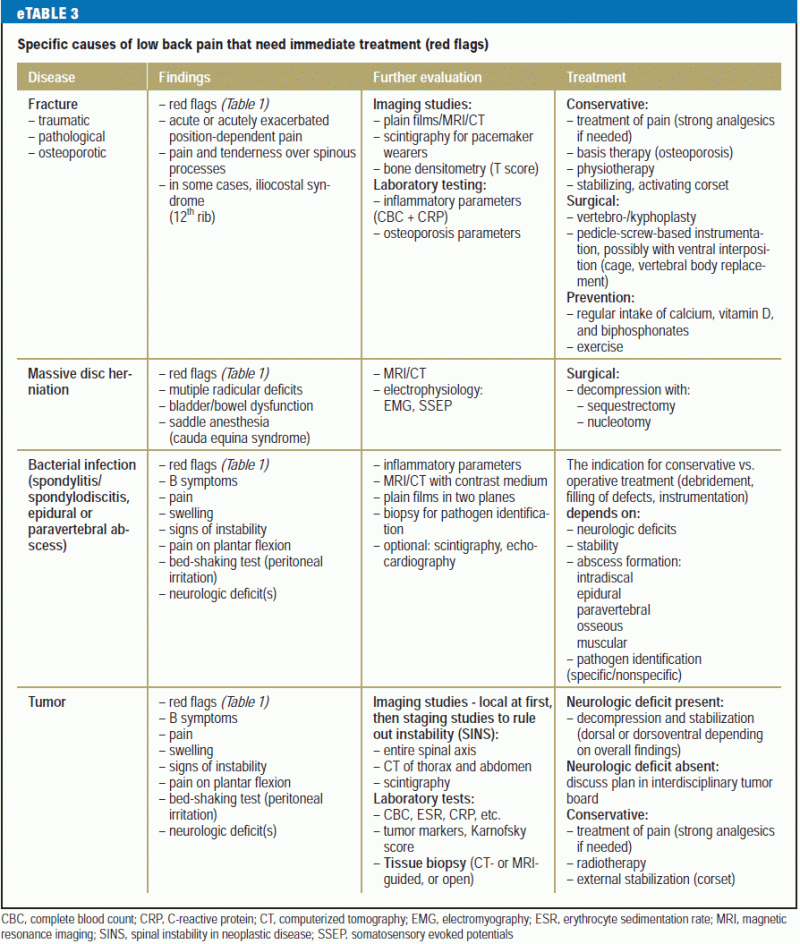
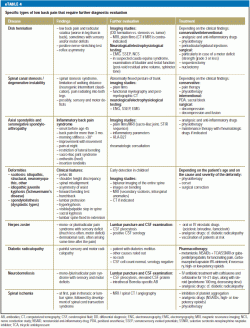
Uma visão geral do diagnóstico diferencial e tratamento da dor lombar específica para pacientes que precisam de atenção médica imediata é dada na eTable 3, e uma tabela comparável para pacientes com problemas não-urgentes é dada na eTable 4.
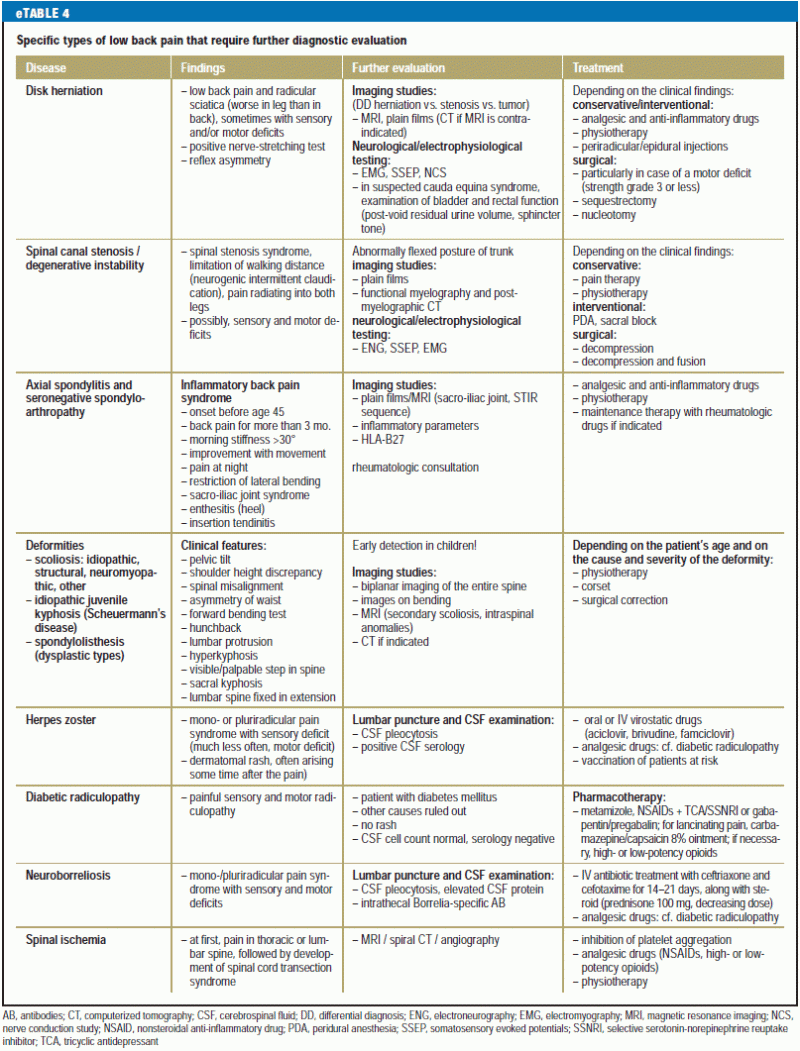 >
>
Os corpos vertebrais são geralmente sobrestimados como uma fonte de dores lombares. A dor de origem extravertebral, decorrente de órgãos vizinhos e não da coluna óssea ou dos músculos, discos e ligamentos associados (Caixa 3), é estimada em pelo menos 2% dos casos de dor lombar que são observados nos cuidados primários (10) e, portanto, deve ser sempre tida em conta (6).
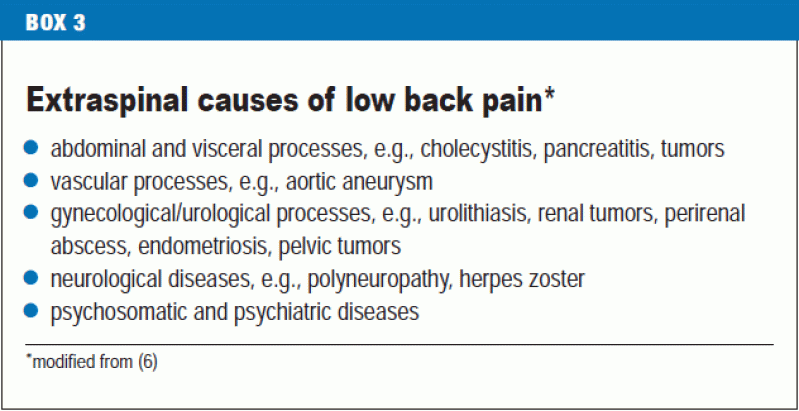

Imaging studies
Estes só devem ser encomendados para indicações estritas devido aos seus possíveis efeitos secundários e ao perigo de sobre-diagnóstico conducente à cronificação. As imagens são necessárias se houver alguma bandeira vermelha (5). A suspeita clínica de uma fratura, infecção ou radiculopatia é uma indicação para a RM em preferência à TC, pois a RM é mais sensível que a TC para estas condições e, ao contrário da TC, não expõe o paciente à radiação ionizante (5). Isto também é válido para fraturas cuja localização precisa, tipo e idade (fratura osteoporótica) são de importância clínica. Além disso, os filmes dinâmicos simples obtidos após alterações traumáticas agudas foram descartados, permitindo a avaliação da coluna em movimento. A escolha do estudo por imagem também pode ser influenciada pela disponibilidade local e pelo custo (6). Nenhuma imagem é necessária na avaliação inicial da dor lombar aguda se não houver características na história ou exame físico que sugiram uma causa específica (24). Se a dor aguda piorar ou persistir e permanecer intratável por seis semanas ou mais, um estudo de imagem é indicado (6).
Todos os estudos de imagem devem ser lidos por um radiologista, e o médico solicitante deve discutir os achados com o paciente. Esses achados devem ser racionalmente correlacionados com os achados da história e exame físico.
Testes laboratoriais
Não devem ser obtidos testes laboratoriais, exceto para avaliar entidades específicas da doença que são suspeitas com base na história e exame físico. Testes laboratoriais auxiliares são necessários se houver evidência clínica de que a dor tem uma causa específica.
Aspectos especiais de algumas condições específicas importantes serão discutidos no que se segue.
Hérnia discal lombar
O reconhecimento clínico dos déficits neurológicos (se algum estiver presente) é a pedra angular do diagnóstico e tratamento da hérnia discal lombar (Caixa 1).
Na maioria dos casos de hérnia discal, a dor diminui espontaneamente dentro de seis semanas. Outros estudos diagnósticos são indicados se a dor persistir ou se surgirem défices neurológicos (eTable 3). As raízes nervosas L5 e S1 são as mais comumente afetadas (em mais de 80% dos casos), devido às hérnias dos discos intervertebrais L4/5 e L5/S1 (25).
Dores radiculares com fraqueza leve são geralmente tratados da mesma forma que dores de origem não-radicular, principalmente com anti-inflamatórios, mas às vezes também com medicamentos especificamente dirigidos contra dores neuropáticas, como antidepressivos tricíclicos; a base de evidência é inconsistente (26, 27). Os pacientes devem ser mobilizados o mais rápido possível com fisioterapia ativa, e devem retornar ao trabalho o mais rápido possível enquanto recebem medicação analgésica adequada, geralmente AINEs, mas às vezes também opióides a curto prazo. Não há evidências que apóiem o uso de corticoesteróides orais (27).
Se a dor persistir apesar do tratamento, e surgirem déficits neurológicos, as injeções periradiculares podem aliviar a dor e promover atividade física (28, 30). As injeções perirradiculares de esteróides trazem alívio a curto e médio prazo (e18). As técnicas peridurais transforaminais são superiores às injeções periradiculares (29).
Se persistirem sintomas radiculares graves, apesar de um tratamento adequado e intensivo por seis semanas ou mais, com achados clínicos e radiológicos concordantes, a cirurgia pode ser considerada. A cirurgia é inequivocamente indicada em casos de síndrome cauda equina com paraparesia aguda e em casos de déficits motores graves agudos ou progressivos devido à compressão das raízes nervosas (força 3 ou menos na escala da CRM) (25). As principais manifestações da síndrome cauda equina são a retenção urinária e um déficit sensorial de extensão variável nos dermatomas lombares e sacrais inferiores (“anestesia de sela”), que pode ser acompanhada de dor radicular severa e fraqueza leve das pernas.
Não há diferença significativa entre os resultados a longo prazo dos pacientes tratados de forma conservadora e cirúrgica em termos de sintomas e incapacidade (29), mas a cirurgia traz uma recuperação mais rápida (e19, 30).
Tumores
Tumores espinhais geralmente se manifestam inicialmente com dor inespecífica e posteriormente com déficits funcionais gerais (e20). Um inchaço real é observado em apenas 16% dos casos (e21). A grande maioria dos tumores vertebrais (96%) são metástases (e22). Os 4% restantes consistem em tumores primários benignos e malignos e as chamadas “lesões tipo tumor” (e22, 31).
Uma suspeita clínica de um tumor na coluna vertebral deve suscitar mais estudos diagnósticos (e23, e24). Os filmes simples, embora façam parte do trabalho diagnóstico padrão, só revelam processos osteolíticos quando pelo menos 30-50% da substância óssea é perdida (e25). A RM é o padrão ouro atual da triagem diagnóstica para tumores espinhais (31) (eTable 3). O diagnóstico e tratamento de pacientes com tumores da coluna vertebral deve ser discutido em um quadro interdisciplinar de tumor.
Infecções
Infecções bacterianas do esqueleto axial podem surgir por continuidade, por propagação hematogênica de uma infecção extrapinal, ou iatrogenicamente por contaminação durante um procedimento invasivo (e26). Normalmente causam dores inespecíficas que persistem quando o paciente está em repouso (por exemplo, na cama à noite).
A fase aguda dos discípulos/spondylodiscitis tem manifestações inespecíficas e, portanto, é facilmente mal interpretada. Esta entidade é rara, com uma incidência de apenas 0,4-2,4 casos por 100.000 pessoas por ano. As alterações radiologicamente visíveis surgem tardiamente em seu curso, e a taxa de culturas falso-negativas pode chegar a 30% (32). A espondilodiscite não-específica representa 27% de todos os casos de osteomielite e é a entidade infecciosa mais comum; a maioria dos casos de espondilodiscite não-específica encontra-se na região lombar (e27). Esta condição tem dois picos de incidência, um na primeira infância e outro entre os 50 e 60 anos de idade,
As películas de glain não revelam destruição das placas das extremidades superior e inferior do corpo vertebral até várias semanas após o início da espondilodiscite.
A RM pode ser usada para diagnosticar esta entidade com alta sensibilidade (96-100%) e especificidade (92%); como ela revela processos de tecidos moles, ela pode detectar a discite assim como os estágios iniciais da espondilodiscite (33). A TC é uma alternativa (e28). A cintilografia pode ser usada para procurar a fonte primária da infecção.
O patógeno mais comum é o Staphylococcus aureus, responsável por 42-84% dos casos, seguido pelas bactérias Gram-negativas (4-30%) e estreptococos/enterocococos (5-30%) (33). Não existe um conceito de tratamento único e uniforme para a espondilodiscite. O tratamento conservador bem sucedido é baseado na administração de antibióticos e repouso no leito até que os parâmetros inflamatórios retornem à faixa normal, seguido de imobilização externa em um espartilho. Faltam evidências de alto nível para esta forma de tratamento (33).
O tratamento cirúrgico envolve desbridamento completo da área infectada, imobilização interna dos segmentos vertebrais infectados com instrumentação dorsal e, às vezes, ventral e administração prolongada de antibióticos (34, 35).
Fracturas
A coluna vertebral pode ser lesada num evento traumático envolvendo força maciça, com consequente dor lombar baixa, mas as fracturas da coluna vertebral muitas vezes surgem espontaneamente ou após trauma relativamente ligeiro, geralmente devido à osteoporose. A incidência de fraturas radiologicamente detectáveis em mulheres de 55 a 79 anos é de 1% ao ano; em homens da mesma faixa etária, é de 0,6% ao ano (36). Uma mulher acima de 50 anos de idade tem mais de 60% de chance de sustentar uma fratura osteoporótica (e29).
Os filmes de platina ainda têm um papel importante no diagnóstico e na observação do seguimento. A RM (sequência STIR) é o método de escolha para avaliar a idade de uma fratura, que é uma consideração importante nas indicações de tratamento (eTable 3).
De acordo com as diretrizes atuais, fraturas osteoporóticas da coluna que não causam instabilidade espinhal ou déficits neurológicos devem ser tratadas de forma conservadora no início (36). O colapso progressivo do corpo vertebral e/ou dores fortes e intratáveis podem ser uma indicação para medidas cirúrgicas como aumento de cimento (vertebroplastia, cifoplastia) e realinhamento da coluna vertebral com material protético intravertebral portador de peso (e30). 10-30% dos pacientes com uma primeira fratura osteoporótica terão uma segunda (37); assim, o tratamento adequado envolve não só o tratamento da fratura, mas também o diagnóstico e tratamento adequados da osteoporose (uma doença sistêmica), de acordo com as diretrizes atuais, para evitar mais fraturas.
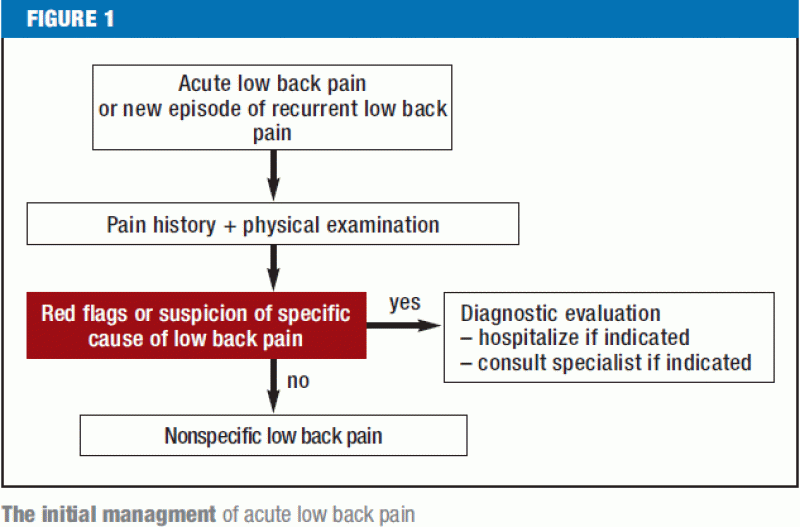
Um algoritmo para o tratamento da dor lombar aguda
Red flags (Figura 1) deve imediatamente estimular a investigação diagnóstica e, se necessário, a transferência para um centro onde a cirurgia da coluna possa ser realizada. Os pacientes com dor nas costas de qualquer tipo específico devem ser encaminhados ao(s) especialista(s) apropriado(s). Se uma história meticulosamente tirada e um exame físico minucioso não revelarem nenhum sinal vermelho ou achados patogênicos anatômicos claros, não há indicação imediata para mais testes diagnósticos auxiliares ou tratamento invasivo (Figura 2). Se houver fatores de risco psicossociais para a cronificação da dor lombar (bandeiras amarelas), e especialmente se a dor for persistente, o paciente deve passar por uma avaliação interdisciplinar quatro a seis semanas após o início da dor para avaliar a indicação de um programa de tratamento multimodal; isto porque os pagadores na Alemanha agora geralmente solicitam uma declaração do médico tratador assim que o paciente é incapaz de trabalhar por quatro semanas por causa da dor nas costas. Os restantes pacientes sem bandeiras vermelhas ou amarelas devem ser amplamente informados e aconselhados, de acordo com as diretrizes atuais, e devem receber medicação analgésica conforme necessário (Figura 2). Se a dor lombar persistir apesar de seis semanas de tratamento em conformidade com as diretrizes, o paciente deve ser submetido a uma avaliação interdisciplinar abrangente (38) para determinar se o tratamento deve ser continuado no cenário atual ou se o paciente deve, em vez disso, ser submetido a um programa interdisciplinar de tratamento da dor multimodal, seja em regime de internação ou ambulatório, seguido por uma avaliação final e uma declaração oficial sobre o prognóstico, tratamento adicional e capacidade de trabalhar (39).
Conflito de interesses
Prof. Casser serviu como consultor pago pela TEVA, Mucos Pharma, Grünenthal e Janssen e foi pago pela preparação de eventos de educação médica contínua pela Pfizer, TEVA, Grünenthal, Recordati e Mundipharma.
Dr. Seddigh recebeu da Grünenthal o reembolso das taxas de participação em reuniões e foi pago pela preparação de reuniões científicas pela Lilly.
Prof. Rauschmann foi pago por preparar eventos de educação médica contínua por Aesculap, biomet depuy, Medacta, AAP, Spontec e Paradigmen Spike.
Manuscrito submetido em 20 de outubro de 2014, versão revisada aceita em
1 de fevereiro de 2016.
Traduzido do alemão original por Ethan Taub, M.D.
Autor correspondente
Prof. Dr. med. Hans-Raimund Casser
Spezielle Schmerztherapie
DRK Schmerz-Zentrum Mainz
Auf der Steig 16
55131 Mainz, Alemanha
[email protected]
@Material suplementar
Para referências eletrônicas, por favor consulte:
wwww.aerzteblatt-international.de/ref1316
eTables:
www.aerzteblatt-international.de/16m0223
>