Baggrund: Rygsmerter har mange årsager. I Tyskland har ca. 70 % af de voksne mindst én episode med rygsmerter om året.
Metoder: Denne gennemgang er baseret på en selektiv litteratursøgning og på den tyske nationale sygdomsbehandlingsretningslinje for lændesmerter.
Resultater: Lægen, der optager anamnese fra en patient med rygsmerter, bør spørge om smerternes art, indtræden, forløb, lokalisering og udstråling samt om deres afhængighed af fysisk aktivitet og/eller følelsesmæssig stress. I differentialdiagnosen skal neurologiske underskud og eventuelle “røde flag”, der tyder på farlige tilstande som rygmarvsbrud, bakteriel infektion og tumorer, udelukkes. Hvis der ikke kan identificeres nogen specifik årsag til smerterne, er der ikke behov for billeddiagnostiske undersøgelser ved den første præsentation. Behandlingen af akutte, uspecifikke lænderygsmerter fokuserer på smertelindring og funktionel forbedring. Det er vigtigt med passende patientuddannelse og -rådgivning. Træningsterapi er ikke mere effektiv end fortsættelse af normale daglige aktiviteter. Begrænsning af aktivitet, herunder sengeleje, er ikke gavnlig og forlænger blot helbredelsen og genoptagelsen af normal aktivitet. Yderligere diagnostisk testning er indiceret, hvis der er mistanke om en fraktur, infektion eller tumor.
Konklusion: Efter at farlige tilstande er blevet udelukket, kan lændesmerter pragmatisk klassificeres som enten uspecifikke eller specifikke. Der er behov for mere forskning, så den diagnostiske vurdering og individualiserede behandling af akutte lændesmerter kan forfines yderligere.
![]()
![]()
Lændesmerter er ikke en sygdom i sig selv, men snarere et symptom med mange årsager. Udtrykket “lændesmerter” henviser til smerter, der føles nær midterlinjen i lænden eller sakralregionen. Årsagen behøver ikke nødvendigvis at ligge i rygsøjlen, da den også kan skyldes sygdomme i mave eller bækken. Læger og patienter står over for et forvirrende udvalg af behandlingsmuligheder for lændesmerter. Ifølge det tyske sundhedsministeriums ekspertråd til vurdering af udviklingen inden for sundhedsvæsenet (Sachverständigenrat zur Begutachtung der Entwicklung im Gesundheitswesen) er behandlingen af lænderygsmerter i Tyskland i øjeblikket kendetegnet ved overbehandling, underbehandling og fejlbehandling (1).
Læringsmål
Læsere af denne artikel skal blive i stand til
- at forstå, at lænderygsmerter er et symptom med mange årsager, og foretage en praktisk differentialdiagnostisk vurdering;
- at kende og anvende de relevante metoder til anamneseoptagelse, diagnostisk evaluering og behandling;
- at genkende og undgå tidlige risikofaktorer for kronificering af lænderygsmerter.
Epidemiologi
Den høje prævalens af lænderygsmerter i Tyskland er blevet dokumenteret i primære epidemiologiske data fra bl.a. Federal Health Survey, Lübeck Back Pain Study og en multicenterundersøgelse fra Deutscher Forschungsverbund Rückenschmerz (DFRS), som er en multicenterundersøgelse af den tyske forskningsforening for rygsmerter (Deutscher Forschungsverbund Rückenschmerz, DFRS). Den varierer fra 30 % til 70 % blandt tyske voksne (i alderen 18-74 år) afhængigt af den periode, over hvilken den bestemmes (punktprævalens vs. syv-dages-, tre-måneders- og et-årsprævalens) (e1).
Prognosen for akutte rygsmerter er usikker. Det antages generelt, at smerterne forsvinder inden for seks uger i ca. halvdelen af alle tilfælde (2), og at 68-86 % af de berørte personer genoptager arbejdet inden for en måned (e2), men det er også blevet rapporteret, at 62 % af de berørte personer stadig har smerter 12 måneder senere, og at 16 % ikke genoptager arbejdet inden for seks måneder. Tilbagevendende lændesmerter er almindelige (47-54 %) (3), og det samme gælder tilbagevendende manglende evne til at arbejde (33 %) (e2). Fortolkningen af de tilgængelige data kompliceres yderligere af, at kun en tredjedel af patienterne fortæller deres primære behandler, at de sjældent eller aldrig har haft rygsmerter før (4). Under alle omstændigheder kan det tydeligvis ikke antages, at en patients første episode af rygsmerter også vil være hans eller hendes sidste.
Definition og årsager
Lavrelændesmerter (lændesmerter) defineres som smerter i ryggen fra niveauet af det nederste ribben ned til glutealfolden, med eller uden udstråling til benene (5). En episode af lænderygsmerter kaldes akut, hvis den er opstået for første gang i patientens liv eller efter et smertefrit interval på mindst seks måneder og ikke varer længere end seks uger (6).
Lænderygsmerter som følge af en specifik, alvorlig sygdom er sjældne. Desuden er patofysiologisk orienterede diagnosekategorier for lænderygsmerter ofte ikke reproducerbare, og de har generelt ingen entydige konsekvenser for behandlingen. Derfor er lænderygsmerter i den tyske nationale sygdomsbehandlingsretningslinje for lænderygsmerter (6) pragmatisk klassificeret som enten uspecifikke eller specifikke. Selv om behandlingsbaserede eller funktionelle-kognitive klassifikationer kan virke lovende, mangler de stadig at blive valideret ved hjælp af et tilstrækkeligt evidensgrundlag (7-9). Rygsmerter betegnes som uspecifikke, når der ikke er nogen klar årsagssammenhæng mellem symptomerne, de fysiske fund og de billeddannende fund. Læger bør derfor udvise forsigtighed, inden de bestiller yderligere diagnostiske undersøgelser og behandlinger.
I specifikke lænderygsmerter kan der pr. definition påvises en patho-anatomisk sammenhæng mellem smerten og en eller flere patologiske processer, herunder kompression af neurale strukturer, ledbetændelse og/eller ustabilitet i et eller flere af rygsøjlens bevægelsessegmenter. Der bør iværksættes specifikke diagnostiske undersøgelser og årsagsorienteret behandling.
Af alle patienter, hvis lændesmerter havde en specifik, klinisk relevant årsag, blev 4 % diagnosticeret med diskusprolaps, 3 % med spinal stenose og 2 % med spondylolisthesis. Ca. 1-4% af patienterne fik konstateret en vertebral body fraktur ved deres primære undersøgelse. 0,7% havde en tumor (primær eller metastatisk), 0,2% havde ankyloserende spondylitis, og 0,01% havde spondylodiscitis (10).
Overordnet set viste 15% af alle tilfælde af lænderygsmerter patologiske fund. Det følger heraf, at ca. 80-90% af tilfældene af lænderygsmerter er uspecifikke, dvs. ikke har noget klart patho-anatomisk korrelat (11).
Lænderygsmerter skyldes ofte ikke-patologiske funktionsforstyrrelser, som bedst kan påvises ved fysisk undersøgelse og ikke kan påvises tilstrækkeligt ved billeddiagnostiske undersøgelser, især følgende:
- segmentel dysfunktion (f.eks, “blokeringer” ),
- sacroiliacaledssyndrom,
- forandret spinal statik (f.eks, hyperlordose eller opretning af den normale lændelordose),
- muskulær dysfunktion (f.eks. Janda’s krydsede syndromer, forkortede muskler, triggerpunkter),
- forandringer i bindevævet (f.eks. hævelse, fasciel hypomobilitet), og
- systemtilstande (f.eks, inkoordinering, utilstrækkelig dyb stabilisering eller konstant hypermobilitet).
De nuværende differentialdiagnostiske metoder gør det generelt ikke muligt at stille en klar diagnose, når lændesmerter er af muskulær oprindelse; denne situation er meget almindelig. Smerter af denne type opfattes forskelligt fra patient til patient og er forbundet med variable symptomer og tegn. Der er behov for mere forskning på dette område (6). Det er også vanskeligt at klassificere de degenerative forandringer af forskellig art i rygsøjlen, som nu afsløres ved hjælp af avancerede neuroimaging-teknikker hos 15-45 % af patienterne med lændesmerter (10, 13). Degenerative forandringer er en del af den normale aldring, men de bør betragtes som patologiske, hvis de involverer inflammation, f.eks. aktiveret spondylartrose. Lumbal facetsyndrom, som er en velkendt klinisk tilstand, er ikke en enhed, der kan diagnosticeres endeligt, selv om der findes et evidensgrundlag for dens diagnose og tilfredsstillende behandling ved lokalbedøvende infiltration (e3). Det samme gælder for spinalkanalstenose, en anatomisk tilstand, der ofte afsløres ved MRI hos ældre personer, og som kun skal behandles, hvis der er typiske symptomer og tegn på neurogen claudicatio intermittens, og hvis andre vigtige enheder i differentialdiagnosen (perifer vaskulær sygdom, polyneuropati) er blevet udelukket. eTabel 1 indeholder en liste over fysiske fund uden patologisk betydning, som ofte ses hos patienter med lænderygsmerter.
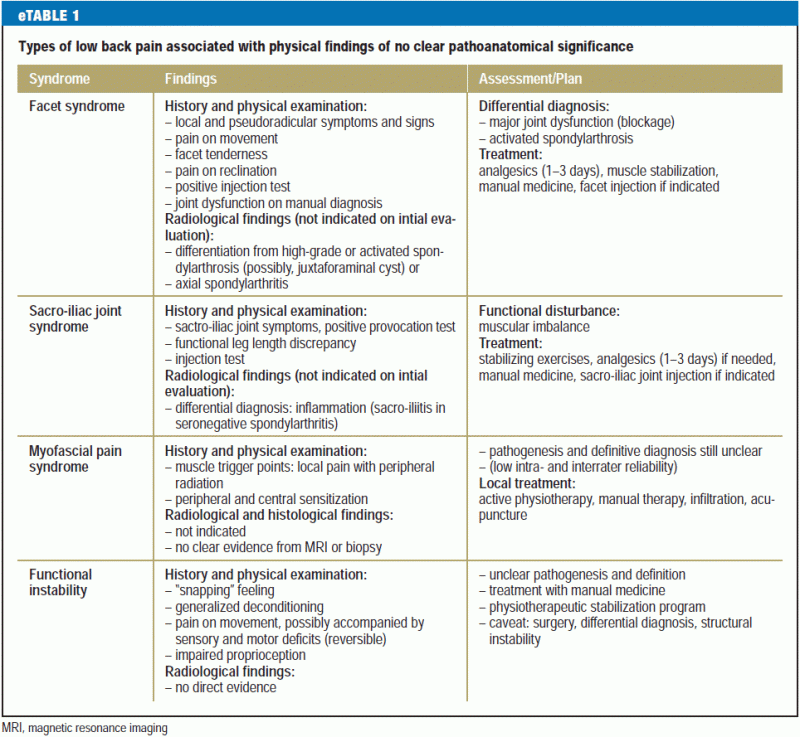
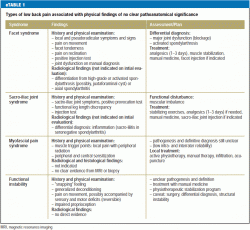
Lænderygsmerter har typisk et kronisk recidiverende og remittent forløb, og deres karakter varierer ofte over tid. De klassificeres traditionelt som akutte (varer op til 6 uger), subakutte (6-12 uger) eller kroniske (mere end 12 uger) (6). Denne rent tidsmæssige klassifikation afspejler imidlertid ofte ikke i tilstrækkelig grad den prognostisk set meget vigtige kronificeringsproces, dvs. overgangen fra akut til kronisk smerte. Det typiske træk ved kronificering er den tiltagende multidimensionalitet af smerten, som indebærer tab af mobilitet, funktionsbegrænsning, unormal opfattelse og humør, ugunstige kognitive mønstre, smerterelateret adfærd og, på det sociale plan, forstyrrelser i det sociale samspil og vanskeligheder i forbindelse med erhvervslivet (14).
Enten Numerical Rating Scale (NRS) eller Visual Analog Scale (VAS) anbefales som et middel til at vurdere den subjektive smerteintensitet på en skala fra “ingen” til “uudholdelig” (6).
Historie og diagnostisk vurdering
En omhyggeligt indhentet historie giver generelt vigtige oplysninger til vurdering af rygsmerteoplevelsen. Lægen bør spørge om smerternes indtræden og forløb, tidligere smerteepisoder (hvis nogen), smerternes sted og udstråling (hvis de er til stede), deres kvalitet og intensitet og deres afhængighed af hvile og/eller motion samt om søvnforstyrrelser, svækkelse af aktiviteter i dagligdagen og eventuelle andre stressfaktorer i patientens privatliv eller på arbejdet. Det overordnede mål i den primære behandling af lænderygsmerter er symptomlindring, dvs, akut reduktion af smerterne, med samtidig opmærksomhed på følgende:
- udelukkelse af alvorlig sygdom (“røde flag”),
- påvisning af spor, der kan tyde på en specifik diagnose, og
- tidlig påvisning af psykosociale faktorer, der fremmer kronificering (“gule flag”) (e3).
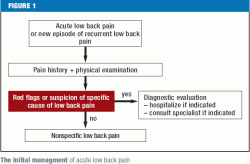
“Røde flag” er de aktuelle kliniske træk og tidligere sygdomme, der advarer om en mulig specifik årsag, som kan føre til alvorlige problemer, hvis den ikke behandles straks (6) (tabel 1) (6).
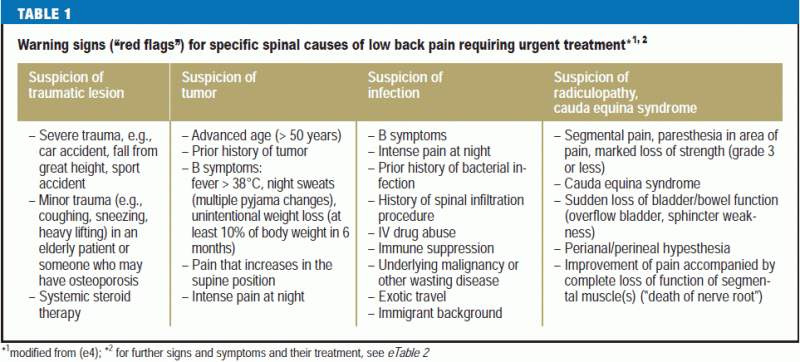
Nyere undersøgelser kræver, at lægen, der søger efter røde flag, bør have en snævert fokuseret og specifik liste over røde flag i tankerne, da det er blevet konstateret, at ca. 80 % af patienterne vil få mindst ét rødt flag, der kan give anledning til yderligere diagnostisk udredning (15) (eTabel 2). Beslutninger om yderligere diagnostiske og terapeutiske foranstaltninger bør afhænge af flere træk i kombination snarere end af et enkelt træk alene, og altid i lyset af de fysiske fund (e5).
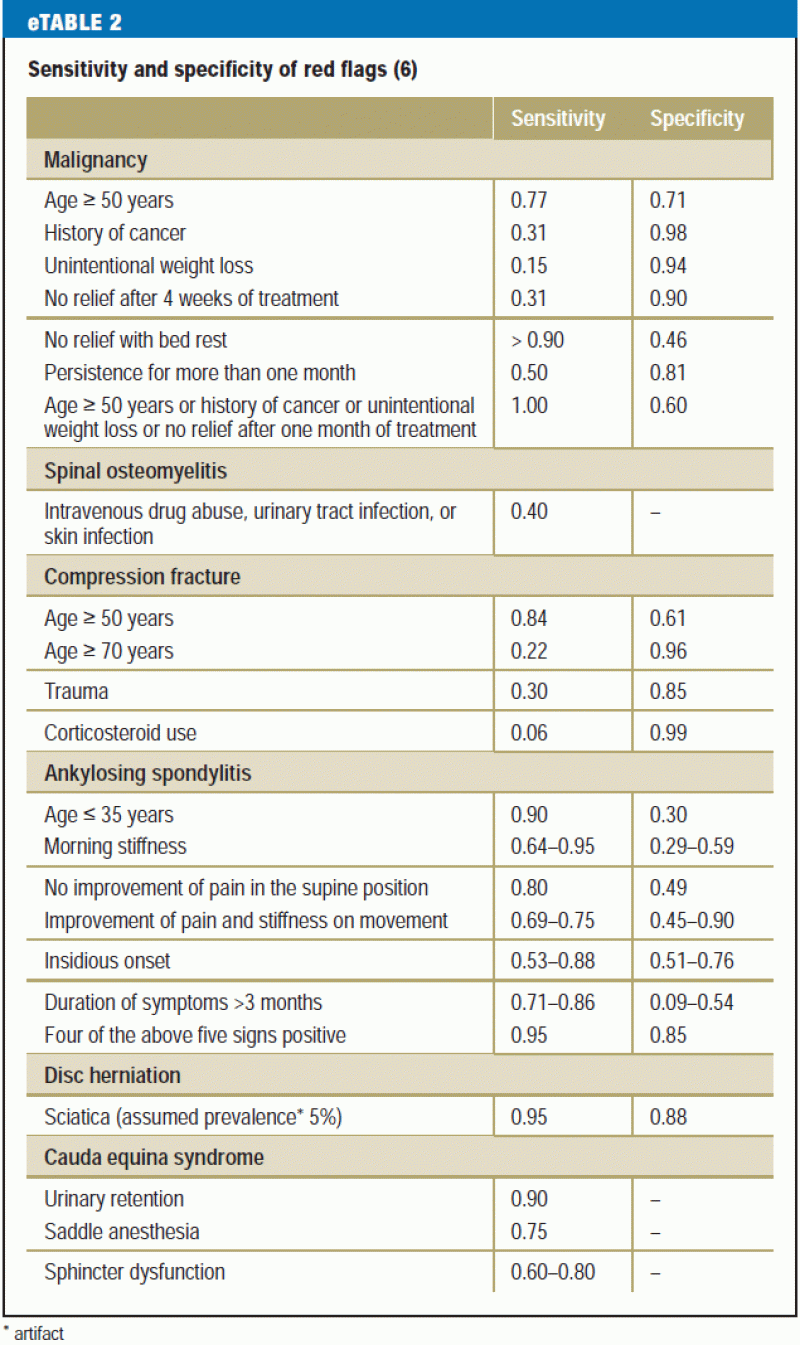
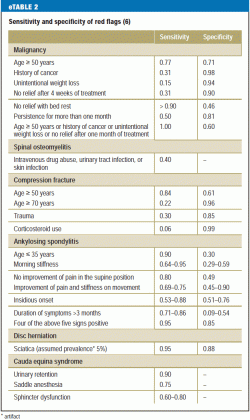
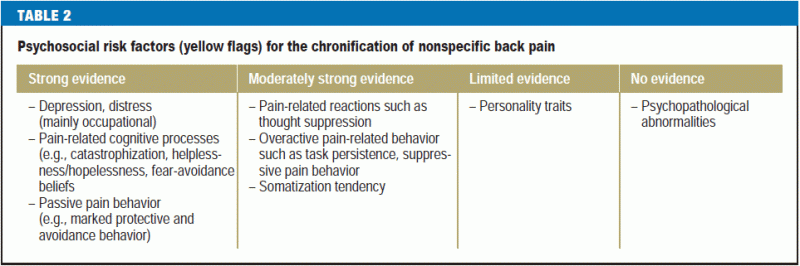
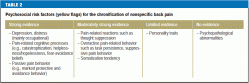
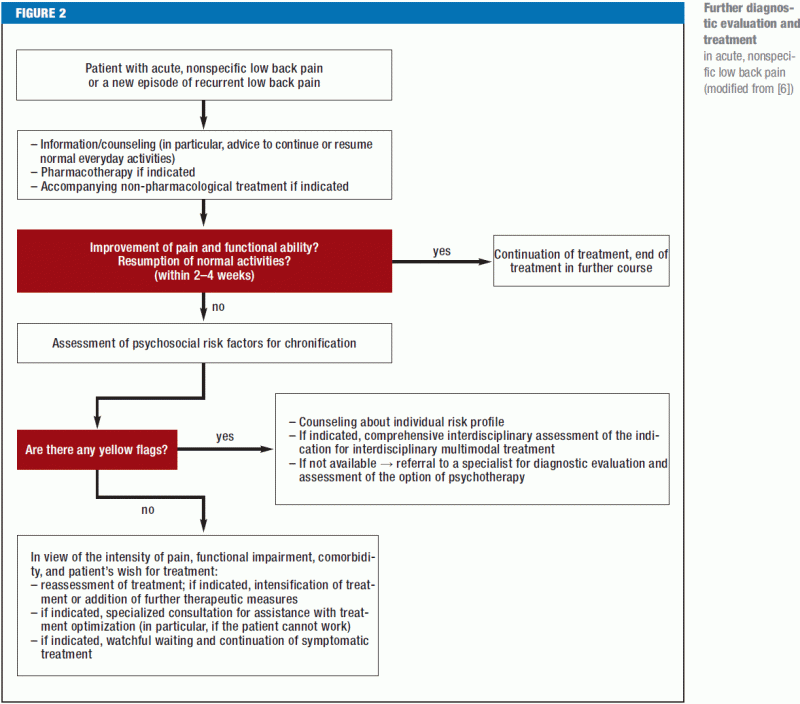
Anamnesen bør også omfatte eventuelle psykosociale risikofaktorer for kronificering af lænderygsmerter (“gule flag”) (tabel 2) (Tabel 2). Kognitive-psykoemotionelle og adfærdsmæssige træk, der begunstiger overgangen fra akutte til kroniske smerter (16), bør erkendes så tidligt som muligt og adresseres i behandlingsplanen. Yderligere vigtige elementer i anamnesen er:
- løftning og dårlig kropsholdning som mulige årsager til smerter (17),
- iatrogene faktorer, f.eks, fejlagtig diagnose,
- præference for passiv og smerteundvigende adfærd,
- overdreven optagethed af somatiske og radiologiske fund.
Der findes nu flere screeningsinstrumenter til vurdering af risikoen for kronificering, herunder Heidelberger Kurzfragebogen (Kort Heidelberg-spørgeskema) HKF-R10 (18), Örebro Musculoskeletal Pain Screening Questionnaire (ÖMPSQ) (19, e7), Risk-R (20) og Start Back-Screening Tool (SBST) (e9) (17, e9). Intet bestemt instrument kan anbefales frem for de andre, både fordi evalueringer af de enkelte instrumenter har givet varierende resultater (18, e8, e9), og fordi nytten af tidlig psykosocial intervention ikke er klart påvist (21).
Da kun få patienter med lænderygsmerter har røde flag, mens langt flere har funktionsforstyrrelser (eTabel 1), spiller fysisk undersøgelse også en vigtig rolle (især test af muskel- og ledfunktion) (6) (boks 1) (6) (boks 1).


Nytteværdien af fysisk undersøgelse er begrænset af, at det ikke er muligt at teste alle relevante strukturer, og at mange af testene har en dårlig diskriminerende evne. Systematiske statistiske evalueringer af den fysiske undersøgelse har vist, at selv almindelige tests som f.eks. testen med lige ben, selv om de kan være meget følsomme (87-95 %), ofte ikke er særlig specifikke (22-35 %); tallene afhænger af den referencemetode, der anvendes til statistiske formål (f.eks. MRI-fund, kirurgi) (22). Provokerende test, f.eks. kompressions- og mobiliseringstest af sacro-iliacaleleddet, er mere pålidelige end mobilitetstest (e10). Kombinationer af test er mere informative end enkeltstående test (6, e8, e11, e12).
De terapeutiske konsekvenser af uspecifikke akutte lænderygsmerter
Behandlingen af patienten med uspecifikke lænderygsmerter begynder med grundig patientinformation og -rådgivning (boks 2) (e13).


Behandlingen skal gives sparsomt og orienteres mod patientens smerter og aktuelle funktionsstatus.
Med hensyn til ikke-farmakologisk behandling af akutte lænderygsmerter er træningsterapi ikke mere effektiv end fortsættelse af normal aktivitet (e14). Omvendt har nedsat aktivitet og sengeleje vist sig ikke at have nogen effekt eller at føre til forværring af smerterne og forsinket genoptagelse af daglige aktiviteter (6). Patienter med subakutte (> 6 uger) uspecifikke lænderygsmerter, som har psykosociale risikofaktorer for kronificering, bør tilbydes kognitiv adfærdsterapi (CBT), der er skræddersyet til deres individuelle risikoprofil (6). Det er bedst, at CBT og progressiv muskelafspænding introduceres, efter at patienten er blevet vurderet i et tværfagligt, multimodalt behandlingsprogram. Der kan anvendes forebyggende rygøvelser, teknikker inden for manuel medicin og afslapningsteknikker (anbefaling af grad B), hvis de ovennævnte førstelinjebehandlinger er ineffektive.
Målet med farmakoterapi for lænderygsmerter er at sætte patienterne i stand til at fortsætte eller genoptage deres normale daglige aktiviteter (tabel 3).
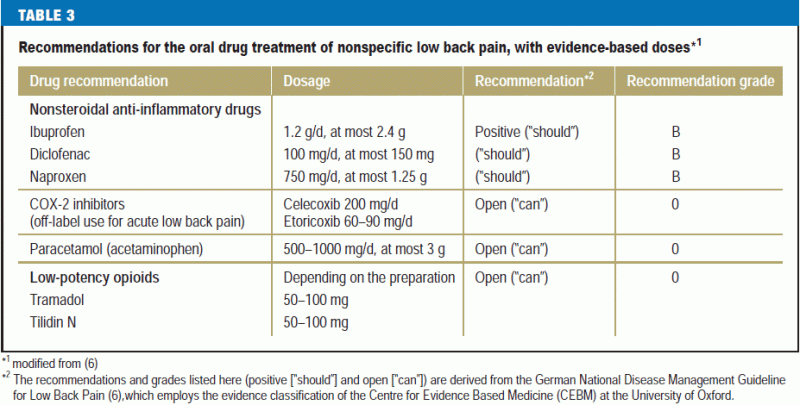
Paracetamol (acetaminophen) betragtes som et valgfrit lægemiddel i betragtning af dets tvivlsomme effekt og utilstrækkeligt anerkendte bivirkninger (e15, e16, 23). I stedet anbefales de traditionelle ikke-steroide antiinflammatoriske lægemidler (t-NSAID’er) med overholdelse af de anbefalede doser og overvågning af bivirkninger (tabel 3). Generelt bør ethvert smertestillende lægemiddel mod lænderygsmerter gives i den laveste effektive dosis i den kortest mulige periode (6). Parenteral indgift af NSAID’er eller COX-2-hæmmere anbefales ikke på grund af deres bivirkninger og uprøvede effekt (6). Metamizol betragtes som et reserveanalgetikum i lyset af de aktuelle data, især med hensyn til bivirkninger (6). COX-2-hæmmere kan anvendes til behandling af akutte, uspecifikke rygsmerter (så længe de relevante advarsler tages i betragtning), hvis de traditionelle NSAID’er er kontraindiceret eller dårligt tolereret (6). Flupirtin har yderligere muskelafslappende egenskaber, men i lyset af den nuværende dokumentation, især vedrørende bivirkninger, bør det kun gives til behandling af akutte smerter i højst to uger med ugentlig kontrol af leverfunktionen (e17). Der foreligger utilstrækkelig evidens til at bedømme andre muskelafslappende midler, f.eks. methocarbamol, til systemisk behandling af smertefulde muskelspændinger (6). Hvis de anbefalede smertestillende lægemidler (og især NSAID’er) er ineffektive eller dårligt tolereres, kan patienter med uspecifikke lænderygsmerter gives lavpotente opioider som tramadol eller tilidin med tæt klinisk opfølgning (6). Invasive behandlinger og kirurgi anbefales ikke (6).
Akutte, specifikke lænderygsmerter
Patienter med neurologiske fund som muskelsvaghed, nedsat følesans i de nedre lemmer og blære- eller tarmforstyrrelser bør gennemgå en neurologisk undersøgelse, herunder test af følesans, muskelstyrke (på den 5-punkts MRC-skala), intrinsiske muskelreflekser og nerveudvidelsestestest.
Elektrofysiologisk testning er indiceret, hvis patientens smerter er uklare eller vanskelige at klassificere, eller hvis de tilsyneladende er af perifer oprindelse. Elektromyografi (EMG) er unødvendig, hvis de kliniske og radiologiske fund er helt samstemmende.
En oversigt over differentialdiagnosen og behandlingen af specifikke lænderygsmerter for patienter, der har brug for øjeblikkelig lægehjælp, findes i eTabel 3, og en tilsvarende tabel for patienter med ikke akutte problemer findes i eTabel 4.
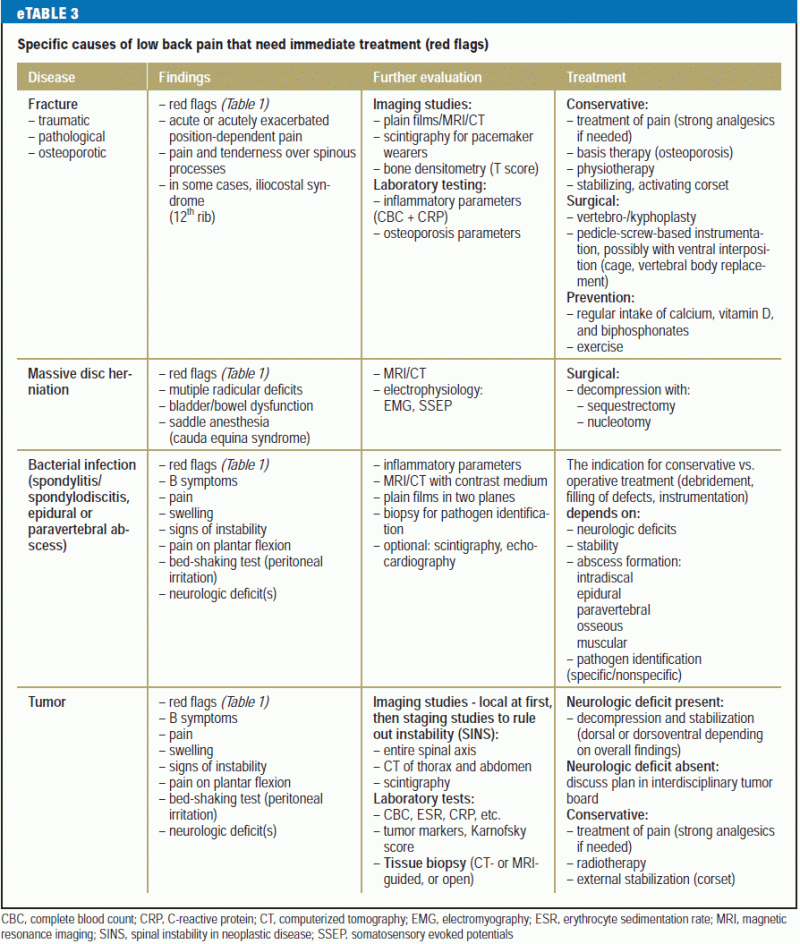
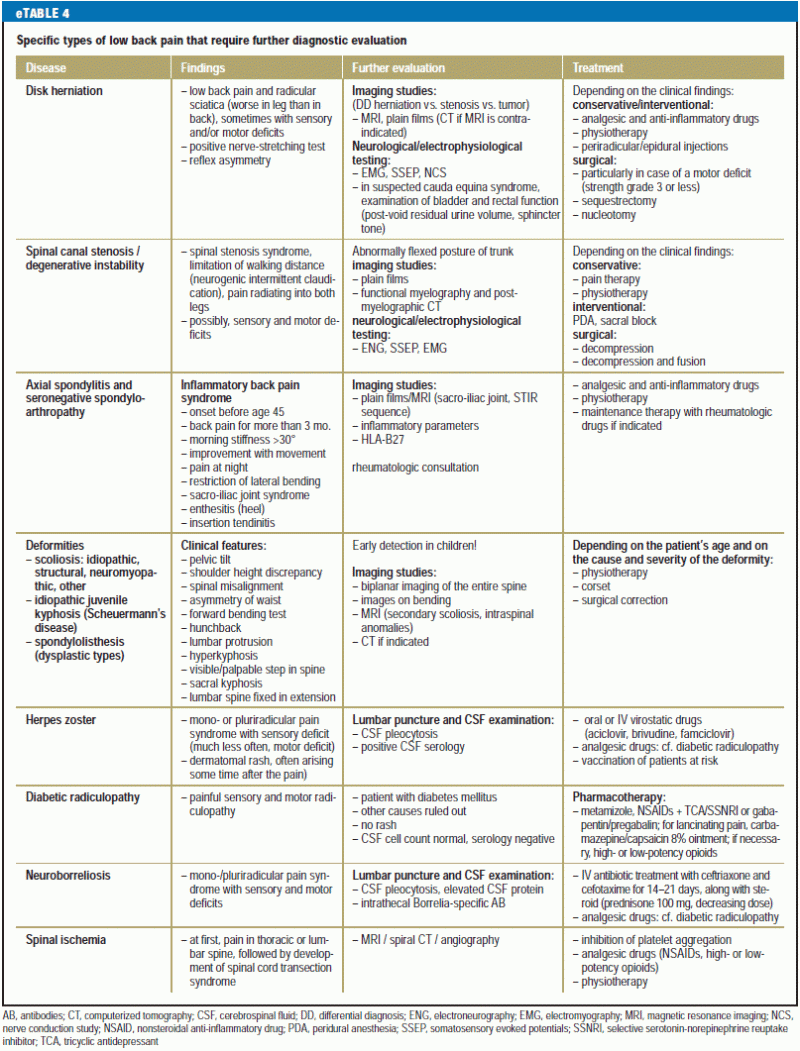
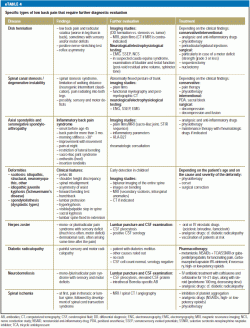
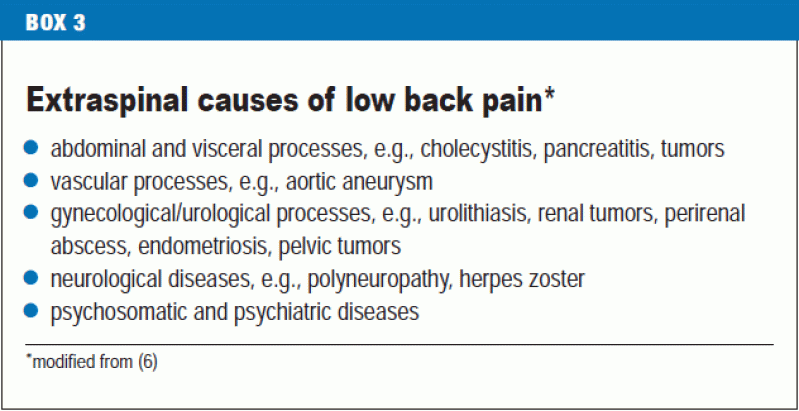
Hvirvellegemerne er generelt overvurderet som kilde til lænderygsmerter. Smerter af ekstravertebral oprindelse, der stammer fra naboorganer snarere end fra den knoglede rygsøjle eller de tilknyttede muskler, diskusskiver og ligamenter (boks 3), skønnes at udgøre mindst 2 % af de tilfælde af lænderygsmerter, der ses i primærsektoren (10), og bør derfor altid holdes for øje (6).

Billedundersøgelser
Disse bør kun ordineres på strenge indikationer på grund af deres mulige bivirkninger og faren for overdiagnosticering, der fører til kronificering. Billeddannelse er nødvendig, hvis der er røde flag (5). Den kliniske mistanke om en fraktur, infektion eller radikulopati er en indikation for MRT frem for CT, da MRT er mere følsom end CT for disse tilstande og i modsætning til CT ikke udsætter patienten for ioniserende stråling (5). Dette gælder også for frakturer, hvis præcise lokalitet, type og alder (osteoporotisk fraktur) er af klinisk betydning. Desuden giver dynamiske røntgenbilleder, der er fremstillet, efter at akutte traumatiske ændringer er blevet udelukket, mulighed for at vurdere rygsøjlen i bevægelse. Valget af billeddiagnostisk undersøgelse kan også påvirkes af den lokale tilgængelighed og prisen (6). Der er ikke behov for billeddiagnostik ved den indledende vurdering af akutte lænderygsmerter, hvis der ikke er nogen træk i anamnesen eller den fysiske undersøgelse, der tyder på en specifik årsag (24). Hvis smerterne forværres akut, eller hvis de fortsætter og forbliver uhåndterbare i seks uger eller mere, er en billeddiagnostisk undersøgelse indiceret (6).
Alle billeddiagnostiske undersøgelser bør læses af en radiolog, og den ordinerende læge bør drøfte resultaterne med patienten. Disse fund bør korreleres rationelt med resultaterne af anamnese og fysisk undersøgelse.
Laboratorieundersøgelser
Der bør ikke indhentes laboratorieundersøgelser, undtagen for at evaluere specifikke sygdomsenheder, der mistænkes på baggrund af anamnese og fysisk undersøgelse. Supplerende laboratorieundersøgelser er nødvendige, hvis der er klinisk bevis for, at smerterne har en specifik årsag.
Specielle aspekter af nogle få vigtige specifikke tilstande vil blive diskuteret i det følgende.
Lumbal diskusprolaps
Den kliniske erkendelse af neurologiske underskud (hvis nogen er til stede) er hjørnestenen i diagnosen og behandlingen af lumbale diskusprolaps (boks 1).
I de fleste tilfælde af diskusprolaps aftager smerterne spontant inden for seks uger. Yderligere diagnostiske undersøgelser er indiceret, hvis smerterne fortsætter, eller hvis der opstår neurologiske underskud (eTabel 3). L5- og S1-nerverødderne er de mest almindeligt berørte (i mere end 80 % af tilfældene) som følge af diskusprolaps i L4/5- og L5/S1-skiverne (25).
Radikulære smerter med ikke mere end let svaghed behandles generelt på samme måde som smerter af ikke-radikulær oprindelse, hovedsagelig med antiinflammatoriske lægemidler, men undertiden også med lægemidler specifikt rettet mod neuropatiske smerter, såsom tricykliske antidepressiva; evidensgrundlaget er inkonsekvent (26, 27). Patienterne bør mobiliseres så hurtigt som muligt med aktiv fysioterapi, og de bør vende tilbage til arbejdet så hurtigt som muligt, samtidig med at de får tilstrækkelig smertestillende medicin, som regel NSAID’er, men undertiden også opioider på kort sigt. Der er ingen evidens for at støtte brugen af orale steroidkontakter (27).
Hvis smerterne fortsætter trods behandling, og der opstår neurologiske underskud, kan periradikulære injektioner lindre smerterne og fremme fysisk aktivitet (28, 30). Epidurale steroidinjektioner giver lindring på kort til mellemlangt sigt (e18). Transforaminale epidurale teknikker er overlegne i forhold til periradikulære injektioner (29).
Hvis alvorlige radikulære symptomer vedvarer trods passende, intensiv konservativ behandling i seks uger eller mere med samstemmende kliniske og radiologiske fund, kan operation overvejes. Operation er entydigt indiceret i tilfælde af cauda equina syndrom med akut paraparese og i tilfælde af akutte eller progredierende alvorlige motoriske underskud som følge af nerve rodkompression (styrke 3 eller mindre på MRC-skalaen) (25). De vigtigste manifestationer af cauda equina syndrom er urinretention og et sensorisk underskud af varierende omfang i de nedre lumbale og sakrale dermatomer (“saddle anesthesia”), som kan være ledsaget af kraftige radikulære smerter og let svaghed i benene.
Der er ingen signifikant forskel mellem langtidsresultaterne for patienter, der behandles konservativt og kirurgisk, med hensyn til symptomer og funktionsnedsættelse (29), men kirurgi medfører hurtigere helbredelse (e19, 30).
Tumorer
Spinal tumorer manifesterer sig normalt først med uspecifikke smerter og senere med generelle funktionsnedsættelser (e20). En egentlig hævelse ses kun i 16 % af tilfældene (e21). Langt de fleste rygmarvstumorer (96 %) er metastaser (e22). De resterende 4% består af primære benigne og maligne tumorer og såkaldte “tumorlignende læsioner” (e22, 31).
Alle kliniske mistanker om en rygmarvstumor bør foranledige yderligere diagnostiske undersøgelser (e23, e24). Plainfilm, selv om de er en del af den diagnostiske standardundersøgelse, afslører kun osteolytiske processer, når mindst 30-50 % af knoglesubstansen er tabt (e25). MRI er den nuværende guldstandard for diagnostisk screening for rygmarvstumorer (31) (eTabel 3). Diagnosen og behandlingen af patienter med rygmarvstumorer bør drøftes i et tværfagligt tumorboard.
Infektioner
Bakterielle infektioner i det aksiale skelet kan opstå ved kontinuitet, ved hæmatogen spredning fra en ekstraspinal infektion eller iatrogent ved kontaminering under et invasivt indgreb (e26). De forårsager typisk uspecifikke smerter, der fortsætter, når patienten er i hvile (f.eks. i sengen om natten).
Den akutte fase af discitis/spondylodiscitis har uspecifikke manifestationer og er derfor let fejlfortolkbar. Denne entitet er sjælden med en incidens på kun 0,4-2,4 tilfælde pr. 100.000 personer pr. år. De radiologisk synlige forandringer opstår sent i forløbet, og andelen af falsk-negative kulturer kan være så høj som 30 % (32). Uspecifik spondylodiscitis udgør 2-7 % af alle tilfælde af osteomyelitis og er den mest almindelige infektiøse enhed; de fleste tilfælde af uspecifik spondylodiscitis er i lænden (e27). Denne tilstand har to incidenspeaks, et i den tidlige barndom og et andet mellem 50 og 60 år.
På film kan man ikke se ødelæggelse af de øvre og nedre vertebrale endeplader før flere uger efter spondylodiscitis’ udbrud.
MRI kan anvendes til at diagnosticere denne enhed med høj sensitivitet (96-100%) og specificitet (92%); da den afslører blødvævsprocesser, kan den påvise discitis såvel som de tidlige stadier af spondylodiscitis (33). CT er et alternativ (e28). Scintigrafi kan bruges til at søge efter den primære infektionskilde.
Det mest almindelige patogen er Staphylococcus aureus, der tegner sig for 42-84 % af tilfældene, efterfulgt af gramnegative bakterier (4-30 %) og streptokokker/enterokokker (5-30 %) (33). Der findes ikke et enkelt, ensartet behandlingskoncept for spondylodiscitis. En vellykket konservativ behandling er baseret på antibiotikaindgift og sengeleje, indtil de inflammatoriske parametre vender tilbage til normalområdet, efterfulgt af ekstern immobilisering i et korset. Der mangler evidens på højt niveau for denne behandlingsform (33).
Kirurgisk behandling omfatter grundig debridering af det inficerede område, intern immobilisering af de inficerede rygsegmenter med dorsal og undertiden ventral instrumentering samt langvarig antibiotikaindgift (34, 35).
Frakturer
Rygsøjlen kan blive skadet ved en traumatisk hændelse med massiv kraft med deraf følgende lændesmerter, men rygmarvsfrakturer opstår ofte spontant eller efter relativt lette traumer, som regel på grund af osteoporose. Forekomsten af radiologisk påviselige frakturer hos 55-79-årige kvinder er 1 % om året; hos mænd i samme aldersgruppe er den 0,6 % om året (36). En kvinde over 50 år har en chance på over 60 % for at få en osteoporotisk fraktur (e29).
Plainfilm spiller stadig en vigtig rolle i forbindelse med diagnosticering og opfølgende observation. MRI (STIR-sekvens) er den foretrukne metode til at vurdere alderen af en fraktur, hvilket er en vigtig overvejelse i forbindelse med indikationerne for behandling (eTabel 3).
I henhold til de nuværende retningslinjer bør osteoporotiske frakturer i rygsøjlen, der ikke forårsager spinal instabilitet eller neurologiske underskud, behandles konservativt i første omgang (36). Progressivt sammenfald af vertebralkroppen og/eller svære, vedvarende smerter kan være en indikation for kirurgiske foranstaltninger såsom cementaugmentering (vertebroplastik, kyphoplastik) og spinal reorientering med intravertebralt vægtbærende protesemateriale (e30). 10-30 % af patienter med en første osteoporotisk fraktur vil få en anden (37); en korrekt behandling omfatter således ikke kun behandling af frakturen, men også en passende diagnose og behandling af osteoporose (en systemisk sygdom) i overensstemmelse med gældende retningslinjer for at forebygge yderligere frakturer.
En algoritme til behandling af akutte lænderygsmerter
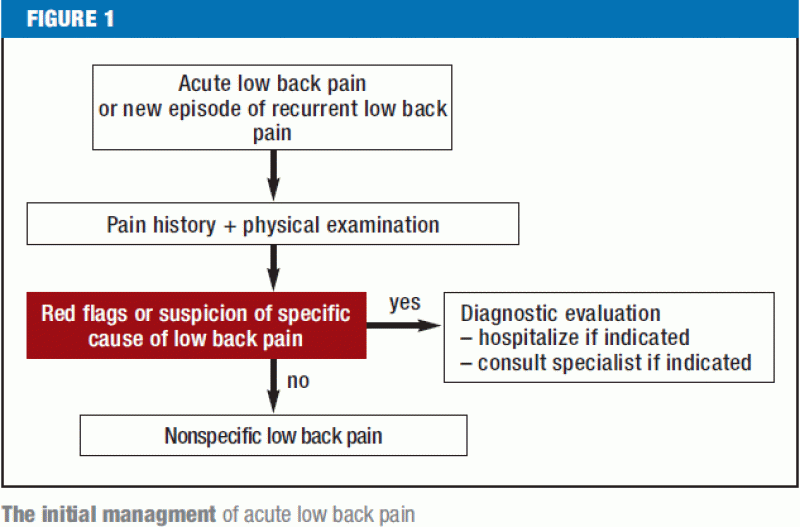
Røde flag (Figur 1) bør straks foranledige yderligere diagnostisk udredning og om nødvendigt overførsel til et center, hvor der kan foretages rygkirurgi. Patienter med rygsmerter af en hvilken som helst specifik type bør henvises til den/de relevante specialist(er). Hvis en omhyggelig anamnese og en grundig fysisk undersøgelse ikke afslører nogen røde flag eller tydelige patho-anatomiske fund, er der ikke umiddelbart indikation for yderligere supplerende diagnostiske undersøgelser eller invasiv behandling (figur 2). Hvis der er psykosociale risikofaktorer for kronificering af lænderygsmerter (gule flag), og især hvis smerterne er vedvarende, bør patienten underkastes en tværfaglig vurdering fire til seks uger efter smerternes opståen for at vurdere indikationen for et multimodalt behandlingsprogram; dette skyldes, at de betalende myndigheder i Tyskland nu generelt kræver en erklæring fra den behandlende læge, så snart patienten har været ude af stand til at arbejde i fire uger på grund af rygsmerter. De resterende patienter uden røde eller gule flag bør informeres og rådgives udførligt i overensstemmelse med de gældende retningslinjer og bør gives smertestillende medicin efter behov (figur 2). Hvis lænderygsmerter fortsætter på trods af seks ugers behandling i overensstemmelse med retningslinjerne, bør patienten gennemgå en omfattende tværfaglig evaluering (38) for at afgøre, om behandlingen skal fortsætte i de nuværende rammer, eller om patienten i stedet skal gennemgå et tværfagligt multimodalt smertebehandlingsprogram, enten på indlagt eller ambulant basis, efterfulgt af en afsluttende vurdering og en officiel udtalelse om prognose, videre behandling og arbejdsevne (39).
Interessekonflikterklæring
Prof. Casser har fungeret som betalt konsulent for TEVA, Mucos Pharma, Grünenthal og Janssen og er blevet betalt for forberedelse af arrangementer til medicinsk videreuddannelse af Pfizer, TEVA, Grünenthal, Recordati og Mundipharma.
Dr. Seddigh har modtaget refusion af gebyrer for deltagelse i møder fra Grünenthal og er blevet betalt for forberedelse af videnskabelige møder af Lilly.
Prof. Rauschmann er blevet betalt for forberedelse af arrangementer til medicinsk efteruddannelse af Aesculap, biomet depuy, Medacta, AAP, Spontec og Paradigmen Spike.
Manuskript indsendt den 20. oktober 2014, revideret version accepteret den
1. februar 2016.
Oversat fra det originale tysk af Ethan Taub, M.D.
Korresponderende forfatter
Prof. dr. med. Hans-Raimund Casser
Spezielle Schmerztherapie
DRK Schmerz-Zentrum Mainz
Auf der Steig 16
55131 Mainz, Tyskland
[email protected]
@Supplementary material
For eReferences please see:
www.aerzteblatt-international.de/ref1316
eTabeller:
www.aerzteblatt-international.de/16m0223