Abstract
Antecedentes
Los trastornos de la articulación temporomandibular (ATM) están infradiagnosticados en pacientes pediátricos, y la luxación infantil de la ATM es una afección muy rara. La luxación en las primeras etapas de la vida puede causar problemas esqueléticos, como la retrognatia, si no se trata durante mucho tiempo. Es bien sabido que la retrognatia grave es una de las causas más comunes de los trastornos respiratorios del sueño (SDB).
Presentación clínica
Los autores informan de un caso de luxación infantil de la ATM con retrognatia secundaria asociada a SDB, en el que se eligió la osteotomía de rama vertical intraoral (IVSRO) en lugar de la osteotomía de rama vertical intraoral y la osteotomía de rama sagital dividida para la corrección quirúrgica.
Conclusión
La IVSRO es una técnica de osteotomía eficaz para corregir las deformidades esqueletofaciales, especialmente en los casos asociados a trastornos de la ATM.
Palabras clave
Trastornos de la articulación temporomandibular, retrognatia, ronquido, osteotomía de la rama verticosagital intraoral, oscilometría
Introducción
Los trastornos de la articulación temporomandibular (ATM) están infradiagnosticados en los pacientes pediátricos, y la luxación infantil de la ATM es una condición muy rara . La luxación en las primeras etapas de la vida puede causar problemas esqueletofaciales, y puede dar lugar a una retrognatia grave si se deja sin tratar durante mucho tiempo.
La corrección de la retrognatia es siempre más difícil técnicamente que la corrección de las deformidades prognáticas porque hay un material óseo mínimo con el que realizar la osteotomía, y puede no haber una cantidad adecuada de tejido blando para cubrir la mandíbula alargada quirúrgicamente, especialmente en los casos de micrognatia . En 1992, Choung introdujo un método alternativo para la cirugía ortognática, la osteotomía de rama vertical-sagital intraoral (IVSRO). Este método incluye las características beneficiosas tanto de la osteotomía sagital de rama dividida (SSRO) como de la osteotomía intraoral de rama vertical (IVRO); sin embargo, pocos informes de casos han descrito el tratamiento del avance mandibular con IVSRO en pacientes con maloclusión grave de clase II.
Es bien sabido que la retrognacia severa es una característica craneofacial común de los trastornos respiratorios del sueño (SDB), como los ronquidos fuertes y habituales y la apnea o hipopnea obstructiva del sueño, y este artículo presenta un caso en el que se eligió la IVSRO en lugar de la IVRO y la SSRO para corregir la retrognacia mandibular con SDB secundario a la luxación bilateral de la ATM infantil.
Presentación del caso
Un varón de 12 años acudió a nuestra consulta externa con una queja de ronquidos fuertes y habituales, y tenía un historial de episodios de apnea nocturna. También estaba preocupado porque tenía una mandíbula pequeña. No tenía antecedentes de traumatismo ni síntomas o signos de inflamación de la ATM. Los exámenes clínicos y radiográficos mostraron una maloclusión de clase II con TTM, ya que hay chasquidos y crepitaciones, y dolor en la ATM y el músculo masticatorio durante la apertura de la boca. Las radiografías panorámicas y la tomografía computarizada (TC) de la ATM permitieron sospechar una luxación bilateral de la ATM. Se tomó la decisión de esperar y ver hasta que el paciente tuviera 18 años y su mandíbula estuviera completamente madura. Cuando tenía 18 años, los exámenes clínicos y radiográficos mostraron retrognacia mandibular con un overjet anterior de unos 10 mm, y una mandíbula retruida (SNB de 65°) y una luxación bilateral de la ATM fueron evidentes en las radiografías panorámicas y en la TC de la ATM (Figura 1 y Figura 2). Antes de la intervención quirúrgica, los autores evaluaron el calibre de las vías respiratorias del paciente mediante radiografía cefalométrica y evaluaron su resistencia a las vías respiratorias mediante oscilometría de impulsos (IOS). La saturación arterial de oxígeno (SpO2) se monitorizó de forma continua con un pulsioxímetro durante la noche (Tabla 1).
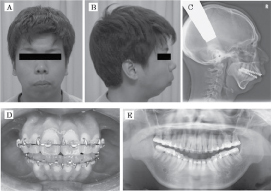 Figura 1: Vistas inicial frontal (A) y lateral (B) radiografía cefalométrica lateral inicial (C), oclusión inicial (D) y radiografía panorámica inicial (E). Ver Figura 1
Figura 1: Vistas inicial frontal (A) y lateral (B) radiografía cefalométrica lateral inicial (C), oclusión inicial (D) y radiografía panorámica inicial (E). Ver Figura 1
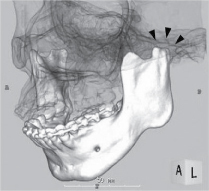 Figura 2: Radiografía de TC que muestra la subluxación de la ATM. Ver Figura 2
Figura 2: Radiografía de TC que muestra la subluxación de la ATM. Ver Figura 2
Tabla 1: Datos demográficos, estudio del sueño, IOS y calibre de la vía aérea faríngea antes y después de la cirugía. Ver Tabla 1
El procedimiento quirúrgico planificado consistía en avanzar la mandíbula 6 mm en el lado derecho y 8 mm en el lado izquierdo, combinado con un avance medio del punto mandibular de unos 7 mm. Los autores decidieron que la técnica más adecuada era la IVSRO para evitar la aplicación de fuerzas de compresión en la ATM. Se realizó la IVSRO, seguida de una fijación maxilomandibular esquelética durante 2 semanas. Después se inició la terapia elástica y se mantuvieron los elásticos de entrenamiento durante 2 meses. El procedimiento obtuvo buenos resultados, es decir, se eliminaron los ronquidos y el SDB del paciente sin causar complicaciones neurológicas. Una radiografía cefalométrica postoperatoria mostró un ensanchamiento de la vía aérea faríngea y una reducción de la resistencia de la vía aérea en el IOS y del grado de desaturación nocturna de oxígeno a los 2 meses de la intervención (Figura 3 y Tabla 1). El paciente ha sido seguido durante 2 años y el procedimiento parece haber sido un éxito.
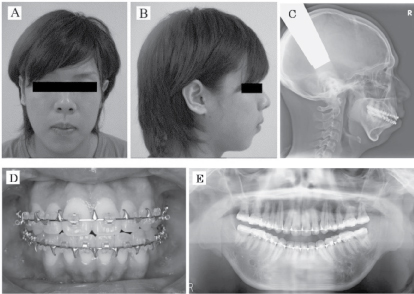 Figura 3: Vistas frontales (A) y laterales (B) finales, radiografía cefalométrica lateral final (C), oclusión final (D) y radiografía panorámica final (E). Ver Figura 3
Figura 3: Vistas frontales (A) y laterales (B) finales, radiografía cefalométrica lateral final (C), oclusión final (D) y radiografía panorámica final (E). Ver Figura 3
Discusión
La proximidad de la ATM a otras estructuras anatómicas hace que el diagnóstico de los TTM sea un reto, ya que es difícil precisar el origen de las molestias. La luxación suele definirse como una dislocación parcial autorreductora de una articulación debida a una sobreextensión traumática. Cuando se refiere a la ATM, esta definición implica que el cóndilo pasa por delante de la eminencia articular durante la apertura de la mandíbula. La luxación de la ATM, que es un complejo asintomático más que una enfermedad, es el resultado de unos ligamentos anormalmente sueltos. En el esqueleto facial en crecimiento, se propone que la luxación bilateral infantil, ya sea congénita o adquirida (por ejemplo, un traumatismo importante antes de los 5 años, que es una etapa temprana de la vida que la mayoría de las personas no recuerdan) retrasa o detiene el crecimiento condilar, lo que da lugar a unas dimensiones verticales más cortas en los segmentos mandibulares proximales y, en última instancia, a una deficiencia mandibular debido a la degeneración bilateral de la ATM. Se ha descubierto que la degeneración de la ATM se produce a partir de los 7 años de edad, lo que provoca la detención o regresión de los segmentos mandibulares proximales, y los pacientes que padecen esta afección desarrollan una mordida abierta anterior progresiva y problemas esqueléticos, como la retrognatia o la asimetría mandibular.
El SDB se asocia a una serie de afecciones que provocan el estrechamiento de las vías respiratorias superiores, y se planteó la hipótesis de que el estrechamiento de las vías respiratorias superiores puede producirse en pacientes en los que se desarrolla la retrognatia tras la destrucción de la ATM. Como el paciente del presente caso se quejaba de SDB, los autores decidieron evaluar la permeabilidad de sus vías respiratorias faríngeas mediante una radiografía cefalométrica y también evaluaron la resistencia de sus vías respiratorias funcionalmente mediante el IOS. La IOS emplea una oscilación de presión de baja amplitud superpuesta a la respiración tranquila para medir la impedancia del sistema respiratorio, y ha comenzado a utilizarse para evaluar la obstrucción de las vías respiratorias en pacientes con SDB en los últimos años. En la IOS, la resistencia respiratoria observada a 5 y 20 Hz (R5 y R20) se utiliza como índice de la resistencia total y central de las vías respiratorias, respectivamente, y el aumento de la resistencia de las vías respiratorias superiores medido por la IOS se asocia con una mayor susceptibilidad al estrechamiento y colapso de las vías respiratorias. Está bien apoyado teóricamente y tiene la ventaja de ser cómodo, no invasivo y de requerir una cooperación mínima por parte del paciente. En este caso, la IOS se realizó con seguridad poco después de la cirugía, lo que reveló que la resistencia de la vía aérea del paciente había disminuido significativamente. Este cambio se produjo en asociación con un ensanchamiento de la vía aérea faríngea y la desaparición de los ronquidos.
SSRO e IVRO son las principales técnicas utilizadas para tratar las deformidades mandibulares. La IVRO presenta una serie de ventajas en comparación con la SSRO, por ejemplo, se asocia a una menor incidencia de daños en el nervio alveolar inferior y a un menor tiempo de operación, y produce una relación favorable entre el cóndilo y el disco articular . La característica más ventajosa de la IVRO es su efecto de condilectomía, por el que el reposicionamiento antero-inferior del cóndilo produce un aumento del volumen del espacio articular, una mejora de la relación disco-cóndilo articular y una reducción de la carga en la fosa glenoidea. Estos efectos pueden aliviar los síntomas de la ATM. Así pues, la IVRO es una técnica excelente para tratar los síntomas de la ATM en pacientes con prognatismo mandibular. Sin embargo, es difícil de aplicar al avance mandibular, probablemente debido a la pequeña área de contacto entre las superficies de los segmentos proximal y distal. En 1992, Choung introdujo un método alternativo para la cirugía ortognática, la IVSRO, que incluye las características beneficiosas tanto de la SSRO como de la IVRO; sin embargo, son pocos los informes de casos que describen el tratamiento del avance mandibular con IVSRO en pacientes con maloclusión grave de clase II . Recientemente, los autores han obtenido resultados satisfactorios utilizando IVSRO. Fujimura, et al. concluyeron que la IVSRO es potencialmente tan útil como la IVRO para el tratamiento de pacientes con deformidad mandibular y que la IVSRO puede utilizarse de forma selectiva en casos en los que la IVRO está contraindicada, como los que implican avance mandibular, retroceso de > 10 mm o rotación horizontal y/o vertical (rotación en sentido contrario a las agujas del reloj) del segmento distal. Los autores optaron por realizar el avance mediante IVSRO en el presente caso, ya que consideraron que era la técnica ideal para tratar a pacientes con deficiencias mandibulares asociadas a TTM, ya que implica una osteotomía que no requiere una fijación rígida del cóndilo. La IVSRO se realizó según el método de Fujimura, et al. . De forma similar a la IVRO, se expuso la cara lateral desde la muesca sigmoidea hasta la muesca antegonal. Se colocaron retractores de Bauer en las escotaduras sigmoidea y antegonial. El tendón del temporal se separó en su mayor parte de la apófisis coronoides. La cara lateral de la apófisis subcoronoides se redujo hasta que se pudo identificar la escotadura sigmoidea (figura 4A, flecha), momento en el que la cara lateral de la apófisis coronoides se ensanchó o amplió. Para evitar la lesión del nervio alveolar inferior y la arteria maxilar, el aspecto medial de la rama también se expuso cuidadosamente desde la región de la escotadura sigmoidea hasta la língula y el borde posterior de la rama, de forma similar al proceso para la OPSR, y se insertó un retractor entre el tejido blando y el aspecto medial de la rama. Se estableció una línea de corticotomía desde la muesca sigmoidea media o ligeramente anterior a ella, extendiéndose hasta la muesca antegonal. Se realizó un corte de espesor total de la escotadura sigmoidea con una fresa de fisura o una sierra oscilante a lo largo de la línea de corticotomía en sentido inferior hasta que quedó expuesta la médula ósea (figura 4B). El operador confirmó que la punta de la fresa o de la sierra cortaba el hueso cortical medial viendo desde la cara medial de la rama. La decorticación en forma de cuña de la cara lateral de la rama desde la muesca sigmoidea hasta la muesca antegonal se realizó utilizando una barra de fisura plana (de forma cilíndrica) paralela al plano sagital original, hasta que la médula ósea quedó expuesta (Figura 4C y Figura 4D). Se realizó una osteotomía vertical a lo largo del plano sagital original hasta el borde posterior medial de la rama con un osteótomo (una hoja fina de tipo recto con una anchura de borde de unos 8 mm) (Figura 4E). El hueso esponjoso se dividió cuidadosamente a nivel del foramen. En los pacientes con TTM, el músculo pterigoideo medial y parte de la tuberosidad masetérica deben desprenderse lo máximo posible del segmento proximal, pero en los casos sin TTM, el desprendimiento de la tuberosidad masetérica debe ser mínimo. Tras la osteotomía de la rama bilateral, se separaron las inserciones del músculo pterigoideo medial de los segmentos proximal y distal. El segmento distal podía moverse libremente, y el aspecto interno del segmento proximal se superponía al segmento distal decorticado (Figura 4F). En este caso no se realizó una fijación rígida del fragmento. En su lugar, se aplicó una fijación maxilomandibular (FMM) con alambres antes de la sutura, y los alambres se mantuvieron durante 15 días en el postoperatorio. El periodo de FMM fue similar al de los estudios publicados anteriormente, pero el aumento de la superficie de contacto entre los segmentos de la osteotomía permitió una mejor cicatrización ósea. En este caso se utilizó una férula interoclusal, ya que en la institución de los autores se considera que las férulas interoclusales proporcionan una oclusión más equilibrada y así mejoran el resultado final. Fujimura, et al. describieron el uso de férulas en todos sus pacientes, mientras que Júnior, et al. informaron de que en su institución las férulas interoclusales sólo se utilizan en los casos en los que no se puede evitar el contacto prematuro antes de la cirugía o en los casos que implican una cirugía maxilar segmentaria.
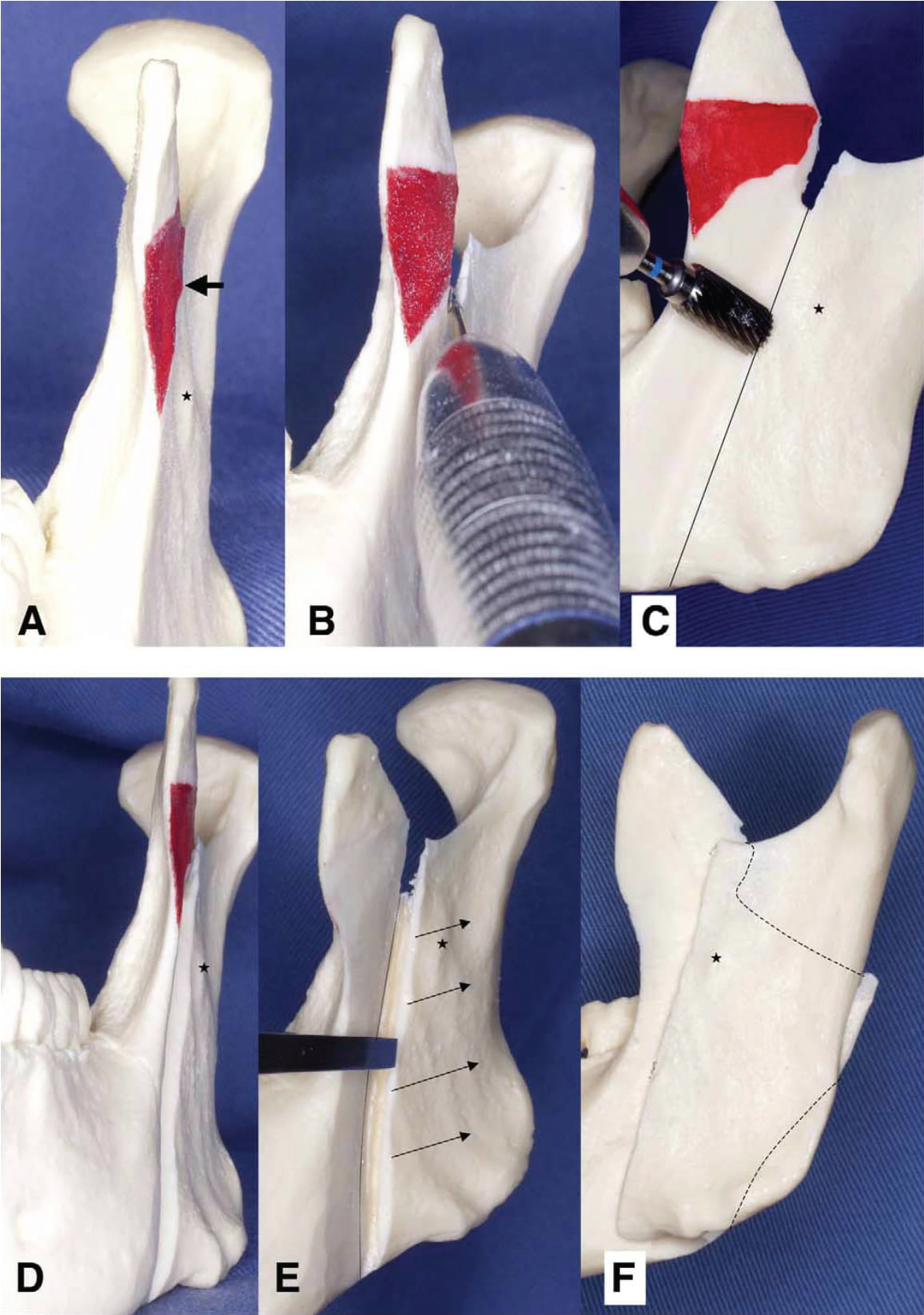 Figura 4: Procedimiento quirúrgico de la osteotomía intraoral de la rama verticosagital utilizando un modelo mandibular.
Figura 4: Procedimiento quirúrgico de la osteotomía intraoral de la rama verticosagital utilizando un modelo mandibular.
(A) Se redujo el aspecto lateral de la apófisis subcoronoides hasta que se pudo identificar la muesca sigmoidea (flecha); (B) Se realizó un corte de espesor total de la muesca sigmoidea con una fresa de fisura o una sierra oscilante a lo largo de la línea decortical inferiormente hasta donde quedó expuesta la médula ósea (unos 10 mm); (C, D) La decorticación en forma de cuña de la cara lateral de la rama desde la muesca sigmoidea hasta la muesca antegonial utilizando una barra de fisura plana (de forma cilíndrica) se realizó paralelamente al plano sagital original, hasta que la médula ósea quedó expuesta; (E) Se realizó una osteotomía vertical con un osteótomo hasta el borde posterior medial de la rama; (F) Tras la osteotomía de la rama bilateral, el segmento distal pudo moverse libremente y se superpuso al segmento proximal. Los asteriscos indican la prominencia antilingual. Fujimura, et al. IVSRO in Skeletal Deformity Patients With TMD. J Oral Maxillofac Surg 2004. Ver Figura 4
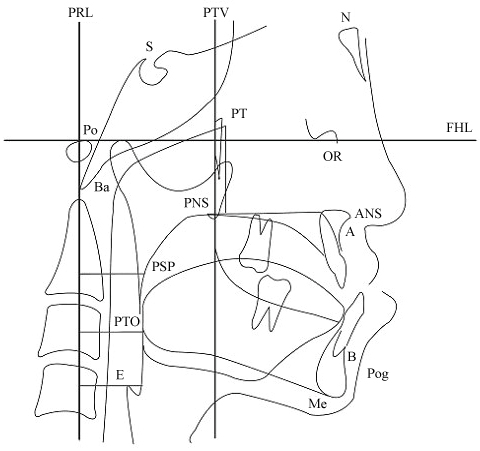 Figura 5: Puntos de referencia y líneas utilizadas en la cefalometría.
Figura 5: Puntos de referencia y líneas utilizadas en la cefalometría.
Mediciones de la morfología faríngea: 1. Distancia PRL-PSP; 2. Distancia PRL-PTO; y 3. PRL-E (la distancia horizontal entre PRL y la pared frontal de la vía aérea faríngea que pasa por E). Puntos de referencia cefalométricos: N: Nasion; S: Sella; OR: Orbitale; Po: Porion; ANS: Espina nasal anterior; PNS: Espina nasal posterior; Pog: Pogonion; Ba: Basion; Me: Menton; A: Punto A (el punto anterior más profundo en la concavidad del maxilar anterior); B: Punto B (el punto anterior más profundo en la concavidad de la mandíbula anterior); PSP: El punto más posterior del paladar blando; PTO: El punto que cruza el borde mandibular inferior en la zona posterior de la lengua; E: El punto más superior de la epiglotis; FHL: Línea horizontal de Frankfort (la línea entre el porión y el orbital); PTV: La línea perpendicular a la línea horizontal de Frankfort que pasa por el pterigoideo; y PRL: La línea perpendicular a la línea horizontal de Frankfort que pasa por el porion. Ver Figura 5
Hashami, et al. informaron de que la tasa global de complicaciones de la IVSRO es del 11%, con lesiones del nervio alveolar inferior (IAN) en el 3,8% de los casos. Hashami, et al. encontraron complicaciones similares a las reportadas por Júnior, et al. , incluyendo malas fisuras y hemorragias; sin embargo, no reportaron ninguna lesión del NIA. En el presente caso no hubo complicaciones.
Conclusión
El IOS es una herramienta útil, no invasiva y sencilla que puede utilizarse para estimar de forma sensible la resistencia de las vías respiratorias antes y después de la cirugía ortognática. Además, la IVSRO presenta una baja tasa de morbilidad y es una técnica de osteotomía versátil y eficiente con una baja tasa de complicaciones. Esta técnica de osteotomía debería tenerse en cuenta al tratar las deformidades esqueléticas, incluido el avance y el retroceso mandibular, especialmente en los casos relacionados con los TTM.
Declaración de divulgación
Los autores declaran que no existen conflictos de intereses en relación con la publicación de este artículo. Los autores son los únicos responsables del contenido y la redacción del artículo. Además, los autores no tienen intereses financieros relacionados con el tema o los materiales discutidos en este manuscrito.
Financiación
Este estudio no contó con la financiación de ninguna organización.
- Kaneyama K, Segami N, Hatta T (2008) Congenital deformities and developmental abnormalities of the mandibular condyle in the temporomandibular joint. Congenit Anom 48: 118-125.
- Pedersen TK, Norholt SE (2011) Tratamiento ortopédico temprano y crecimiento mandibular de niños con anomalías de la articulación temporomandibular. Seminars in Orthodontics 17: 235-245.
- Caldwell J, Hayward J, Lister R (1968) Correction of mandibular retrognathia by vertical L osteotomy: Una nueva técnica. J Oral Surg 26: 259-264.
- Farrell CD, Kent JN (1997) Evaluation of the surgical stability of 20 cases of inverted-L and C osteotomies. J Oral Surg 35: 239-245.
- Choung PH (1992) A new osteotomy for the correction of mandibular prognathism: Técnicas y fundamentos de la osteotomía de rama vertical-sagital intraoral. J Craniomaxillofac Surg 20: 153-162.
- Paesani D, Salas E, Martínez A, Isberg A (1999) Prevalence of temporomandibular joint disk displacement in infants and young children. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 87: 15-19.
- Howard JA (2013) Temporomandibular joint disorders in children. Dent Clin North Am 57: 99-127.
- Yamaguchi M, Niimi A, Ueda T, Takemura M, Matsuoka, et al. (2009) Effect of inhaled corticosteroids on small airways in asthma: Investigación mediante oscilometría de impulsos. Pulm Pharmacol Ther 22: 326-332.
- Cao J, Que C, Wang G, He B (2009) Effect of posture on airway resistance in obstructive sleep apnea-hypopnea syndrome by means of impulse oscillation. Respiration 77: 38-43.
- Bell WH, Yamaguchi Y, Poor MR (1990) Treatment of temporomandibular joint dysfunction by intraoral vertical ramus osteotomy. Int J Adult Orthodon Orthognath Surg 5: 9-27.
- Fujimura K, Segami N, Sato J, Kanayama K, Nishimura M, et al. (2004) Advantages of intraoral verticosagittal ramus osteotomy in skeletofacial deformity patients with temporomandibular joint disorders. J Oral Maxillofac Surg 62: 1246-1252.
- Hashemi HM (2008) Evaluation of intraoral verticosagittal ramus osteotomy for correction of mandibular prognathism: Un estudio de 10 años. J Oral Maxillofac Surg 66: 509-512.
- Júnior SML, Granato R, Marin C, de Souza Maliska MC, Gil JN (2009) Analysis of 40 cases of intraoral verticosagittal ramus osteotomies to treat dentofacial deformities. J Oral Maxillofac Surg 67: 1840-1843.
- Fujimura K, Segami N, Sato J, Kaneyama K, Nishimura M (2005) Comparación de los resultados clínicos de pacientes con sonidos en la articulación temporomandibular con deformidades esqueléticas mandibulares tratados mediante osteotomía de rama verticosagital u osteotomía de rama vertical. Oral Sur Oral Med Oral Pathol Oral Radiol Endod 99: 24-29.
Citación
Dahy KG, Takahashi K, Kiso H, Aihara K, Chin K, et al. (2018) Tratamiento de la retrognatia adquirida secundaria a la luxación de la articulación temporomandibular infantil con osteotomía de rama vertical-sagital intraoral. Int Arch Oral Maxillofac Surg 2:011. doi.org/10.23937/iaoms-2017/1710011