
Para permitir la consideración del riesgo estocástico para la salud, se realizan cálculos para convertir la cantidad física de dosis absorbida en dosis equivalentes y efectivas, cuyos detalles dependen del tipo de radiación y del contexto biológico. Para las aplicaciones en la protección contra la radiación y la evaluación de la dosimetría, la (ICRP) y la Comisión Internacional de Unidades y Medidas de Radiación (ICRU) han publicado recomendaciones y datos que se utilizan para calcularlas.
Unidades de medidaEditar
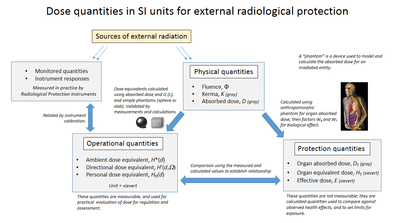
Hay una serie de medidas diferentes de la dosis de radiación, incluyendo la dosis absorbida (D) medida en:
- grises (Gy) energía absorbida por unidad de masa (J-kg-1)
- Dosis equivalente (H) medida en sieverts (Sv)
- Dosis efectiva (E) medida en sieverts
- Kerma (K) medido en grises
- producto de área de dosis (DAP) medido en centímetros grises2
- producto de longitud de dosis (DLP) medido en centímetros grises
- rads una unidad obsoleta de dosis de radiación absorbida, definida como 1 rad = 0.01 Gy = 0,01 J/kg
- Roentgen una unidad de medida heredada para la exposición de rayos X
Cada medida se describe a menudo simplemente como «dosis», lo que puede llevar a confusión. Todavía se utilizan unidades que no son de IS, sobre todo en EE.UU., donde la dosis se suele indicar en rads y el equivalente de dosis en rems. Por definición, 1 Gy = 100 rad y 1 Sv = 100 rem.
La cantidad fundamental es la dosis absorbida (D), que se define como la energía media impartida (dE) por unidad de masa (dm) de material (D = dE/dm) La unidad SI de dosis absorbida es el gris (Gy) definido como un julio por kilogramo. La dosis absorbida, como medida puntual, es adecuada para describir exposiciones localizadas (es decir, de órganos parciales) como la dosis tumoral en radioterapia. Puede utilizarse para estimar el riesgo estocástico siempre que se indique la cantidad y el tipo de tejido afectado. Los niveles de dosis de diagnóstico localizado suelen estar en el rango de 0-50 mGy. A una dosis de 1 miligray (mGy) de radiación fotónica, cada núcleo celular es atravesado por una media de 1 pista de electrones liberados.
Dosis equivalenteEditar
La dosis absorbida necesaria para producir un determinado efecto biológico varía entre los distintos tipos de radiación, como fotones, neutrones o partículas alfa. Esto se tiene en cuenta mediante la dosis equivalente (H), que se define como la dosis media al órgano T por el tipo de radiación R (DT,R), multiplicada por un factor de ponderación WR . Por ejemplo, para la misma dosis absorbida en Gy, las partículas alfa son 20 veces más potentes biológicamente que los rayos X o gamma. La medida de «dosis equivalente» no se promedia en los órganos y ahora sólo se utiliza para las «cantidades operativas». La dosis equivalente está pensada para estimar los riesgos estocásticos de las exposiciones a la radiación. El efecto estocástico se define para la evaluación de la dosis de radiación como la probabilidad de inducción de cáncer y daño genético.
Como la dosis se promedia en todo el órgano, la dosis equivalente rara vez es adecuada para la evaluación de los efectos agudos de la radiación o la dosis tumoral en radioterapia. En el caso de la estimación de los efectos estocásticos, suponiendo una respuesta lineal a la dosis, esta promediación no debería suponer ninguna diferencia, ya que la energía total impartida sigue siendo la misma.
| Radiación | Energía | WR (antes Q) |
|---|---|---|
| rayos X rayos gamma, rayos beta, muones |
1 | |
| neutrones | < 1 MeV | 2.5 + 18,2-e-²/6 |
| 1 MeV – 50 MeV | 5,0 + 17,0-e-²/6 | |
| > 50 MeV | 2,5 + 3.25-e-²/6 | |
| protones, piones cargados | 2 | |
| rayos alfa, Productos de fisión nuclear, núcleos pesados |
20 |
Dosis efectivaEditar
La dosis efectiva es la cantidad de dosis central para la protección radiológica que se utiliza para especificar los límites de exposición a fin de garantizar que la aparición de efectos estocásticos sobre la salud se mantenga por debajo de niveles inaceptables y que se eviten las reacciones tisulares.
Es difícil comparar el riesgo estocástico de exposiciones localizadas de diferentes partes del cuerpo (por ejemplo, una radiografía de tórax comparada con una tomografía computarizada de la cabeza), o comparar exposiciones de la misma parte del cuerpo pero con diferentes patrones de exposición (por ejemplo, una tomografía computarizada cardíaca con una tomografía de medicina nuclear cardíaca). Una forma de evitar este problema es simplemente promediar una dosis localizada en todo el cuerpo. El problema de este enfoque es que el riesgo estocástico de inducción de cáncer varía de un tejido a otro.
La dosis efectiva E está diseñada para tener en cuenta esta variación mediante la aplicación de factores de ponderación específicos para cada tejido (WT). La dosis efectiva proporciona la dosis equivalente en todo el cuerpo que proporciona el mismo riesgo que la exposición localizada. Se define como la suma de las dosis equivalentes a cada órgano (HT), cada una multiplicada por su respectivo factor de ponderación tisular (WT).
Los factores de ponderación son calculados por la Comisión Internacional de Protección Radiológica (ICRP), basándose en el riesgo de inducción de cáncer para cada órgano y ajustados por la letalidad asociada, la calidad de vida y los años de vida perdidos. Los órganos que están alejados del lugar de irradiación sólo recibirán una pequeña dosis equivalente (principalmente debido a la dispersión) y, por lo tanto, contribuyen poco a la dosis efectiva, incluso si el factor de ponderación para ese órgano es alto.
La dosis efectiva se utiliza para estimar los riesgos estocásticos para una persona «de referencia», que es una media de la población. No es adecuada para estimar el riesgo estocástico de las exposiciones médicas individuales y no se utiliza para evaluar los efectos agudos de la radiación.
| Órganos | Factores de ponderación tisular | ||
|---|---|---|---|
| ICRP30(I36) 1979 |
ICRP60(I3) 1991 |
ICRP103(I6) 2008 |
|
| Gónadas | 0.25 | 0,20 | 0,08 |
| Médula ósea roja | 0,12 | 0,12 | 0,12 |
| Colon | – | 0,12 | 0.12 |
| Pulmón | 0.12 | 0.12 | 0.12 |
| Estómago | – | 0.12 | 0.12 |
| Pechos | 0.15 | 0,05 | 0,12 |
| Vejiga | – | 0,05 | 0,04 |
| Hígado | – | 0,05 | 0.04 |
| Esófago | – | 0,05 | 0,04 |
| Tiroides | 0.03 | 0,05 | 0,04 |
| Piel | – | 0.01 | 0,01 |
| Superficie ósea | 0,03 | 0,01 | 0,01 |
| Glándulas salivales | – | 0.01 | |
| Cerebro | – | – | 0,01 |
| Remanente del cuerpo | 0,30 | 0,05 | 0,12 |